Похожие презентации:
Эндопротезирование аортального клапана (TAVI)
1. TAVI
Выполнил студент 5курса 59 группы ЛФ
Корнеев Кирилл
Владимирович
2. Историческая справка
• Harken D. в 1960 г.выполнил первую
успешную операцию
протезирования АК
шариковым протезом в
условиях искусственного
кровообращения
• в 1964 г. первыми в нашей
стране выполнили
операции протезирования
АК механическими
протезами С.А.
Колесников, Г.М. Соловьев
и Г. И. Цукерман
3. TAVI
• Впервые TAVI была проведенафранцузскими хирургами во главе с
A.Cribier в апреле 2002 г.
4. Аортальный стеноз (АС)
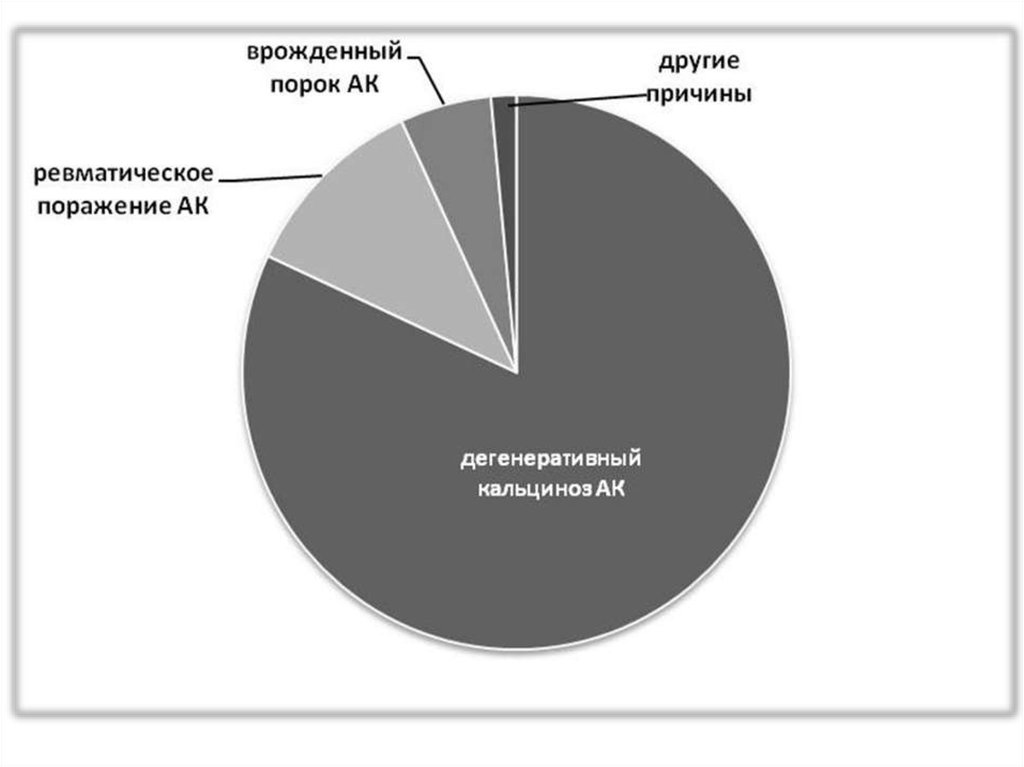
• Наиболее частая патология клапанного аппарата сердца• Площадь отверстия АК в норме 3-4 см2
• Болезнь пожилого и старческого возраста
• Главная причина - дегенеративный кальциноз створок и
кольца АК с их фиброзно-склеротическими
изменениями
• Клиника – длительный бессимптомный период
5.
6.
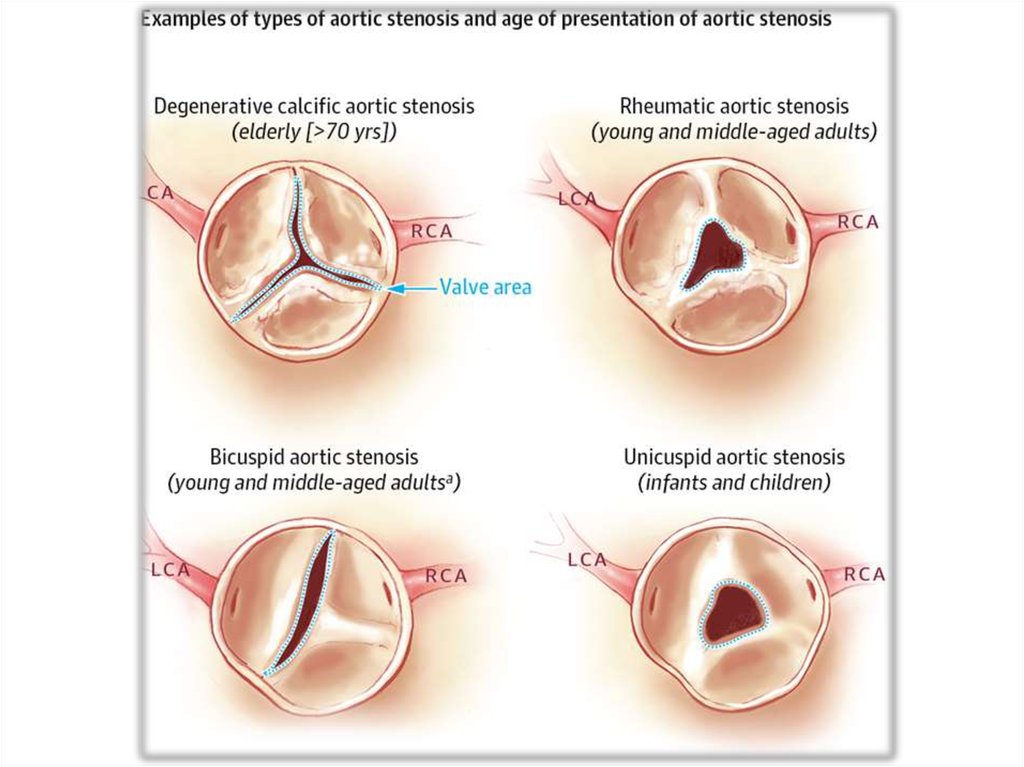
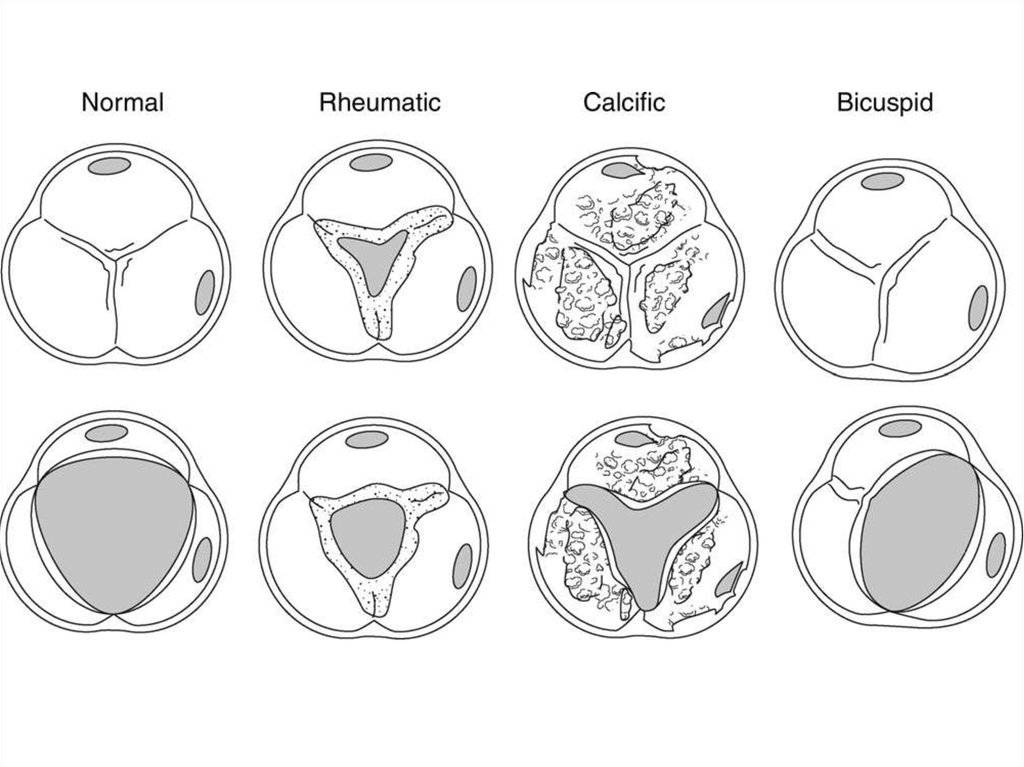
• Кальциноз распространяется от основаниястворок к их свободному краю, вызывая
ограничение подвижности створок и
уменьшение площади отверстия аорты без
сращения по комиссурам
• АС ревматической этиологии обусловлен
сращением по комиссурам с последующим
разрушением и кальцификацией краев
створок
7.
8.
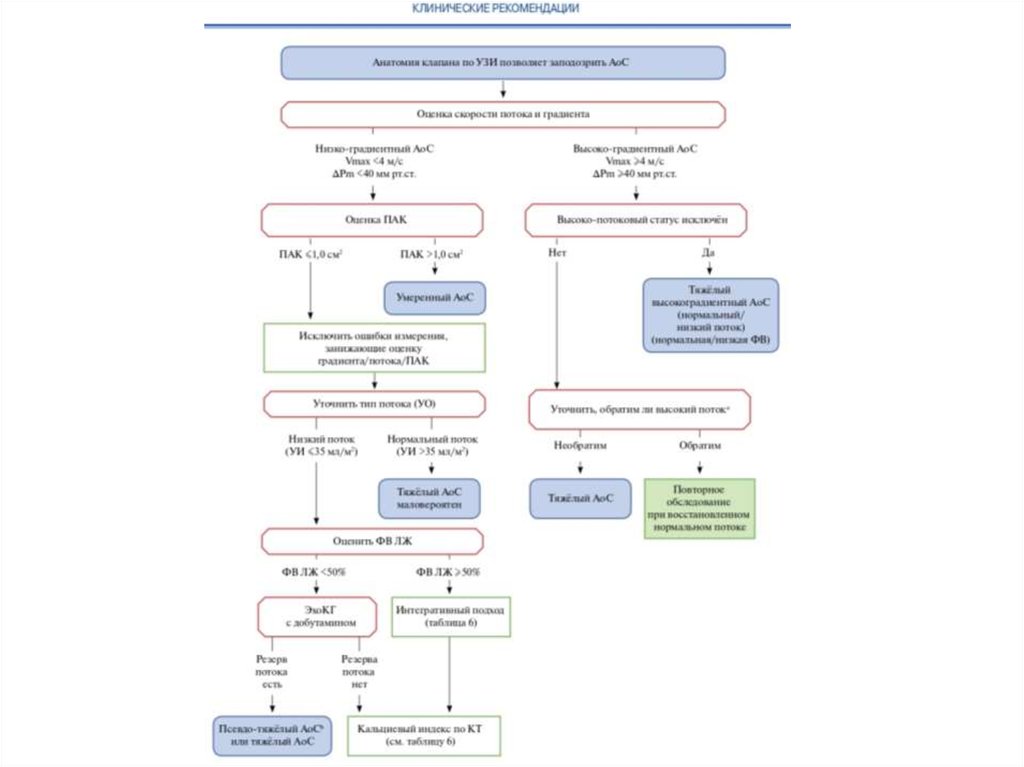
9. Диагностика АС
• ЭхоКГ• Стресс ЭхоКГ (отличить истинный тяжелый
АС от псевдотяжелого)
• Чп ЭхоКГ (во время операции)
• МСКТ
10. Классификация АС по степени выраженности по данным ЭхоКГ
Классификация Baumgartner H. и соавт..Показание к замене АК
11.
12. Предпосылки
Баллонная вальвулопластика АС• заведение и последующее раздувание
баллона внутри стенозированного
аортального клапана
• увеличение эффективной площади отверстия
АК
• снижение градиента давления на АК
Низкая эффективность в отдаленные сроки!
Рестеноз через 6 месяцев в 80% случаев!
13.
14.
15. Противопоказания к проведению TAVI
Абсолютные:• Отсутствие специально обученной
мультидисциплинарной команды
• Отсутствие в клинике кардиохирургической службы
Клинические:
• Ожидаемая продолжительность предстоящей жизни
менее 1 года
• Низкая вероятность улучшения качества жизни после
TAVI вследствие тяжелой инвалидизирующей
сопутствующей патологии
• Наличие первичного поражения других клапанов
сердца, требующих открытой операции с
использованием ИК
16.
Анатомические:• Размер кольца АК менее 18 мм или более 29 мм по
данным ЭхоКГ
• Наличие тромба в полости ЛЖ
• Активный эндокардит
• Неблагоприятная анатомия корня аорты,
выраженный асимметричный кальциноз с высоким
риском окклюзии устьев коронарных артерий
• Выраженный атероматоз восходящего отдела аорты
с нестабильными бляшками и высоким риском
системной эмболии
• Патологическая извитость или тяжелый стеноз
бедренных, подвздошных артерий или брюшной
аорты (для трансфеморального доступа)
17.
Относительные противопоказания:• Двустворчатый АК
• Недостаточная степень кальциноза АК
• Сопутствующее проксимальное поражение
коронарных артерий, требующее чрескожной
или хирургической реваскуляризации
• ФВ ЛЖ менее 20%
• Нестабильность гемодинамики
• Тяжелая дыхательная недостаточность,
невозможность хирургического выделения
верхушки ЛЖ (для трансапикального доступа)
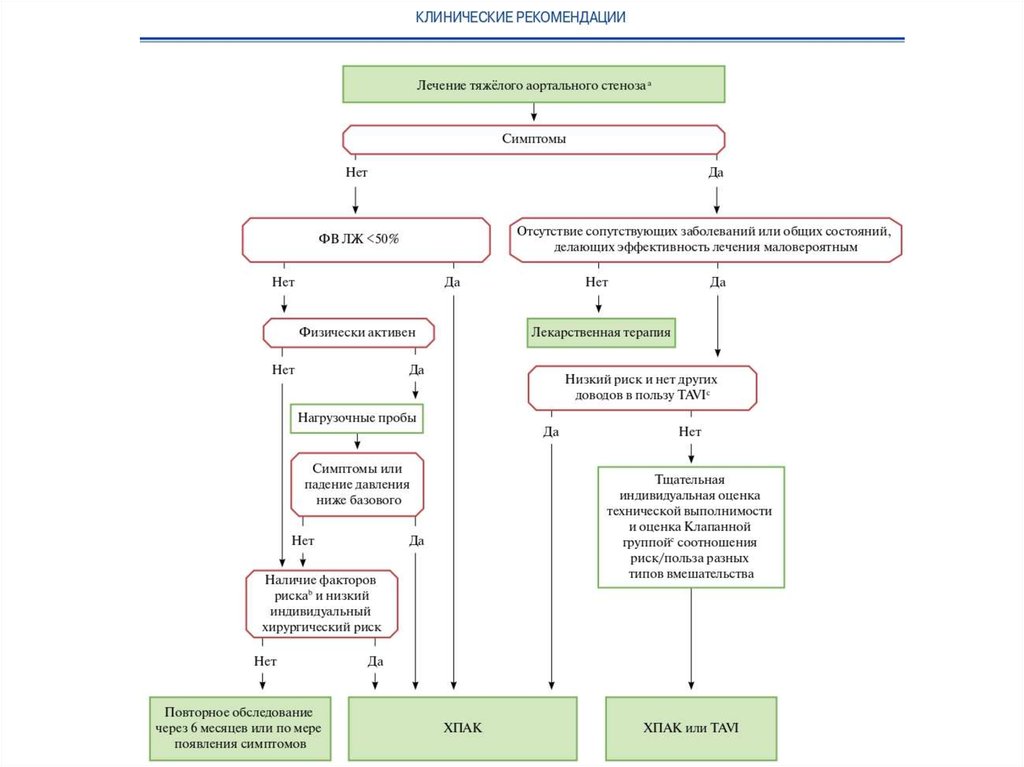
18. Выбор метода хирургического лечения
• осуществляется командой специалистовпосле всестороннего обследования
больного
• оценка степени хирургического риска
выполненной операции
• ожидаемая продолжительности жизни
пациента
19.
Важнейший вопрос – отбор больных!!!Шкалы:
• Logistic EuroSCORE (оценка годичной
летальности)
• STS
• EuroSCORE II (оценка 30-дневной
летальности)
20.
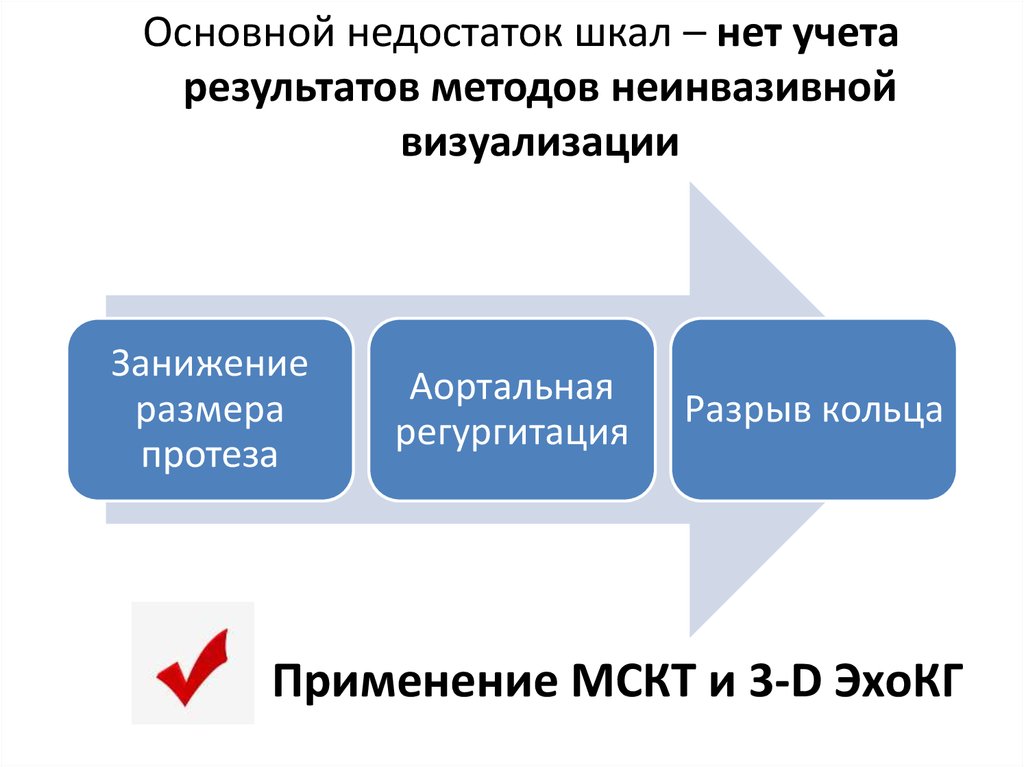
Основной недостаток шкал – нет учетарезультатов методов неинвазивной
визуализации
Занижение
размера
протеза
Аортальная
регургитация
Разрыв кольца
Применение МСКТ и 3-D ЭхоКГ
21. Нерешенный вопрос!
Необходимо ли вначале выполнениеоперации по реваскуляризации
миокарда или данную процедуру
рекомендуется проводить одномоментно
с транскатетерным протезированием?
ИБС выявляется у 40-75%
больных, которым предстоит
TAVI
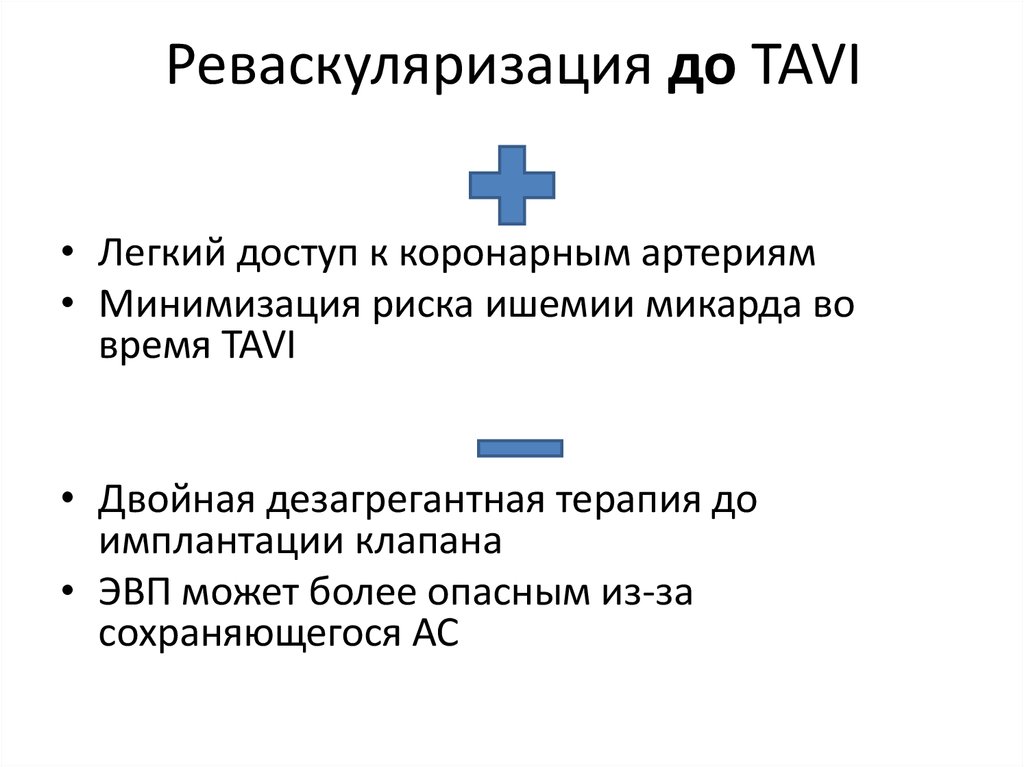
22. Реваскуляризация до TAVI
+• Легкий доступ к коронарным артериям
• Минимизация риска ишемии микарда во
время TAVI
• Двойная дезагрегантная терапия до
имплантации клапана
• ЭВП может более опасным из-за
сохраняющегося АС
23. Реваскуляризация после TAVI
+
Снижение риска вмешательства на
коронарных артериях после устранения АС
Нет опасений о приеме двойной
дезагрегантной терапии
Сложный доступ к коронарным артериям
Остается дополнительная ишемия миокарда
во время TAVI
24. Реваскуляризация одномоментно с TAVI
+
Минимизация риска ишемии миокарда во
время TAVI
Уменьшение числа госпитализаций,
количества использованных препаратов и
расходного материала, что дает высокий
экономический эффект
Длительность процедуры
Большее количество контрастного вещества
Увеличение лучевой нагрузки
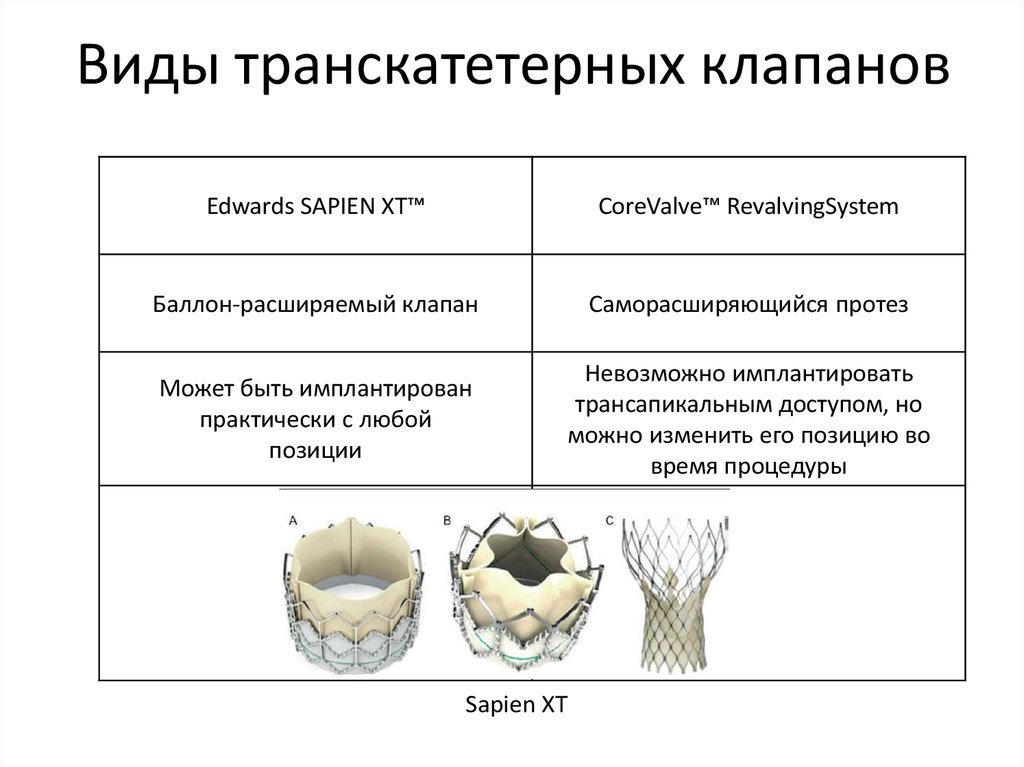
25. Виды транскатетерных клапанов
Edwards SAPIEN XT™CoreValve™ RevalvingSystem
Баллон-расширяемый клапан
Саморасширяющийся протез
Может быть имплантирован
практически с любой
позиции
Невозможно имплантировать
трансапикальным доступом, но
можно изменить его позицию во
время процедуры
Sapien XT
26.
• Многоцентровое исследование PARTNER, вкотором изучалась краткосрочная
эффективность и безопасность TAVI с
использованием протеза Edwards SAPIEN
• 358 неоперабельных пациентов с критическим
АС, разделенных 1:1 в группу
трансфеморальной TAVI и группу
оптимальной медикаментозной терапии
• К концу 1 года наблюдения было
продемонстрировано уменьшение
смертности от всех причин на 20% и
улучшение качества жизни в группе TAVI
27.
• 699 пациентов высокого хирургическогориска с симптомным АС
• Сравнение результатов трансфеморальной
и трансапикальной ТИАК и традиционной
хирургической замены АК
TAVI
Традиционная хирургическая замена
Отсутствие достоверных различий в уровне смертности от всех
причин в течение 2-летнего наблюдения
Большая частота неврологических и
сосудистых осложнений к концу 1 года
Частота «больших» кровотечений,
являющаяся мощным предиктором 1годичной летальности
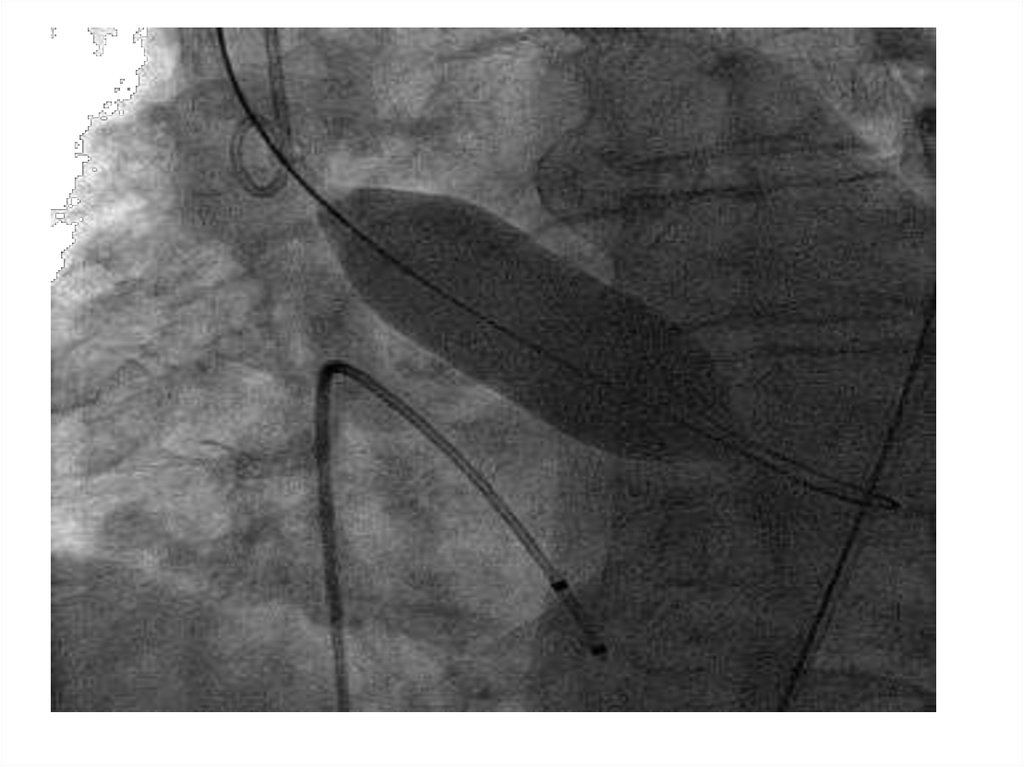
28. Хирургические доступы:
• Трансфеморальный (имплантация выполняетсяперкутанно через бедренную артерию)
• Трансапикальный (имплантация выполняется через
верхушку ЛЖ посредством левосторонней
торакотомии
• Трансклавикулярный (имплантация выполняется
через подключичную/ подмышечную артерию)
• Трансаортальный (имплантация выполняется через
восходящий отдел аорты посредством частичной
верхней или правосторонней торакотомии)
29. Осложнения TAVI
Основные:• инфаркт миокарда
• ОНМК
• кровотечение
• острую почечную недостаточность
• нарушения ритма сердца, требующие
установки ЭКС
30.
Возникновение осложнений может зависетьот наличия сопутствующей патологии, а
также от вида имплантируемого
устройства.
CoreValve™
RevalvingSystem
Edwards SAPIEN XT™
АВ-блокада с последующей
имплантацией ЭКС (6%)
Имплантация ЭКС (20-43%)
БЛНПГ (50-70%)
31. Сосудистые осложнения
Повреждение аорты, кольца АК, ЛЖ
Травма сосуда в месте доступа
Дистальная эмболия
Ипсилатеральная ишемия нижних
конечностей
• Повреждение нерва
32. Реже встречающиеся осложнения:
• Конверсия в открытую операцию• Внеплановое использование аппарата искусственного
кровообращения
• Коронарная обструкция либо протезом клапана, нативными
створками, кальцинатами или при диссекции
• Перфорация МЖП
• Повреждение митрального клапана или его дисфункция
• Тампонада
• Эндокардит
• Тромбоз клапана
• Малпозиция клапана
• Необходимость проведения реоперации
33.
Возникновение осложнений напрямуюсвязано с количеством операций
проведенных хирургической бригадой
• Уменьшение времени операции
• Количества вводимого контраста
• Снижение времени доставки протеза к
стенозу
34. Заключение
На современном этапе развитиятранскатетерной хирургии клапанов сердца
TAVI может быть использован
• только у больных, выполнение которым
полостной операции сопряжено с крайне
высокой вероятностью фатальных осложнений
• исключительно в центрах, обладающих
достаточным опытом в применении TAVI у
пациентов с кальцинированным аортальным
стенозом
35. Терапия после TAVI
• Текущие клинические рекомендациипрописывают двойную
антитромбоцитарную терапию после TAVI
• В American Journal of Cardiology были
опубликованы результаты мета-анализа,
сравнивающего ДАТТ с монотерапией после
TAVI
36.
• На 30 день ДАТТ была ассоциирована сповышением риска смертности от всех причин
и серьезных сосудистых осложнений
• Не было выявлено статистически значимых
различий в частоте развития инсульта,
транзиторной ишемической атаки и инфаркта
миокарда
• Через 6 месяцев смертность от всех причин и
частота инсульта были одинаковыми в обеих
группах, однако частота серьезных или
жизнеугрожающих кровотечений была выше
на фоне ДАТТ




























 Медицина
Медицина








