Похожие презентации:
Понятие о базовой реанимации
1. Понятие о базовой реанимации.
МУЗ «ПССМП»Дмитриенко И.А.
2.
Терминальное состояние –пограничное состояние между
жизнью и смертью,
характеризующееся
критическими изменениями
важнейших функций всех
органов и систем организма,
которое без срочного
медицинского вмешательства
неминуемо приведет человека к
гибели.
3.
Терминальное состояние независимо отпричины (травма, ожог, отравление и т.д.)
развивается по общим закономерностям,
что дает возможность проводить
спасательные мероприятия независимо
от причины терминального состояния.
При этом следует учитывать
непосредственный пусковой механизм
терминального состояния и
одновременно принимать меры для его
ликвидации
4. Как быстро оценить ситуацию
Когдапострадавший находится без
сознания, необходимо немедленно
определить реакцию зрачка на свет
и пульс на сонной артерии. (10
секунд)
Отсутствие
пульса на сонной
артерии - главный сигнал для начала
реанимации.
Если
нет сознания, но есть пульс, то
пострадавший жив. Опасность для
жизни представляет асфиксия.
Необходимо восстановить
5. Что можно заподозрить при первом взгляде на неподвижно лежащего человека
1. Клиническую смертьНет сознания и пульса на сонной артерии
Что делать?
Убедиться в отсутствии реакции зрачков
на свет и пульса на сонной артерии,
нанести удар по грудине, приступить
к реанимации.
6. Клиническая смерть
Своеобразноепереходное состояние
между жизнью и
смертью, которое еще
не является смертью,
но уже не может быть
названо жизнью.
Патологические
изменения во всех
органах и системах
носят обратимый
характер
Клиника:
1. Отсутствие сознания
2. Отсутствие
кровообращения
3. Отсутствие дыхания
4. Полная арефлексия
Продолжительность
периода – 4 – 7 минут.
При гипотермии срок
клинической смерти
удлиняется до 1 часа.
7. Признаки биологической смерти: когда помощь бессмысленна
Высыхание роговицы – «селедочный» блескглаз
«Кошачий зрачок» - деформация зрачка при
осторожном сжатии глазного яблока
Трупные пятна – через 40-60 минут после
остановки сердца. Если пострадавший
лежит на спине – то они появляются за
ушами, на спине и задней поверхности
плеч, на ягодицах, задней поверхности
бедер.
8. Нормативные документы
Инструкция по определению критериев и порядкаопределения момента смерти человека,
прекращения реанимационных мероприятий. Приказ
МЗ РФ №93 от 4 марта 2003г.
Инструкция по констатации смерти человека на
основании диагноза смерти мозга. Приказ МЗ РФ №
460 от 20 декабря 2001г.
Об утверждении Инструкции по констатации смерти
человека на основании диагноза смерти мозга.
Приказ зарегистрирован Министерством юстиции
РФ от 17.01.2002г. №3170
9. Вполне достоверным для практически бесспорного диагноза остановки кровообращения является сочетание признаков:
Исчезновение пульса на сонной артерии.Расширение зрачков без их реакции на свет.
Остановка дыхания (или дыхание
агонального типа).
Обнаружив такие достоверные признаки,
необходимо, не теряя ни секунды, начинать
реанимацию.
10. Показания к реанимации
Сердечно – легочная реанимацияпроводится при внезапном наступлении
клинической смерти у пациентов с
сохранной функцией жизненно важных
органов.
11. Как определить признаки клинической смерти
12. Не следует терять время:
На ожидание ответов на заданный вопрос:«Все ли у тебя в порядке?» Следует, не теряя
времени приступить к определению реакции
зрачка на свет и пульса на сонной артерии.
На определение признаков дыхания с
помощью ворсинок ватки или зеркальца и
определения движений грудной клетки. При
остановке сердца дыхание длится 30 сек.
13. Как определить признаки клинической смерти
1. Приподнять большим пальцемверхнее веко
2. Посмотреть на зрачок
Сужение зрачка под действием
света означает его реакцию на свет.
В темное время суток – посветить
на зрачок фонариком.
В случаях смерти от передозировки наркотиков зрачки
еще несколько часов будут узкими.
Что делать, когда нет реакции зрачков на свет?
Попытаться определить пульс на сонной артерии.
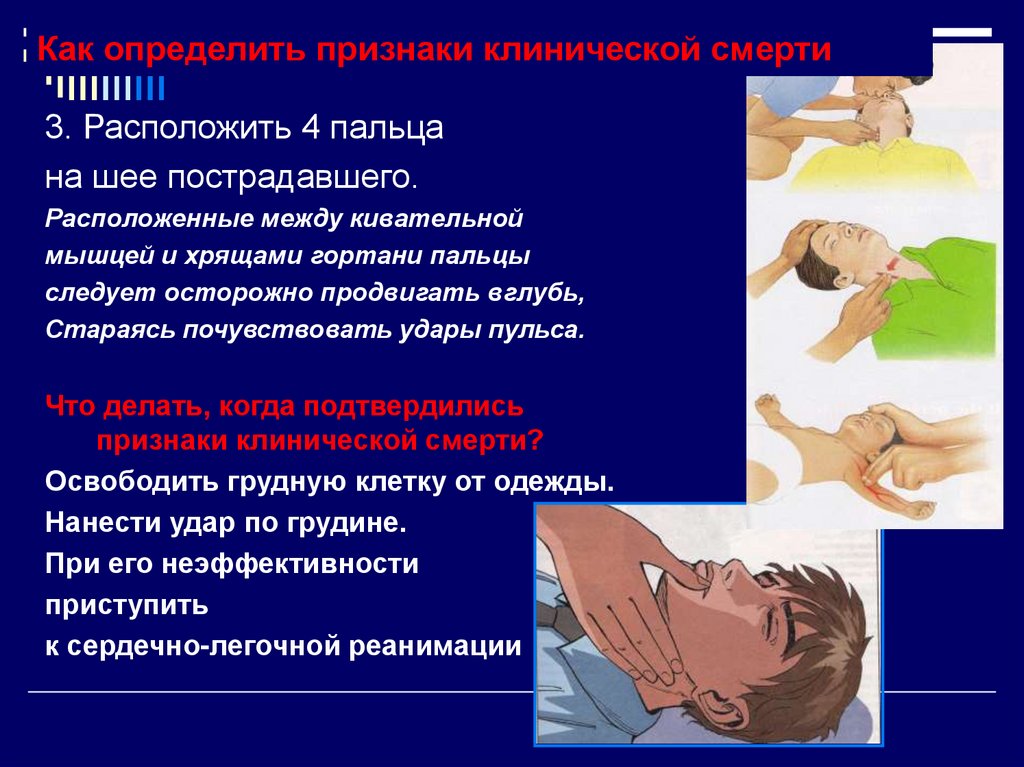
14. Как определить признаки клинической смерти
3. Расположить 4 пальцана шее пострадавшего.
Расположенные между кивательной
мышцей и хрящами гортани пальцы
следует осторожно продвигать вглубь,
Стараясь почувствовать удары пульса.
Что делать, когда подтвердились
признаки клинической смерти?
Освободить грудную клетку от одежды.
Нанести удар по грудине.
При его неэффективности
приступить
к сердечно-легочной реанимации
15. Перед тем как приступить к реанимации, необходимо освободить грудную клетку пострадавшего от одежды и определить анатомические
ориентиры дляее проведения.
Майка или футболка
Любое нательное белье из тонкой ткани можно
не снимать. Следует убедиться, что под
тканью нет нательного крестика или кулона.
Поясной ремень
Обязательно расстегнуть и расслабить.
Рубашка или сорочка.
Расстегнуть пуговицы на шее и груди и освободить
грудную клетку.
Джемпер или свитер
Приподнять и сдвинуть к шее
Галстук или шейный платок
Лучше снять. Если при развязывании возникли проблемы –
разрезать ткань около узла.
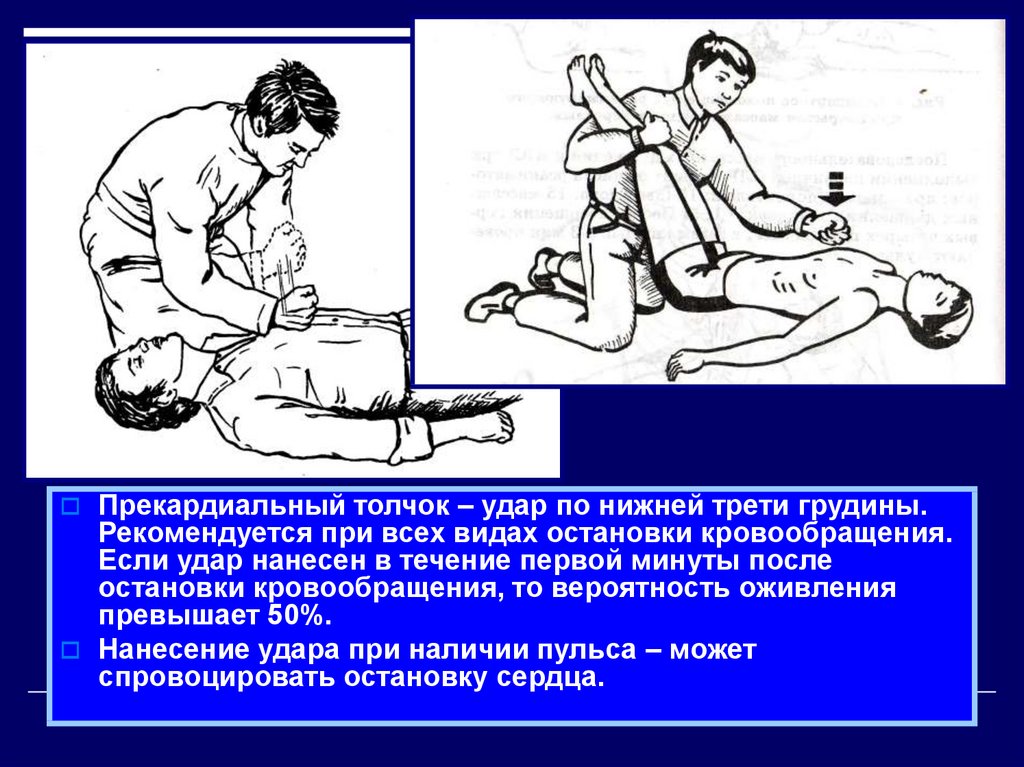
16.
Прекардиальный толчок – удар по нижней трети грудины.Рекомендуется при всех видах остановки кровообращения.
Если удар нанесен в течение первой минуты после
остановки кровообращения, то вероятность оживления
превышает 50%.
Нанесение удара при наличии пульса – может
спровоцировать остановку сердца.
17.
Приемы реанимациизапрещается отрабатывать
на живом человеке.
Данные приемы
отрабатываются только на
тренажерах.
18. Реанимацию проводят по схеме АВС:
Airway openОбеспечение
Breath for victum
Искусственное
Сirculation
Поддержание
проходимости
дыхательных путей
дыхание
циркуляции крови в
организме
реанимируемого
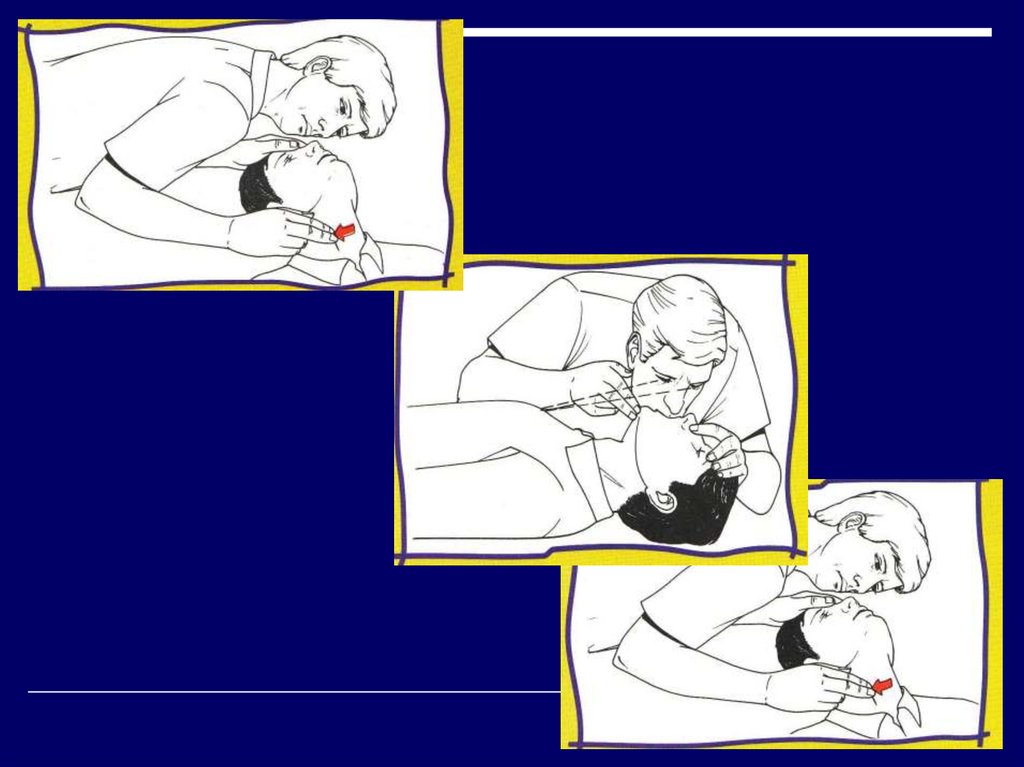
19. Airway open Обеспечение проходимости дыхательных путей
20. Обеспечение проходимости дыхательных путей
При положении наспине возможно
западение языка и
надгортанника в
ротоглотку.
Выведение нижней
челюсти поднимает
язык и надгортанник.
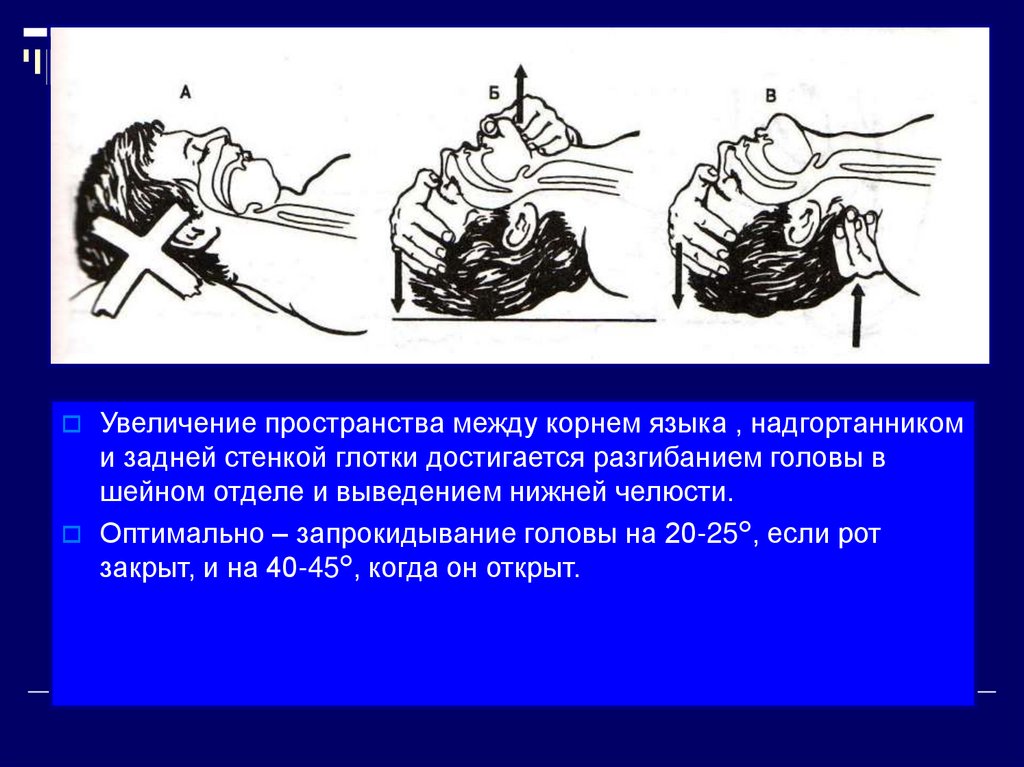
21.
Увеличение пространства между корнем языка , надгортанникоми задней стенкой глотки достигается разгибанием головы в
шейном отделе и выведением нижней челюсти.
Оптимально – запрокидывание головы на 20-25°, если рот
закрыт, и на 40-45°, когда он открыт.
22. Тройной прием Сафара – запрокидывание головы, открывание рта и выдвижение нижней челюсти .
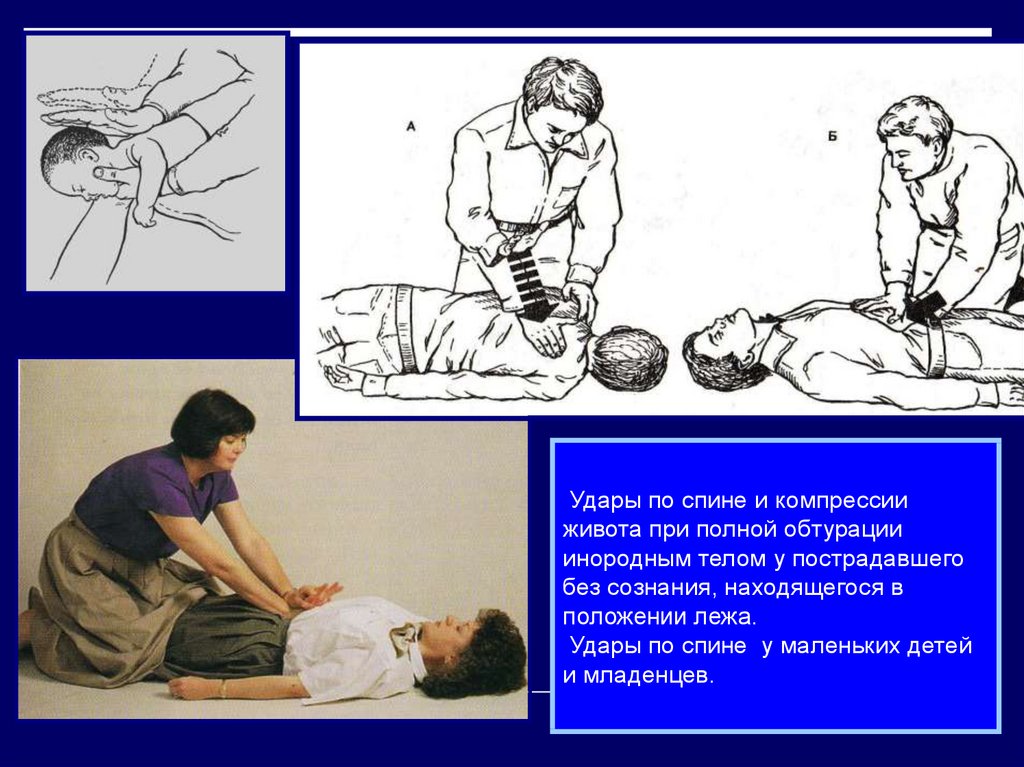
23. Приемы обеспечения проходимости дыхательных путей при обтурации инородным телом
24.
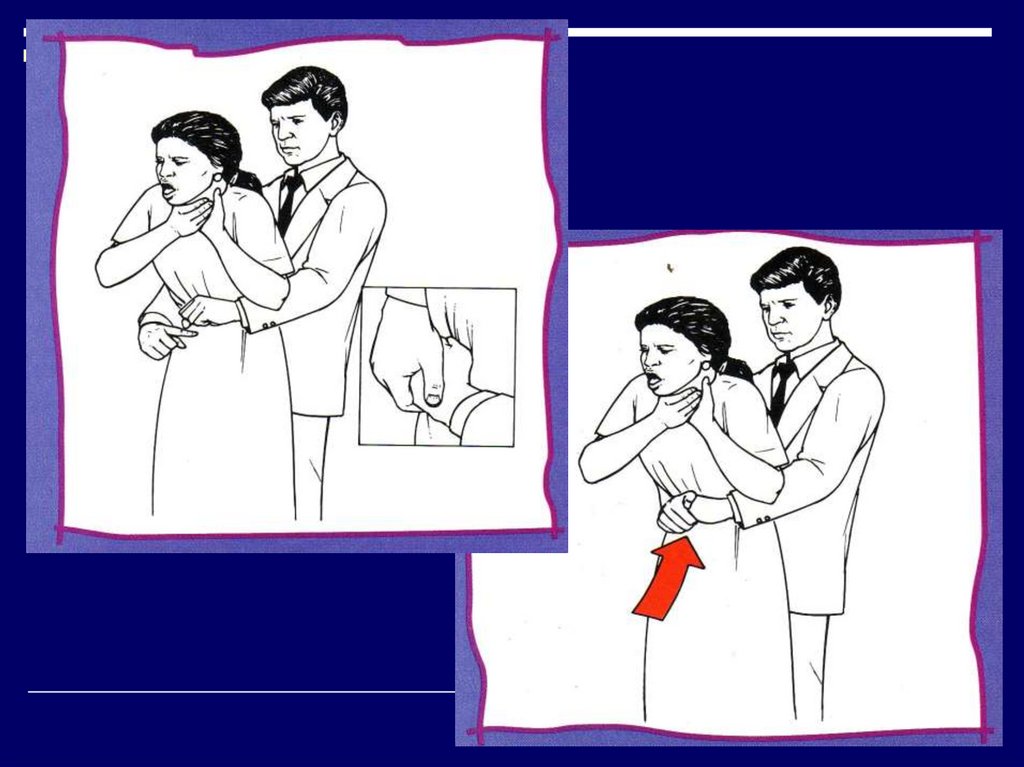
25. Удары по спине и компрессии живота при полной обтурации инородным телом у пострадавшего без сознания, находящегося в положении
лежа.Удары по спине у маленьких детей
и младенцев.
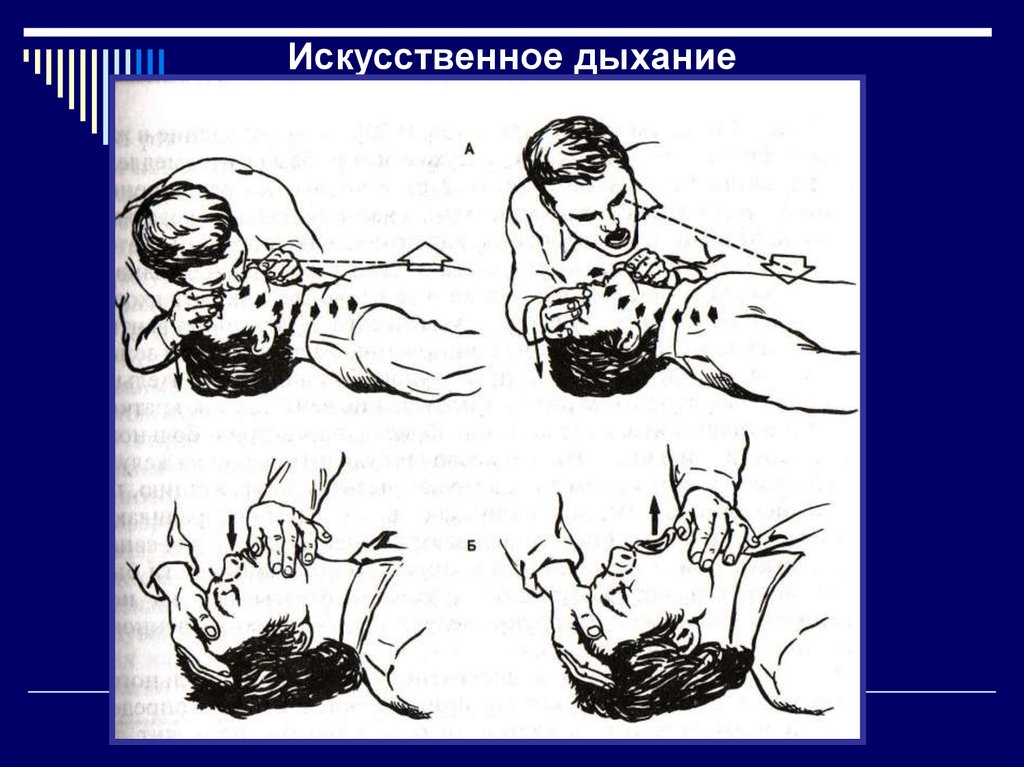
26. Breath for victum искусственное дыхание
27. Искусственное дыхание
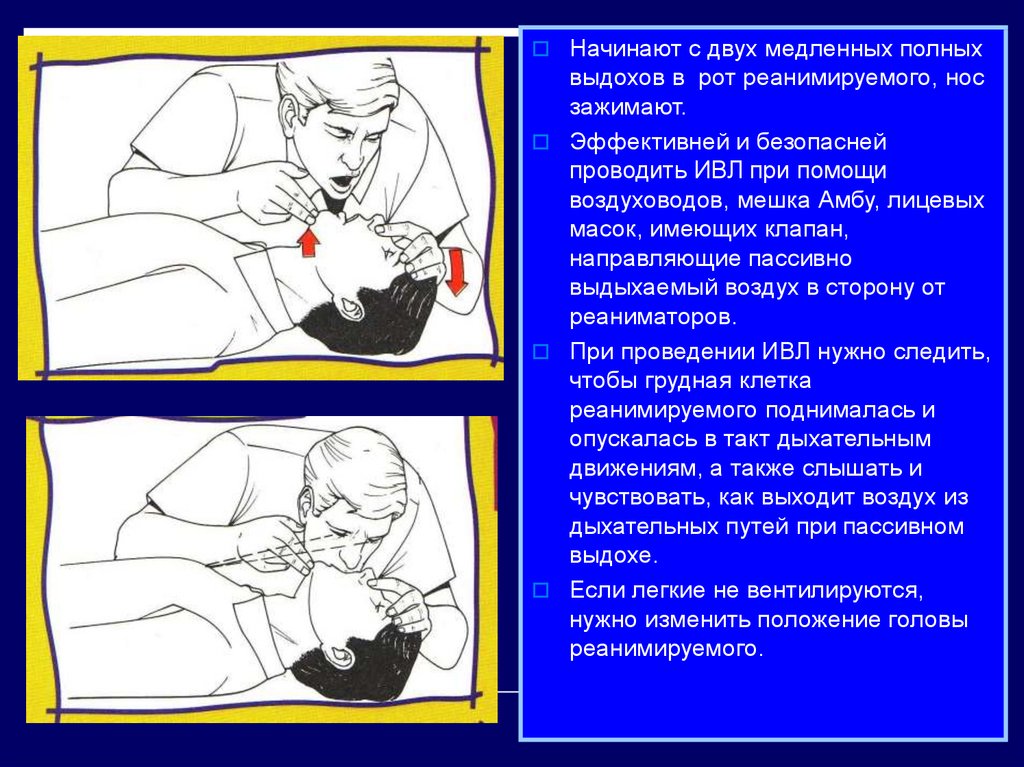
28.
Начинают с двух медленных полныхвыдохов в рот реанимируемого, нос
зажимают.
Эффективней и безопасней
проводить ИВЛ при помощи
воздуховодов, мешка Амбу, лицевых
масок, имеющих клапан,
направляющие пассивно
выдыхаемый воздух в сторону от
реаниматоров.
При проведении ИВЛ нужно следить,
чтобы грудная клетка
реанимируемого поднималась и
опускалась в такт дыхательным
движениям, а также слышать и
чувствовать, как выходит воздух из
дыхательных путей при пассивном
выдохе.
Если легкие не вентилируются,
нужно изменить положение головы
реанимируемого.
29.
30. Что делать, когда проведение ИВЛ способом «изо рта в рот» представляет угрозу для жизни спасателя, а защитной маски нет?
Проводить непрямой массаж сердцадо прибытия медицинских работников.
Число выживших при
безвентиляционной реанимации
ничуть не ниже, чем при проведении
всего комплекса в полном объеме.
31.
При каждом интенсивном нажатии на груднуюклетку из нее обязательно выталкивается воздух.
Во время продавливания грудной клетки на 3-5 см
(или проведения непрямого массажа сердца) из
нее выталкивается до 300 мл воздуха.
Именно на этой особенности основаны способы
ручной искусственной вентиляции легких, в
отличие от способа «рот-в-рот» ( методы
Сильвестра и Холджера Нельсона), цель
которых – заставить работать собственную
дыхательную мускулатуру пострадавшего.
32. Сirculation Поддержание циркуляции крови в организме реанимируемого
33. Поддержание циркуляции крови в организме реанимируемого
Закрытый массаж сердцавыполняют путем
толчкообразных
надавливаний на нижнюю
часть грудины со скоростью
80-100 в 1мин. При этом
грудина должна прогибаться
на глубину 3,5 – 5 см.
При закрытом массаже
работает, в основном грудной
насос, т.е. основной объем
крови выдавливается в аорту
из легких.
34.
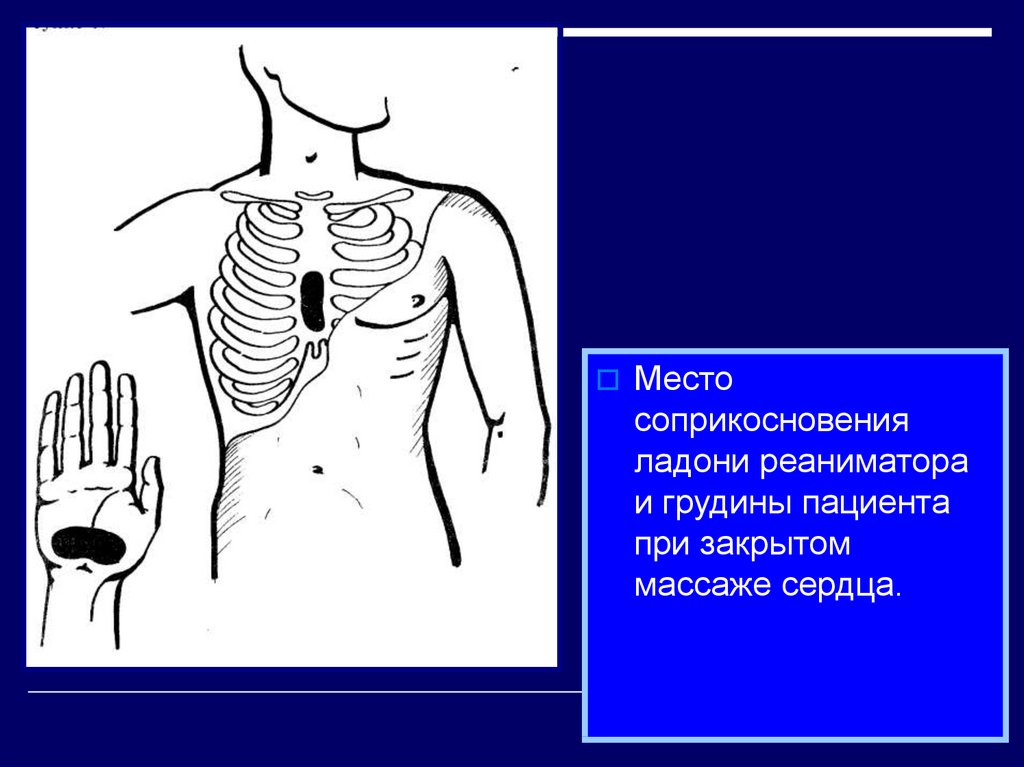
Местосоприкосновения
ладони реаниматора
и грудины пациента
при закрытом
массаже сердца.
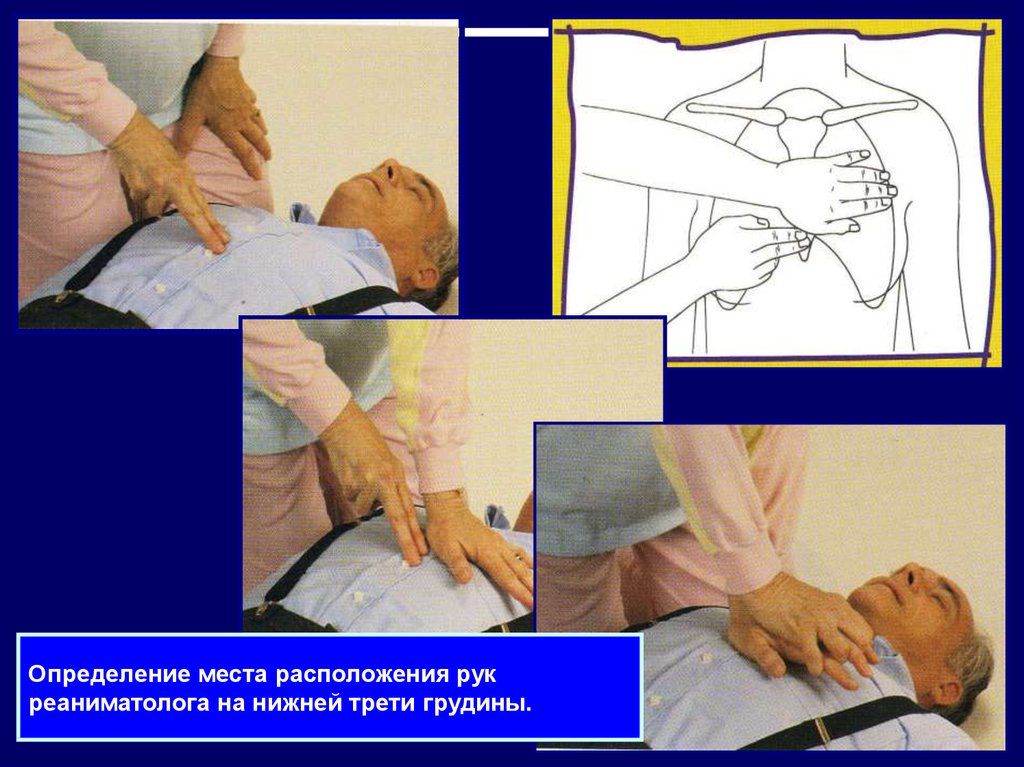
35. Определение места расположения рук реаниматолога на нижней трети грудины.
36.
Любое другое положение рукреаниматора: слева от грудины, выше
нижней трети грудины, или на уровне
мечевидного отростка, поперечное
положение лучезапястного сустава по
отношению к оси грудины и др. –
является либо неправильным, либо
опасным.
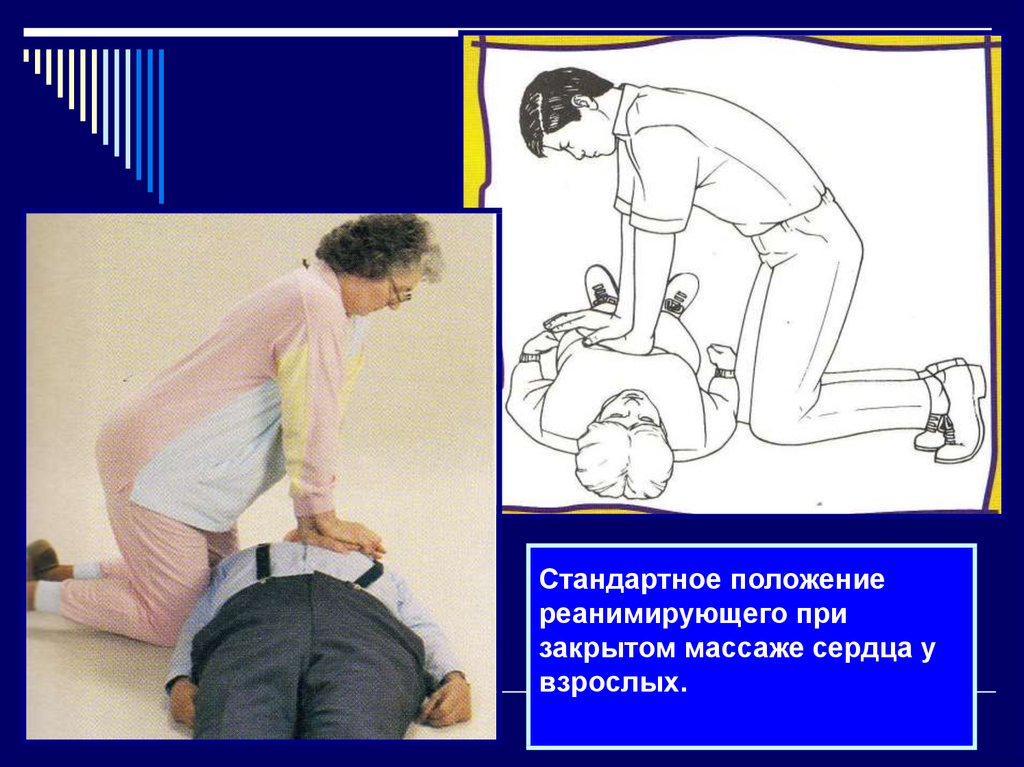
37. Стандартное положение реанимирующего при закрытом массаже сердца у взрослых.
38.
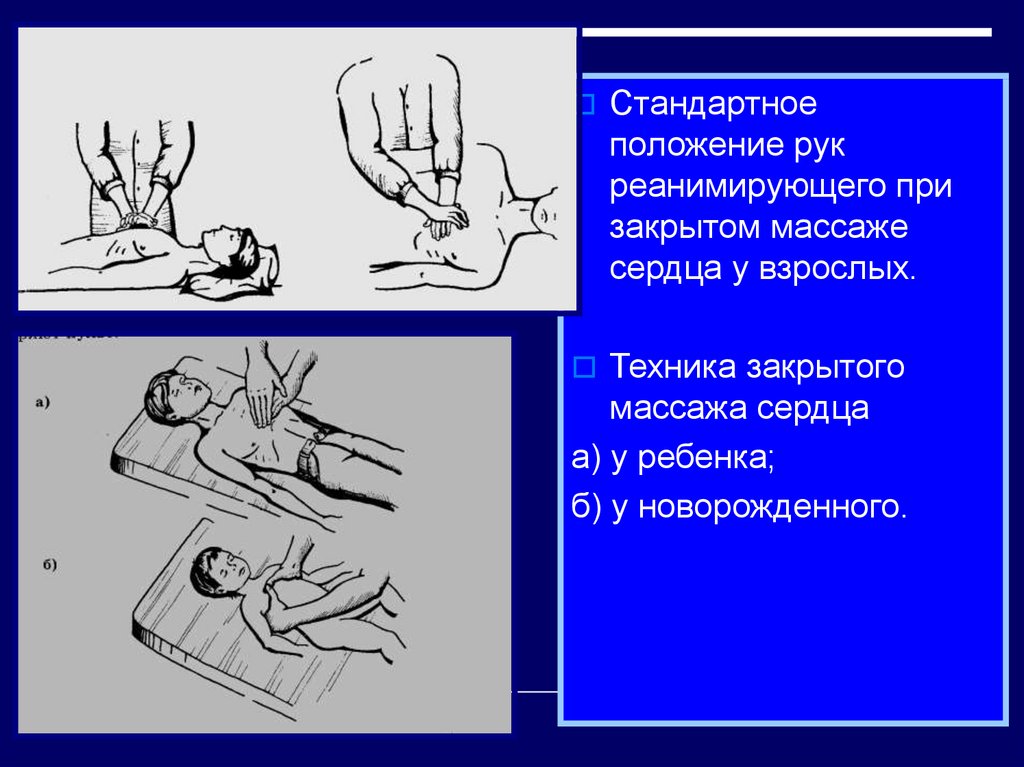
Стандартноеположение рук
реанимирующего при
закрытом массаже
сердца у взрослых.
Техника закрытого
массажа сердца
а) у ребенка;
б) у новорожденного.
39.
Массаж сердца должен быть:Непрерывным,
Ритмичным,
Щадящим.
40. При НМС для повышения внутригрудного давления следует:
При достаточном количестве участников реанимации(не менее 2) можно применить СЛР с включением
компрессии живота: попеременное надавливание на
грудную клетку и живот реанимируемого (выше
пупка) двумя участниками реанимации ( тотчас после
сжатия грудной клетки).
Как только сердце во время компрессии груди
освобождается от крови, надавливание на живот дает
возможность быстро заполнить камеры сердца
необходимым ее объемом.
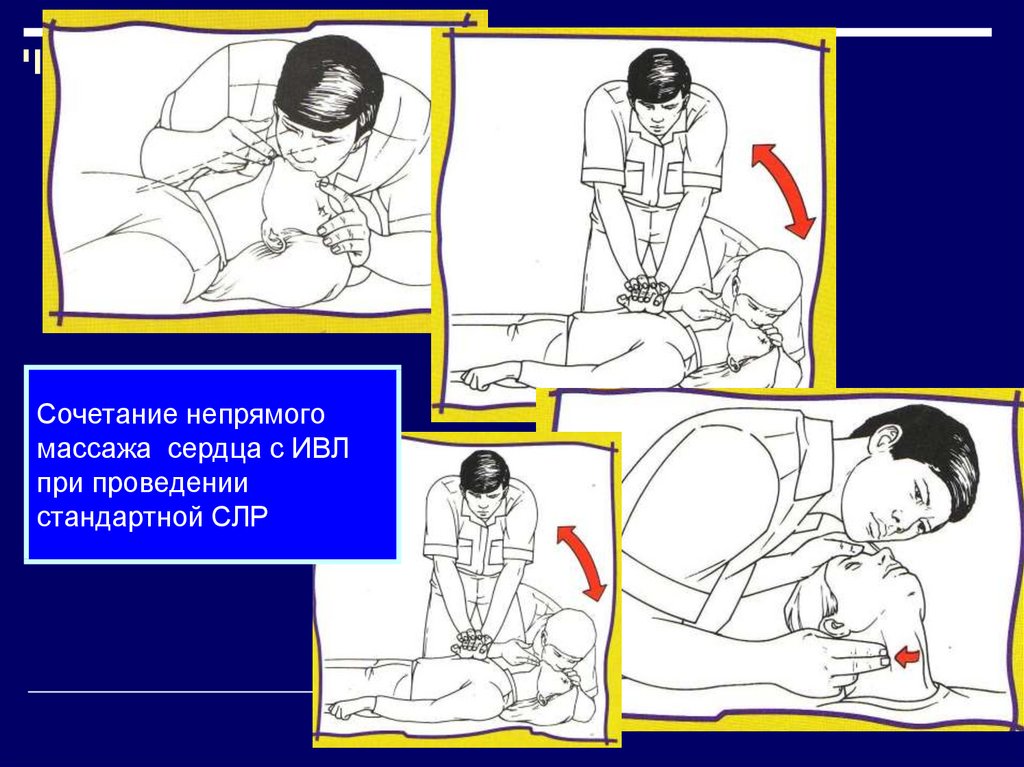
41. Сочетание непрямого массажа сердца с ИВЛ при проведении стандартной СЛР
42. Стандарт действий после постановки диагноза клинической смерти.
Освободить дыхательные пути реанимируемогоПровести 3 – 4 экспираторных вдувания в легкие
пациента.
Проверить наличие признаков остановки
кровообращения: пульс на сонной артерии,
состояние зрачков и их реакцию на свет, наличие
дыхательных шумов и видимых на глаз
дыхательных движений.
Поднять ноги пациента и нанести 1- 2
прекордиальных удара кулаком по грудине.
Выполнить 6 компрессий грудной клетки.
Последующий ритм одного реаниматора: 2
вдувания – 30 компрессий в течение 30 минут.
После этого проверить сохранение признаков
остановки кровообращения.
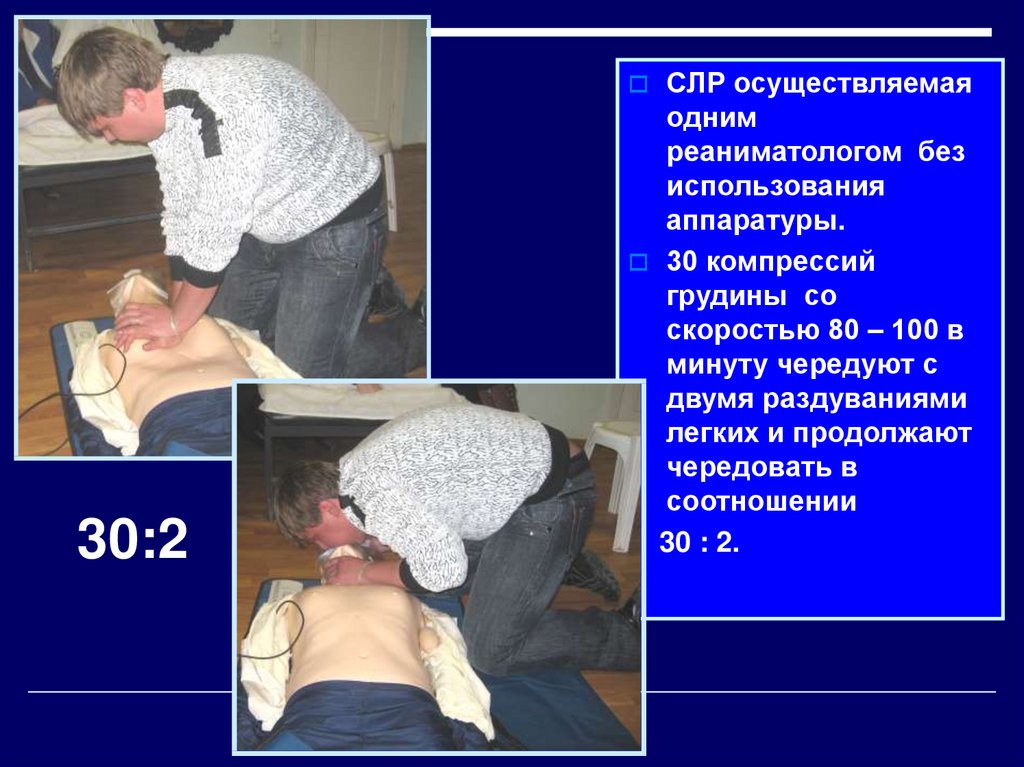
43. 30:2
СЛР осуществляемая30:2
одним
реаниматологом без
использования
аппаратуры.
30 компрессий
грудины со
скоростью 80 – 100 в
минуту чередуют с
двумя раздуваниями
легких и продолжают
чередовать в
соотношении
30 : 2.
44. 30:2
СЛР осуществляемаядвумя
реаниматологами без
использования
аппаратуры.
30 компрессий грудины
со скоростью 80 – 100 в
минуту чередуют с
одним раздуванием
легких и продолжают
чередовать в
соотношении 30 : 2.
Оба реаниматора
находятся по одну
сторону от больного
45. При адекватной ИВЛ и корректном НМС в ближайшие минуты появляются признаки эффективности реанимации, сохраняющиеся при
последующем проведении реанимации:На сонной, бедренной артерии во время НМС
один из участников реанимации ощущает
отчетливые ритмичные толчки, совпадающие
с ритмом массажа.
Кожа носогубного треугольника розовеет,
исчезает ее бледно-серый или синюшный
цвет.
Зрачки несколько сужаются, иногда проходя
при этом этапы анизокории и деформации.
Быстрое восстановление на фоне НМС
самостоятельного дыхания.
46. Возможные осложнения сердечно-легочной реанимации.
Раздувание желудка воздухом.Переломы ребер, грудины с
повреждением плевры и легких (гемо-,
пневмоторакс, контузия легкого).
Повреждения печени и селезенки.
47. Если на протяжении 1 – 3 минут признаки эффективности реанимации не появились, следует:
1.2.
3.
4.
Проверить нет ли ошибок в технике ИВЛ и НМС.
Поднять ноги пациента на 50 – 70 см выше
уровня сердца.
Произвести 1 – 2 прекардиальных удара и
продолжить реанимацию по схеме АВС.
Прибывшая бригада СМП на фоне реанимации
по схеме АВС обеспечит доступ к вене и начать
проведение следующего этапа СЛР – этапа D
(Drugs and fluids).
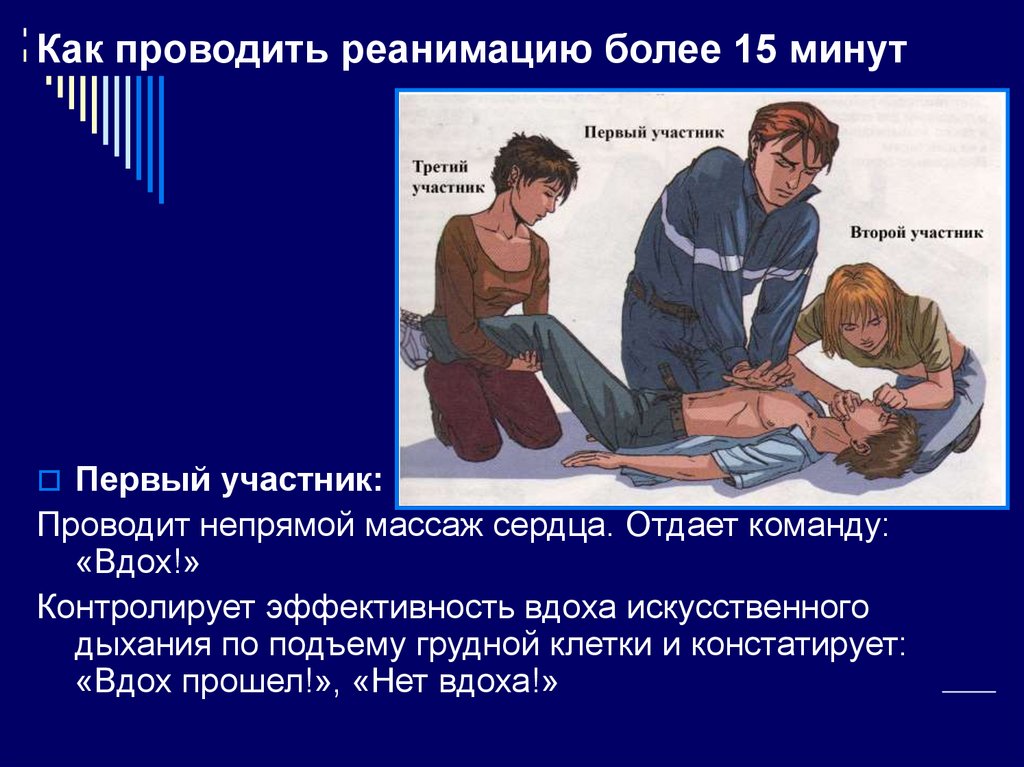
48. Как проводить реанимацию более 15 минут
Первый участник:Проводит непрямой массаж сердца. Отдает команду:
«Вдох!»
Контролирует эффективность вдоха искусственного
дыхания по подъему грудной клетки и констатирует:
«Вдох прошел!», «Нет вдоха!»
49. Как проводить реанимацию более 15 минут
Второй участник:Проводит вдох искусственного
дыхания, контролирует реакцию
зрачков, пульс на сонной артерии,
информирует партнеров о
состоянии пострадавшего: «Есть
реакция зрачков!», «Нет пульса!» И
т.д.
50. Как проводить реанимацию более 15 минут
Третий участник:Поднимает ноги для улучшения притока
крови к голове и сердцу.
Восстанавливает силы и готовится
сменить первого участника.
Координирует действия партнеров.
51.
После проведения реанимации более 2-3 минут необходимо делать ротацию
участников. Если этим правилом
пренебречь – вероятен обморок у
первого участника.
Такое расположение участников позволяет:
1.
2.
3.
Избегать столкновения головами
Рационально использовать свои силы
Привлекать к выполнению реанимации
необученного человека, сначала новичку доверяют
поддержание ног, затем, по мере ротации
участников, привлекают к проведению
реанимации.
52. Универсальная схема оказания первой медицинской помощи
А. Нет сознания и нет пульса1. Убедиться в отсутствии центрального пульса
(сонные, бедренные, плечевые артерии) нельзя
терять время на определение при определении
признаков дыхания.
2. Уложить больного на спину на ровную
поверхность, освободить грудную клетку от
одежды и расстегнуть поясной ремень
(действовать аккуратно с учётом возможных
переломов).
3. Прикрыть двумя пальцами мечевидный отросток
грудины (найти границу средней и нижней третей
грудины).
4. Нанести удар кулаком в найденную точку. Нельзя
наносить удар при наличии пульса, переломах
грудины и рядом расположенных рёбер.
53.
1. Начать непрямой массаж сердца (глубинакомпрессии 3-5 см, частота 80-100 в минуту).
2. Сделать «вдох» искусственного дыхания:
а) запрокинуть голову, очистить рот от инородных
тел (слизь, остатки пищи и т.д.);
б) зажать нос, отвести рукой подбородок, сделать
выдох пострадавшему в рот;
в) правильно выполненный «вдох», сопровождается
видимым подъёмом грудной клетки с
последующим её "спаданием", если этого не
происходит, повторно очистить рот и вывести
нижнюю челюсть.
3. Выполнять комплекс реанимации один
реаниматор - два вдоха 30 компрессий,
два реаниматора – 2 вдоха, 30 компрессий.
4. Контролировать эффективность реанимации
Сужение зрачков
Порозовение кожных покровов
Восстановление спонтанного дыхания и
сердцебиения
Восстановление сознания
54.
5. Проводить комплекс реанимации доприбытия бригады СМП или появления
признаков биологической смерти.
6. Нельзя прекращать реанимацию при
эффективности проводимых мероприятий.
7. Организация действий партнёров
Первый номер – непрямой массаж сердца
(находится справа от больного), ведёт счет
компрессий, подаёт команду «вдох!».
Второй номер – искусственное дыхание (у
головы больного справа), контролирует
эффективность мероприятий.
Если есть третий, готовится к смене
первого. Нельзя располагаться
реаниматорам друг напротив друга,
обходить друг друга сзади, наблюдающим
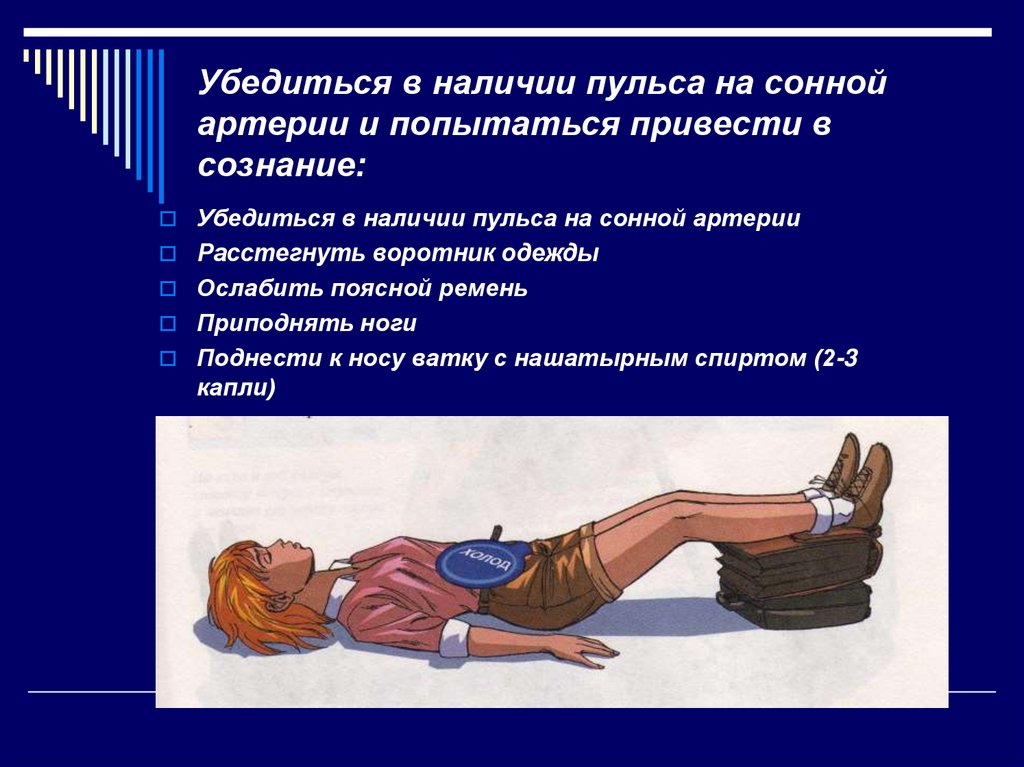
вмешиваться в действия реаниматоров.
55. Что можно заподозрить при первом взгляде на неподвижно лежащего человека
2. ОбморокПотеря сознания не более 4 минут, но есть пульс
на сонной артерии
Что делать?
Убедиться в наличии пульса на сонной
артерии и попытаться привести в
сознание
56. Универсальная схема оказания первой медицинской помощи
Б. Нет сознания, но есть пульсПовернуть больного на бок (самого или
голову).
Освободить верхние дыхательные пути.
Вызвать СМП.
Приложить холод к голове (по возможности).
Наблюдать за состоянием больного до приезда
СМП.
Нельзя
оставлять больного в положении «навзничь»,
оставлять без присмотра
57. Убедиться в наличии пульса на сонной артерии и попытаться привести в сознание:
Убедиться в наличии пульса на сонной артерииРасстегнуть воротник одежды
Ослабить поясной ремень
Приподнять ноги
Поднести к носу ватку с нашатырным спиртом (2-3
капли)
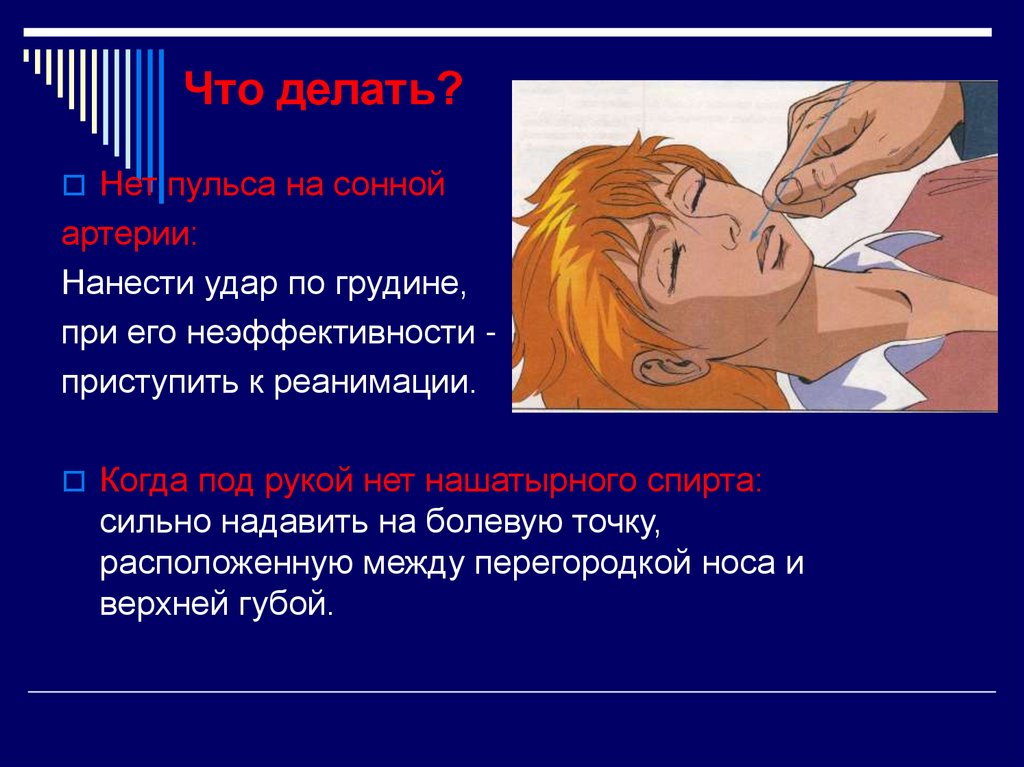
58. Что делать?
Нет пульса на соннойартерии:
Нанести удар по грудине,
при его неэффективности приступить к реанимации.
Когда под рукой нет нашатырного спирта:
сильно надавить на болевую точку,
расположенную между перегородкой носа и
верхней губой.
59. Что можно заподозрить при первом взгляде на неподвижно лежащего человека
3. Начало развития комыПотеря сознания более 4 минут, но есть пульс на
сонной артерии
Что делать?
Убедиться в наличии пульса на сонной
артерии и повернуть на бок.











































 Медицина
Медицина








