Похожие презентации:
Пиелонефрит беременных
1.
Пиелонефритбеременных
Выполнила: студентка
лечебного факультета
418 гр. Бычина Е.Г
2.
ОпределениеГестационный пиелонефрит –
неспецифический инфекционновосполительный процесс, возникающий во
время беременности, с первоначальным и
преимущественным поражением
интерстициальной ткани, чашечнолоханочной системы и канальцев почек; с
последующим вовлечением в процесс
клубочков и сосудов почек.
3.
ЭпидемиологияЧастота – от 3% до 10%
Чаще во время первой
беременности (из-за
недостаточности
адаптационных механизмов)
• Чаще во втором
триместре, у женщин
возраста до 26 лет (80%).
4.
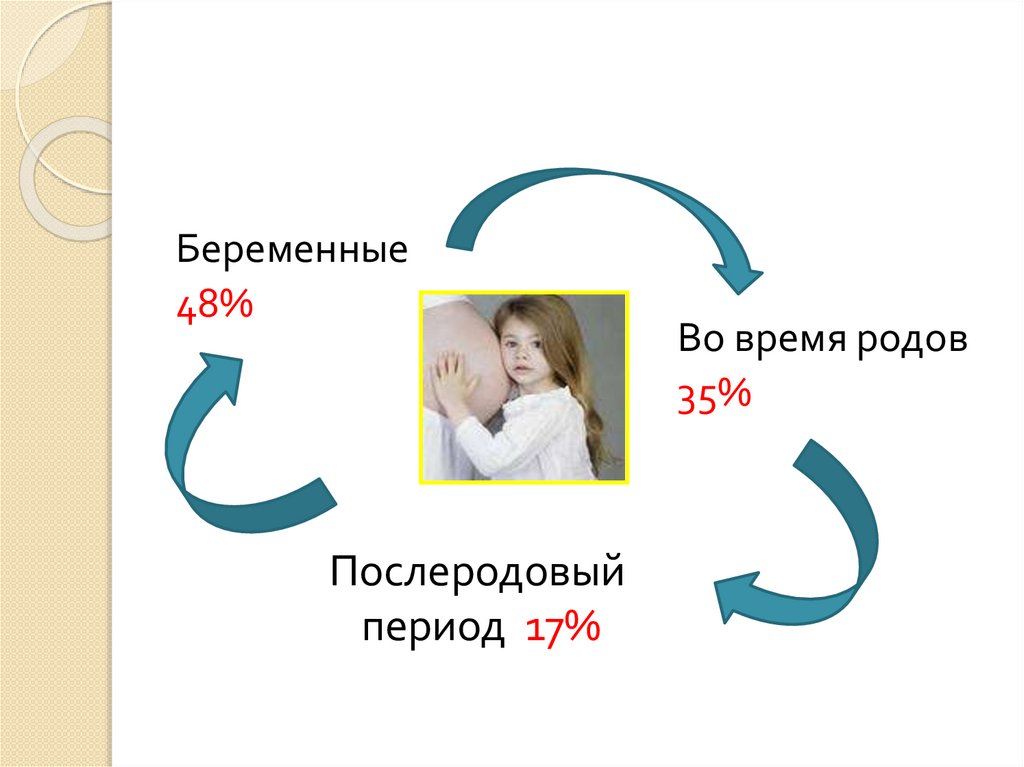
Беременные48%
Послеродовый
период 17%
Во время родов
35%
5.
КлассификацияПо патогенезу
различают:
- первичный;
- вторичный.
По характеру течения:
- острый;
- хронический.
По периоду:
- обострение (активный);
- обратное развитие
симптомов (частичная
ремиссия);
- ремиссия
(клиниколабораторная).
По сохранности функции
почек:
- без нарушения функций
почек;
- с нарушением функций
почек.
Сторона с более
выраженными
клиническими
проявлениями:
- левая;
- правая;
- в равной степени
поражены обе почки.
6.
ЭтиологияВозбудители:
- кишечная палочка
- энтерококки
- протей
- стафилококки
- стрептококки
Основной путь
распространения:
- гематогенный
- урогенный
(восходящий): из уретры
и мочевого пузыря через
мочеточник в лоханку.
7.
ЭтиологияФакторы риска развития гестационного
пиелонефрита:
· предшествующие инфекции МВП;
· пороки развития почек и МВП;
· мочекаменная болезнь;
· воспалительные заболевания женских половых
органов,
· бактериальный вагиноз;
· носительство патогенной и условно-патогенной
микрофлоры
· низкий социальноэкономический статус;
· СД;
· нарушения уродинамики, обусловленные
беременностью (дилатация и гипокинезия
внутриполостной системы почек и мочеточников на
фоне метаболических изменений).
8.
Патогенез1) К 13-й нед. Беременности
повышается концентрация
эстрадиола , прогестерона,
кортикостероидов.
2) снижается тонус мускулатуры
мочевого пузыря, мочеточников,
чашечек и лоханок почек.
3)ток мочи замедляется,
возникают рефлюксы (обратный
заброс мочи).
Эти изменения усиливаются давлением увеличенной
матки на МВП, возникают застойные явления. Все это
способствует проникновению патогенных бактерий, их
размножению. Постепенно бактерии поднимаются до
уровня почек и вызывают их воспаление.
9.
КлиникаУ первобеременных женщин
заболевание проявляется на 4–5
мес беременности, у
повторнобеременных — на 6–8 мес.
Основные симптомы:
1) ) Боли в области поясницы
2) Дизурические явления
3) Лихорадка, озноб
Дополнительные симптомы:
Тошнота, рвота, ломота во всем
теле, бледность кожных
покровов, тахикардия, одышка.
М/б более выражен
интоксикационный синдром,
который затрудняет диагностику.
Таких беременных чаще
госпитализируют в
инфекционную больницу.
10.
КлиникаВ I триместре:
боли в поясничной области,
иррадиирующие в нижние
отделы живота, наружные
половые органы (боль
напоминает почечную колику).
Во II и IIIтриместре: боли
менее интенсивные, иногда
преобладают явления дизурии,
больные принимают
вынужденное положение с
прижатыми к животу ногами.
11.
Осложнения гестацииГестационный пиелонефрит автоматически относит
беременную женщину в группу риска.
Критический срок обострения – II триместр (22–28
нед на фоне максимального подъёма концентрации
глюкокортикоидных и стероидных гормонов в
крови)
Критический срок формирования акушерских
(угроза прерывания беременности, гестоз) и
перинатальных (гипоксия плода и ЗРП) осложнений
— на 21– 30 нед.
Критический срок возникновения пиелонефрита —
32–34 нед беременности, когда матка достигает
максимальных размеров, и 39–40 нед, когда
головка плода прижата ко входу в малый таз.
12.
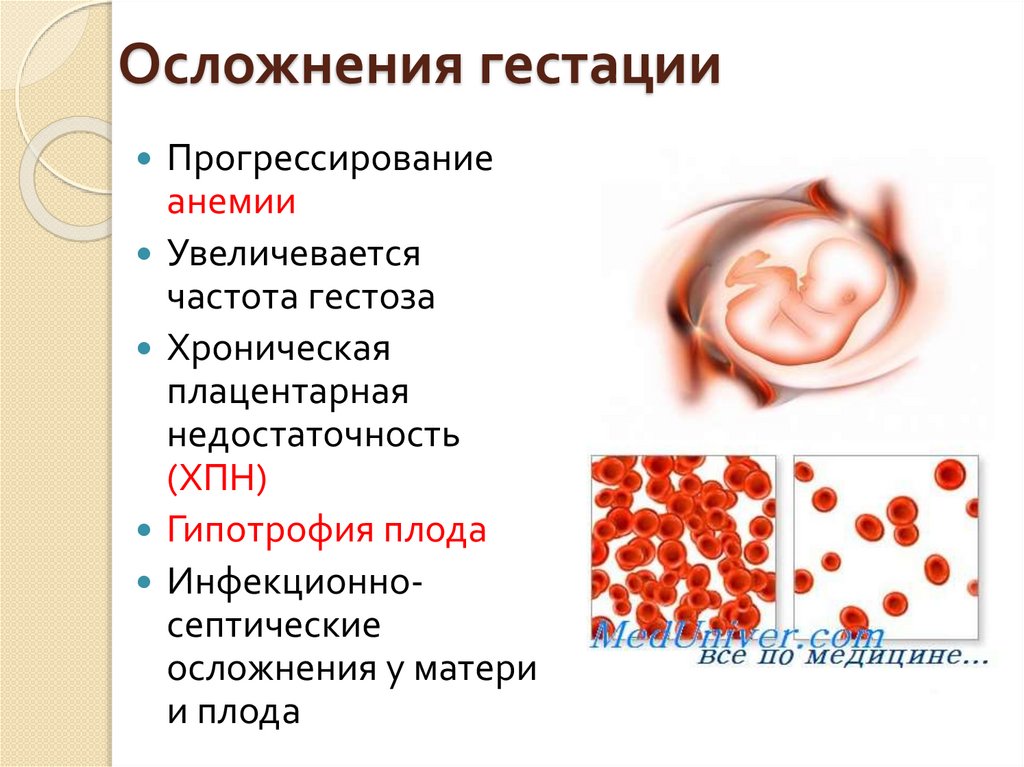
Осложнения гестацииПрогрессирование
анемии
Увеличевается
частота гестоза
Хроническая
плацентарная
недостаточность
(ХПН)
Гипотрофия плода
Инфекционносептические
осложнения у матери
и плода
13.
Осложнения гестацииАкушерские осложнения:
Угроза прерывания беременности
самопроизвольный аборт;
преждевременные роды;
гестоз;
ПН;
септицемия и септикопиемия;
инфекционнотоксический шок
Гестоз — чрезвычайно частое осложнение беременности
при пиелонефрите.
При сочетанной форме гестоза:
- в 90% случаев появляются отёки:
- повышается АД;
- возникает протеинурия;
- развиваются изменения сосудов глазного дна.
14.
Патогенез осложнений гестацииПри сочетанном гестозе (на фоне
заболевания почек) исходно имеются
множественные нарушения:
- Иммунной
- Ренин-ангиотензинальдостероновой
- свёртывающей систем
- гиперпродукция катехоламинов,
вазопрессина,
- угнетён синтез ПГ класса Е и
кининов.
15.
АГ (сосудистый фактор, ОЦК,гиперкинетический тип кровообращения )
Гестоз протекает как отёчно-нефротическая
патология, либо по гипертензивному типу.
«Уремическая интоксикация».
Активация протеолиза (хронический ДВСсиндром) возникает гиперкалиемия
(брадикардия, аритмия, сосудистая
недостаточность) при концентрации калия в крови выше 5
ммоль/л.
Полиурия
артериальная гипотензия,
тромбозы (в том числе, сосудов почек) и
эмболии (в том числе, лёгочной артерии)
Длительное течение гестоза на фоне
заболевания почек
отёк и разволокнение
периваскулярной и интерстициальной ткани
сердца, некоронарогенный миокардиосклероз
(«уремическая миокардиопатия»)
16.
ДиагностикаАНАМНЕЗ
Заболевания мочевых путей выявляются в анамнезе у 69%
беременных с острым пиелонефритом.
ФИЗИКАЛЬНОЕ ИССЛЕДОВАНИЕ
Следует обязательно проверить симптом Пастернацкого.
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
ОАК – лейкоцитоз
– СОЭ
Биохимический анализ крови.
ОАМ – бактериурия, лейкоцитурия
Анализ мочи по Нечипоренко.
лейкоциты > 4000 в 1 мл
эритроциты > 2000 в 1 мл
цилиндры гиалиновые > 1-3 в 1 мл
Проба Реберга.
Проба Зимницкого.
Микробиологическое исследование
мочи.
17.
Диагностика-
-
ИНСТРУМЕНТАЛЬНЫЕ
ИССЛЕДОВАНИЯ
УЗИ почек.
Допплерография сосудов
почек.
Метод тепловидения.
Катетеризация мочеточников.
Хромоцистоскопия
(внутривенное введение
индигокармина и оценка
Ограниченное применение
скорости и симметричности - рентгенологических
его выделения из устьев
(обзорная и экскреторная
мочеточников).
урография)
Цистоскопия.
- радионуклидных
(ренография,
сцинтиграфия) методов
18.
Цели лечения1)
2)
3)
4)
5)
Купирование основных симптомов
заболевания.
Нормализация лабораторных
показателей.
Восстановление функций
мочевыделительной системы
Подбор антибактериальной терапии с
учётом срока беременности, тяжести и
длительности заболевания.
Профилактика рецидивов и осложнений
заболевания.
19.
Немедикаментозное лечениеПолноценная
витаминизированная
диета
Коленно-локтевое
положение в течение 10–15
мин несколько раз в день.
Сон на здоровом боку
Употребление
низкоминерализованной
воды, клюквенного морса.
20.
Медикаментозное лечениеДетоксикация — альбумин, протеин.
Лечение гипотрофии плода —
внутривенно 5 мл пентоксифиллина,
разведённого в 500 мл 5% раствора
глюкозы.
Спазмолитическая терапия —
метамизола натрия по 5 мл в/м,
21.
АнтибиотикотерапияВ I триместре защищённые
аминопенициллины:
Амоксиклав (амоксициллин + клавулановая
кислота) – по 0,375–0,625 г 3 раза в сутки
внутрь;
Уназин (ампициллин + сульбактам ) – по 1,5–3,0
г 2–4 раза в сутки парентерально.
Во II и III триместре защищённые
пенициллины и цефалоспорины II–III
поколения,макролиды:
цефотаксим (по 1,0–2,0 г 2– 3 раза в сутки
парентерально),
цефтриаксон (по 0,375–0,625 г 3 раза в сутки
внутрь и по 1,2 г 3 раза в сутки
парентерально),
Уназин (по 1,5–3,0 г 2–4 раза в сутки),
Спирамицин (по 1,5–3,0 млн ME 3 раза в сутки
внутрь).
22.
АнтибиотикотерапияПри выборе антибактериального
препарата необходимо учитывать его
безопасность для плода:
- нельзя использовать фторхинолоны в
течение всей беременности
- сульфаниламиды противопоказаны в I и III
триместре
- аминогликозиды можно применять только
по жизненным показаниям.
Длительность терапии составляет 10–14
дней.

















 Медицина
Медицина








