Похожие презентации:
Аппендицит и гинекологическая патология
1.
Аппендицит игинекологическая патология
Выполнила: студентка 508 группы Климина Наталья Витальевнна
2021 год
2.
АппендицитАппендицит считается одной из самых распространенных
ургентных патологий, с которой обращаются к хирургу.
Острый аппендицит представляет собой воспаление
червеобразного отростка слепой кишки, обусловленное
внедрением в его стенку патогенной микробиоты.
● Он может осложниться ишемией отростка, прорывом
патологического содержимого в брюшную полость пациента.
Особая проблематика диагностики острого аппендицита
возникает у женщин репродуктивного возраста. Причиной
является распространенность гинекологических патологий,
которые могут быть представлены идентичной симптоматикой,
то есть клиникой «острого живота».
3.
Острый живот- это клинический симптомокомплекс, развивающийся при
повреждениях и острых заболеваниях органов брюшной
полости и забрюшинного пространства, угрожающий жизни
и требующий неотложной помощи.
Термин является собирательным понятием, объединяющим
группу заболеваний, различных по этиологическому
признаку и патогенезу
4.
Причины возникновения «Острого живота»:1. Хирургическая патология (острый аппендицит, острый
холецистит, острый панкреатит, кишечная
непроходимость).
2. Гинекологические заболевания (перекрут ножки кисты,
нарушение питания миомы, перекрут субсерозного узла).
3. Осложнения беременности, родов и послеродового
периода (преждевременная отслойка нормально
расположенной плаценты, разрыв матки, септические
осложнения, в т.ч. акушерский перитонит, внутреннее
кровотечение вследствие прервавшейся внематочной
беременности).
4. Заболевания, связанные с органами, которые
расположены вне брюшной полости (болезни почек: острый
пиелонефрит, почечная колика; заболевания легких –
долевая пневмония; заболевания сердца).
5.
Актуальность данной патологии обусловлена высокойчастотой и связанных с ней осложнений. Несмотря на
различные причины, симптоматика острого живота в
гинекологии имеет много общих черт:
внезапное появление болей среди полного здоровья (боли
чаще начинаются внизу живота, постепенно усиливаясь и
распространяясь по всему животу, могут быть настолько
сильными, что вызывают обморок);
тошнота, рвота;
нарушение отхождения кишечных газов и кала;
симптомы раздражения брюшины.
Все заболевания с картиной «острого живота» требуют
немедленной госпитализации больных, своевременной
диагностики патологии и оказания неотложной помощи.
6.
Классификация:1. Острые кровотечения из внутренних половых органов:
● внематочная беременность;
● апоплексия яичника;
травматические повреждения матки (ятрогенного или криминального
происхождения) – перфорация матки.
2. Острые нарушения кровообращения в опухолях и
опухолевидных образованиях внутренних половых органов:
перекрут ножки опухоли яичника;
нарушение питания фиброматозного узла.
3. Острые гнойные заболевания внутренних половых органов с
последующим развитием перитонита:
пиосальпинкс и пиовар, гнойная тубоовариальная опухоль;
пельвиоперитонит;
распространенный перитонит.
7.
Перекрут кисты яичникаНекротизирующий миоматозный узел
8.
Перекрут кисты яичника и некроз миоматозного узлаотносятся к неотложным состояниям в гинекологии (причины
«острого живота»), которые сопровождаются болевым
синдромом, связанным с нарушением питания этих
образований.
9.
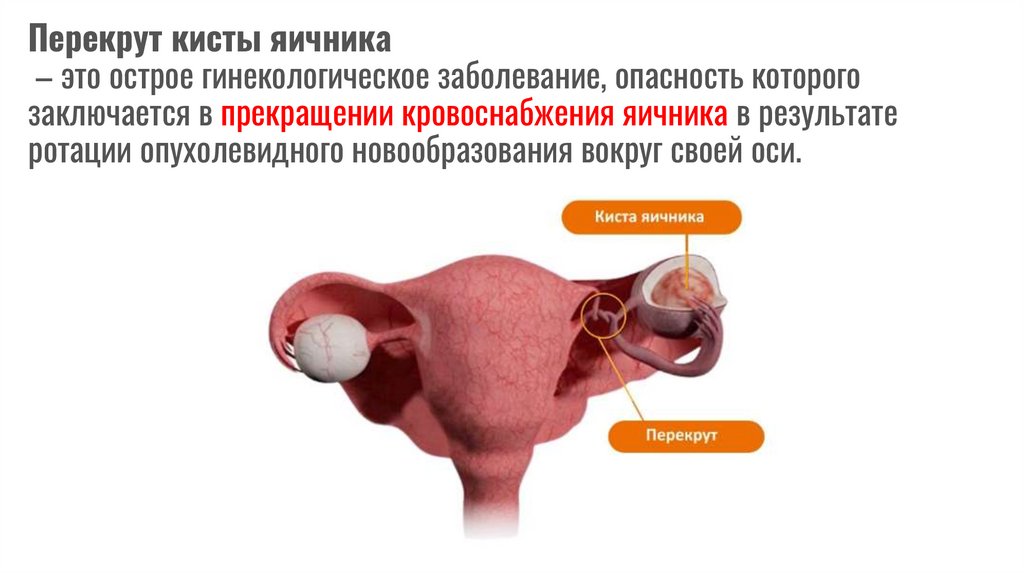
Перекрут кисты яичника– это острое гинекологическое заболевание, опасность которого
заключается в прекращении кровоснабжения яичника в результате
ротации опухолевидного новообразования вокруг своей оси.
10.
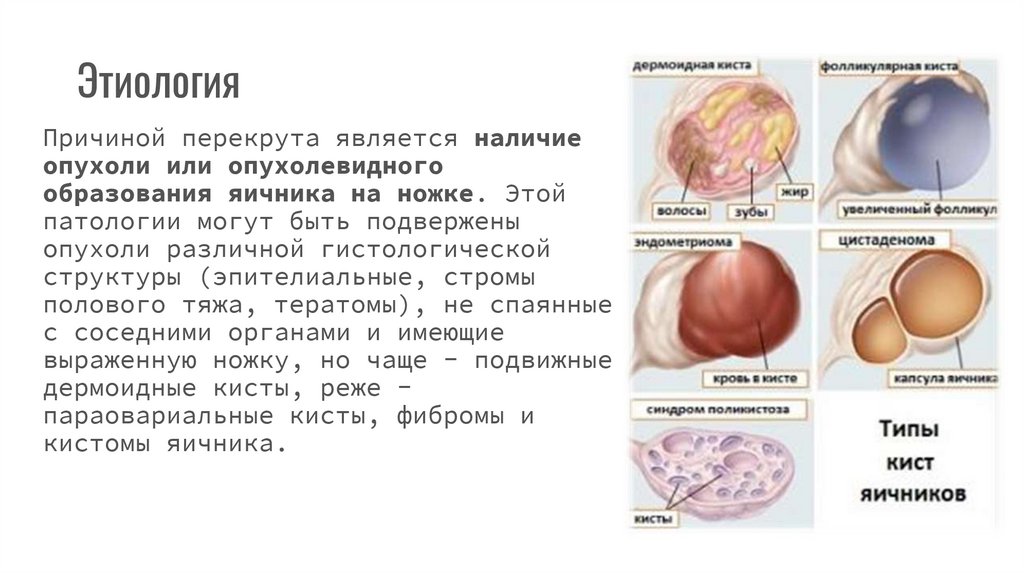
ЭтиологияПричиной перекрута является наличие
опухоли или опухолевидного
образования яичника на ножке. Этой
патологии могут быть подвержены
опухоли различной гистологической
структуры (эпителиальные, стромы
полового тяжа, тератомы), не спаянные
с соседними органами и имеющие
выраженную ножку, но чаще - подвижные
дермоидные кисты, реже параовариальные кисты, фибромы и
кистомы яичника.
11.
Провоцирующие факторы:-
резкие движения и перемена положения тела
физическое напряжение, поднятие тяжести
усиленная перистальтика кишечника
внезапное изменение внутрибрюшного давления (натуживании
при склонности к запорам, переполнение мочевого пузыря,
продолжительные кашлевые толчки)
переход кисты из малого таза в брюшную полость
длинная подвижная ножкой кисты
резкое похудение
беременность и недавние роды
12.
Классификация Перекрут ножки кисты яичника(если ножку кисты принять за исходную ось)
Полный
(на 360⁰ и более)
Для него характерно проявление сильных болевых
ощущений, которые практически невозможно стерпеть.
Неполный
(менее 360⁰)
Симптоматика будет усиливаться постепенно. Наиболее
опасен именно он, поскольку большинство женщин при
появлении первых признаков не обращается за
помощью к специалисту
ПО СКОРОСТИ СВЕРШЕНИЯ
Острый
Если перекрут основания кисты происходит быстро
и полностью, то вместе с венозным прекращается
и артериальное кровообращение. Это вызывает
некроз ткани кисты и придатков, возникновение
инфекционно-септических осложнений, в
частности, перитонита.
Постепенный
Если перекрут происходит медленно и он неполный, то прежде всего
изменения наблюдаются в венах ножки вследствие сжатия их и
прекращения оттока крови. Упругие артерии продолжают снабжать
опухоль артериальной кровью. Возникает выраженный венозный
застой: яичниковое образование быстро увеличивается в размерах,
часто происходят кровоизлияния в оболочку или паренхиму.
13.
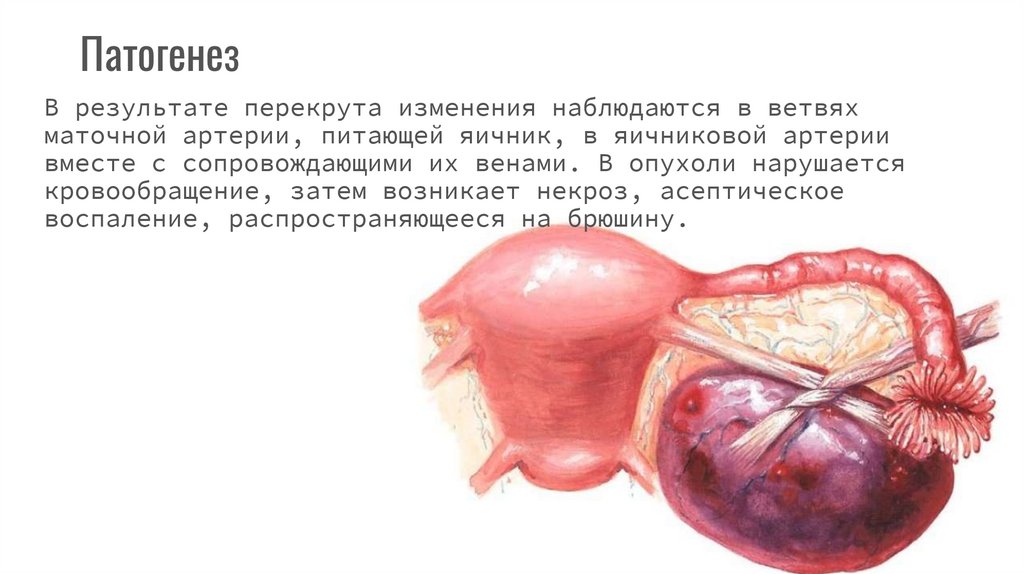
ПатогенезВ результате перекрута изменения наблюдаются в ветвях
маточной артерии, питающей яичник, в яичниковой артерии
вместе с сопровождающими их венами. В опухоли нарушается
кровообращение, затем возникает некроз, асептическое
воспаление, распространяющееся на брюшину.
14.
Клиническая картинаВыраженность клинических проявлений заболевания определяется степенью перекрута.
Для полного перекрута кисты яичника характерна клиническая картина «острого живота»:
- внезапное возникновение резких болей внизу живота, усиливающихся при движении,
сопровождающихся тошнотой, рвотой, не дающей облегчение
- напряжение передней брюшной стенки
- положительный симптом Щеткина-Блюмберга (усиление боли при быстром снятии пальпирующей руки
с передней брюшной стенки после надавливания)
- парез кишечника (газы не отходят)
- задержка стула, реже диарея
- повышенная температура тела
- частый пульс
- бледность кожи и слизистых оболочек
- холодный пот
Через 2-4 часа с момента возникновения осложнения развивается некроз капсулы. Это связано с
уменьшением кровообращения кисты, которое провоцирует гибель клеток и снижение болевых
ощущений. Временно может наблюдаться улучшение состояния, но если своевременно не оказать
помощь может развиться перитонит.
При постепенном совершении перекрута ножки кисты яичника симптомы могут нарастать в течение
длительного времени. Стертая клиническая картина наблюдается у беременных и пожилых женщин,
15.
ДиагностикаОбъективно:
При пальпации стенка живота напряженная, болезненная.
Нередко больная принимает вынужденное положение: лежит с
согнутыми в коленях и приведенными к животу ногами. В
процессе исследования живота отмечаются положительные
перитонеальные симптомы разной степени выраженности.
При влагалищном обследовании со стороны поражения
определяется тугоэластичное образование придатков,
попытка его сместить вызывает сильную боль, в связи с
чем оно может быть затруднено.
Лабораторно:
Общий анализ крови – возможен небольшой лейкоцитоз,
сдвиг формулы влево, повышение скорости оседания
эритроцитов → специфических изменений нет.
16.
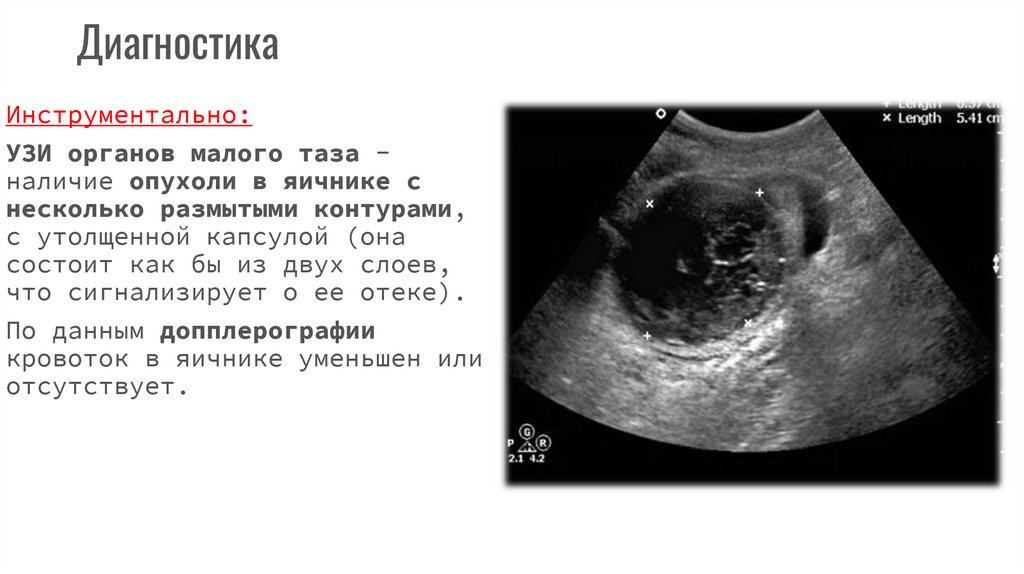
ДиагностикаИнструментально:
УЗИ органов малого таза наличие опухоли в яичнике с
несколько размытыми контурами,
с утолщенной капсулой (она
состоит как бы из двух слоев,
что сигнализирует о ее отеке).
По данным допплерографии
кровоток в яичнике уменьшен или
отсутствует.
17.
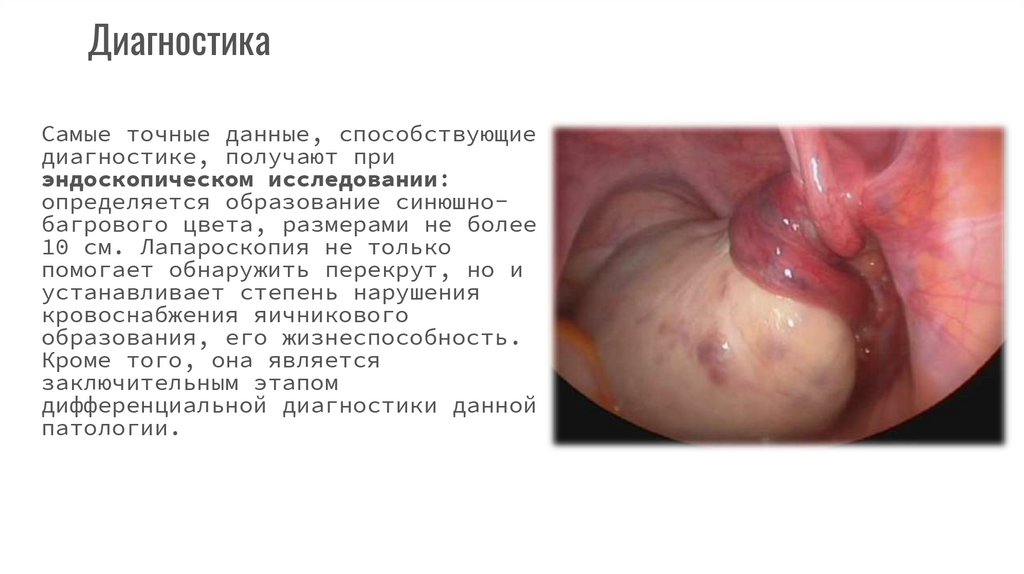
ДиагностикаСамые точные данные, способствующие
диагностике, получают при
эндоскопическом исследовании:
определяется образование синюшнобагрового цвета, размерами не более
10 см. Лапароскопия не только
помогает обнаружить перекрут, но и
устанавливает степень нарушения
кровоснабжения яичникового
образования, его жизнеспособность.
Кроме того, она является
заключительным этапом
дифференциальной диагностики данной
патологии.
18.
Дифференциальная диагностика- Внематочная беременность → задержка менструации, клиническая картина
внутреннего кровотечения, а не раздражения брюшины; острые, сильные боли,
иррадиирующие в область прямой кишки и наружных половых органов, в плечо и
ключицу (френикус-симптом), при разрыве трубы, схваткообразные - при трубном
аборте; темные кровянистые выделения из половых путей; положительная реакция на
ХГЧ
- Воспаление придатков матки → тубоовариальные абсцессы или сальпингиты
характеризуются билатеральной болезненностью придатков матки; более выраженной
лихорадкой и лейкоцитозом; гнойными выделениями из половых путей; обнаружением
гноя или серозной жидкости в пунктате из брюшной полости.
- Апоплексия яичника → чаще наблюдается в середине менструального цикла или во
II фазе цикла; клиническая картина мало чем отличается от симптоматики
внематочной беременности.
- Острый аппендицит → боли обычно начинаются в эпигастральной области;
аппендикулярные симптомы положительные; при влагалищном исследовании
патологических изменений со стороны матки и придатков нет.
- Почечная колика → при мочекаменной болезни в области малого таза не
обнаруживают опухолевидных образований, в общем анализе мочи определяются
эритроциты; отмечаются дизурические расстройства, болезненность при
поколачивании поясничной области.
- Острая кишечная непроходимость → схваткообразные боли в животе, задержка
стула и газов, метеоризм, частый, опережающий температуру, пульс, сухой язык.
Клинический диагноз подтверждается при рентгенологическом обследовании
пациентки (горизонтальные уровни жидкости в раздутых кишечных петлях)
- Нарушение питания миоматозного узла
19.
ЛечениеПри подозрении на перекрут ножки опухоли яичника пациентка
должна быть госпитализирована в гинекологический стационар в
экстренном порядке.
При лечении пациенток с указанной патологией применяют только
хирургические методы.
Раньше при подозрении на данную патологию применяли активную
тактику ведения пациентки: аднексэктомия лапароскопическим
(лапаротомическим) доступом с отсечением хирургической ножки
без раскручивания, по возможности, выше места перекрута. Это
обусловлено формированием в ножке опухоли тромбов, которые при
ее раскручивании могут отделиться и попасть в общий кровоток.
20.
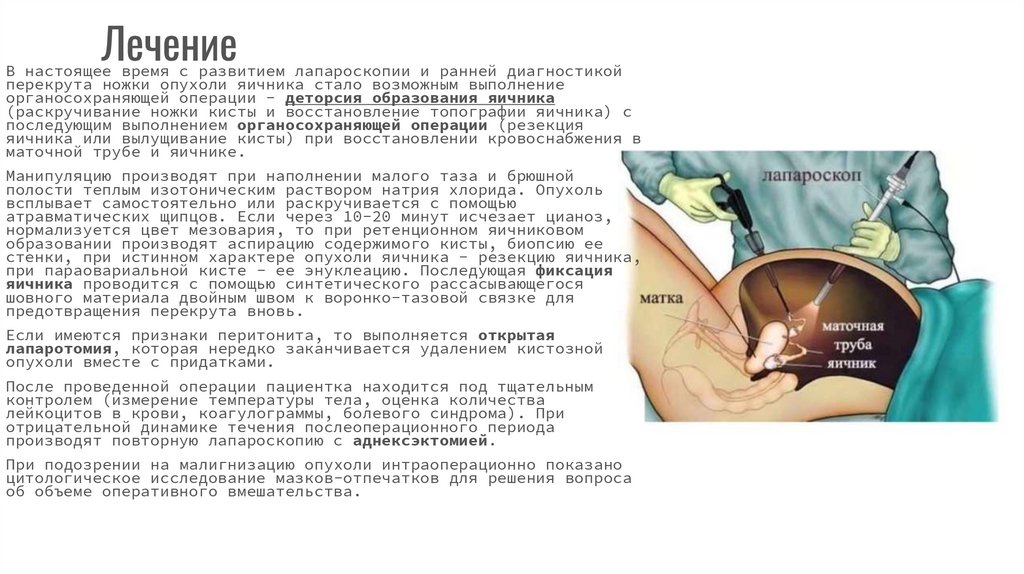
ЛечениеВ настоящее время с развитием лапароскопии и ранней диагностикой
перекрута ножки опухоли яичника стало возможным выполнение
органосохраняющей операции - деторсия образования яичника
(раскручивание ножки кисты и восстановление топографии яичника) с
последующим выполнением органосохраняющей операции (резекция
яичника или вылущивание кисты) при восстановлении кровоснабжения в
маточной трубе и яичнике.
Манипуляцию производят при наполнении малого таза и брюшной
полости теплым изотоническим раствором натрия хлорида. Опухоль
всплывает самостоятельно или раскручивается с помощью
атравматических щипцов. Если через 10-20 минут исчезает цианоз,
нормализуется цвет мезовария, то при ретенционном яичниковом
образовании производят аспирацию содержимого кисты, биопсию ее
стенки, при истинном характере опухоли яичника - резекцию яичника,
при параовариальной кисте - ее энуклеацию. Последующая фиксация
яичника проводится с помощью синтетического рассасывающегося
шовного материала двойным швом к воронко-тазовой связке для
предотвращения перекрута вновь.
Если имеются признаки перитонита, то выполняется открытая
лапаротомия, которая нередко заканчивается удалением кистозной
опухоли вместе с придатками.
После проведенной операции пациентка находится под тщательным
контролем (измерение температуры тела, оценка количества
лейкоцитов в крови, коагулограммы, болевого синдрома). При
отрицательной динамике течения послеоперационного периода
производят повторную лапароскопию с аднексэктомией.
При подозрении на малигнизацию опухоли интраоперационно показано
цитологическое исследование мазков-отпечатков для решения вопроса
об объеме оперативного вмешательства.
21.
Некротизирующий миоматозный узел –осложнение маточной миомы, при котором происходит
гибель её клеток
Миома матки, даже очень небольших размеров, может
деформировать сосуды, обеспечивающие ее кровоснабжение,
и вызывать омертвение тканей. Узлы миомы матки часто
некротизируются во время беременности, в послеродовом
или послеабортном периодах.
22.
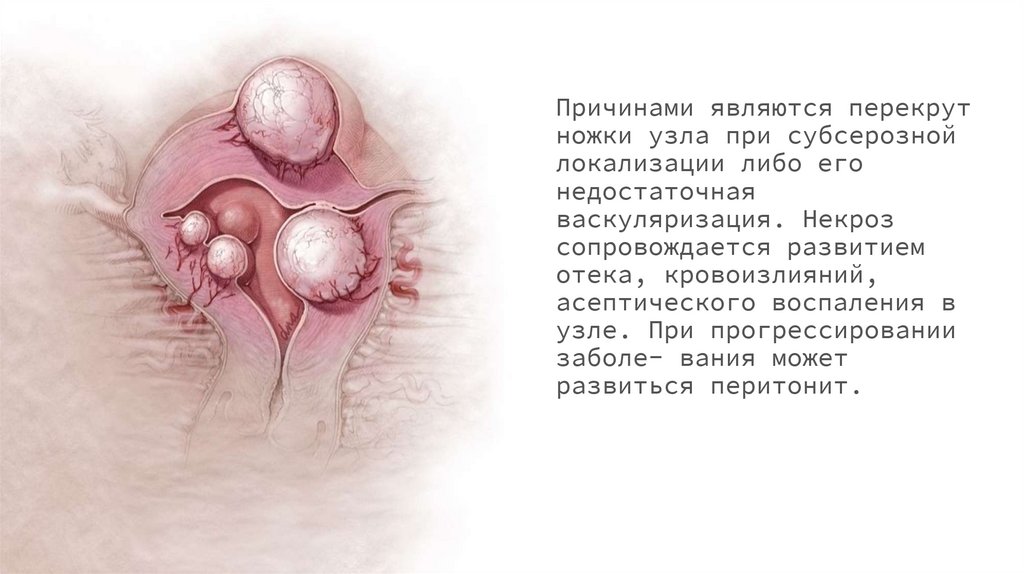
Причинами являются перекрутножки узла при субсерозной
локализации либо его
недостаточная
васкуляризация. Некроз
сопровождается развитием
отека, кровоизлияний,
асептического воспаления в
узле. При прогрессировании
заболе- вания может
развиться перитонит.
23.
Провоцирующие факторыНекротизация тканей миоматозного узла возникает по
следующим причинам:
- введение стимуляторов маточных сокращений
- значительные физические нагрузки и резкие движения
- аборт
- вынашивание эмбриона
- воспалительные заболевания органов малого таза
- ожирение
- резкое снижение веса
- продолжительные запоры
24.
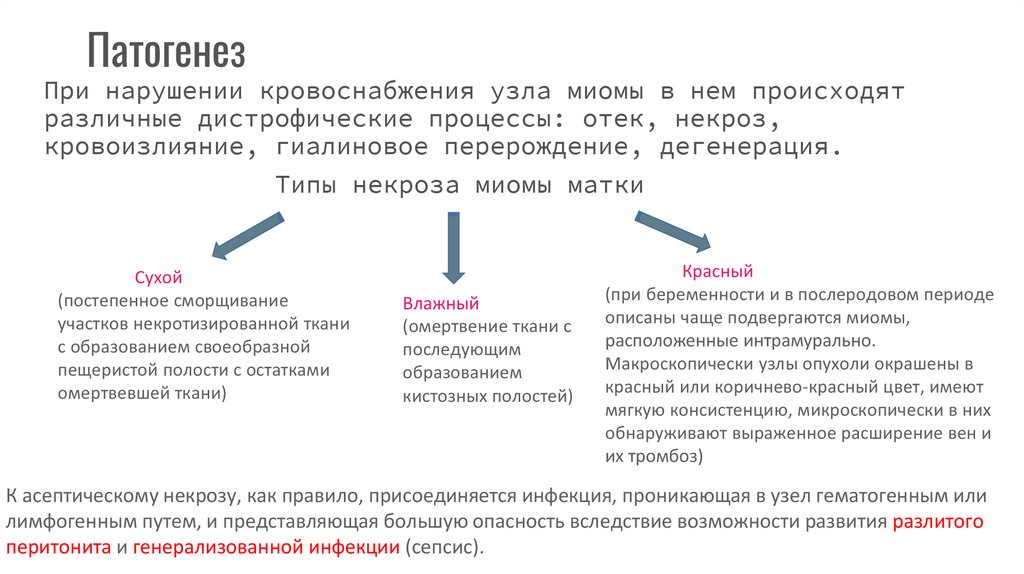
ПатогенезПри нарушении кровоснабжения узла миомы в нем происходят
различные дистрофические процессы: отек, некроз,
кровоизлияние, гиалиновое перерождение, дегенерация.
Типы некроза миомы матки
Сухой
(постепенное сморщивание
участков некротизированной ткани
с образованием своеобразной
пещеристой полости с остатками
омертвевшей ткани)
Влажный
(омертвение ткани с
последующим
образованием
кистозных полостей)
Красный
(при беременности и в послеродовом периоде
описаны чаще подвергаются миомы,
расположенные интрамурально.
Макроскопически узлы опухоли окрашены в
красный или коричнево-красный цвет, имеют
мягкую консистенцию, микроскопически в них
обнаруживают выраженное расширение вен и
их тромбоз)
К асептическому некрозу, как правило, присоединяется инфекция, проникающая в узел гематогенным или
лимфогенным путем, и представляющая большую опасность вследствие возможности развития разлитого
перитонита и генерализованной инфекции (сепсис).
25.
Клиническая картинаОсновным проявлением этой патологии будет симптом «острого живота»:
- острые тупые или режущие боли внизу живота
- удовлетворительное или средней тяжести состояние
- повышение температуры тела до 38⁰ и выше
- тошноту, рвоту
- нарушение стула и мочеиспускания, чувство препятствия при отхождении газов
- бледность кожи
- тахикардию
- нормальное артериальное давление
- напряжение передней брюшной стенки
- симптомы раздражения брюшины различной степени выраженности
- при влагалищном исследовании - увеличенную матку, наличие в ней болезненного
миоматозного узла при пальпации
- в крови - лейкоцитоз, сдвиг лейкоцитарной формулы влево, увеличение скорости
оседания эритроцитов
26.
ОсложненияМиоматозный узел, «переживший» некроз и не получивший
своевременной должной терапии, способен спровоцировать
следующие опасные осложнения:
- сепсис
- перитонит
- спаечные процессы в брюшной полости
- постоянный болевой синдром в области малого таза
- бесплодие
- повышение риска внематочного зачатия
- нарушение функциональности органов малого таза
- летальный исход
27.
ДиагностикаОбъективно:
Симптомы раздражения брюшины при пальпации живота. Пальпация
нижней части брюшной полости обнаруживает миоматозные
образования. Миоматозный узел, который подвергся некрозу,
выдает себя сильной болью при надавливании.
При влагалищном обследовании визуально определяют увеличение
матки в размерах и некоторую болезненность её стенок и
наличие миоматозного узла.
Лабораторно:
В общем анализе крови – лейкоцитоз со сдвигом влево,
значительное повышение СОЭ. При подозрении на некроз могут
дополнительно применяться такие маркеры воспаления, как Среактивный белок.
28.
ДиагностикаИнструментально:
Точный диагноз позволяет поставить
ультразвуковое сканирование с
допплерографией.
Характерными признаками нарушения
кровоснабжения миоматозного узла являются:
- увеличение размеров матки, особенно
переднезаднего размера;
- деформация контуров узла миомы матки и
появление в нем структур округлой или
овальной формы, характеризующихся меньшей
эхогенностью и звукопроводимостью;
- нарушение кровотока внутри узла и
близлежащих участках миометрия.
29.
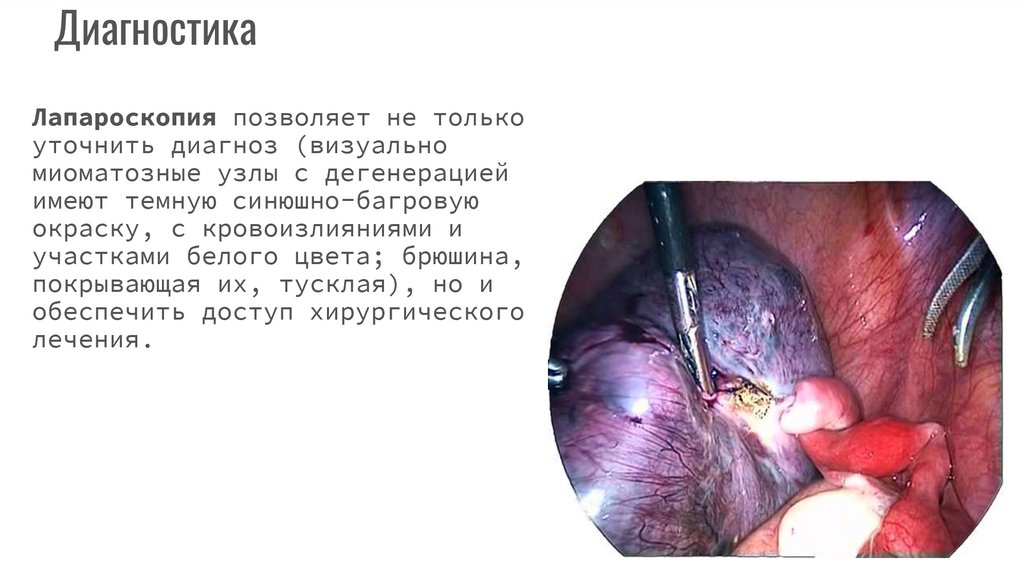
ДиагностикаЛапароскопия позволяет не только
уточнить диагноз (визуально
миоматозные узлы с дегенерацией
имеют темную синюшно-багровую
окраску, с кровоизлияниями и
участками белого цвета; брюшина,
покрывающая их, тусклая), но и
обеспечить доступ хирургического
лечения.
30.
Дифференциальная диагностикаДифференциальную диагностику проводят:
- с апоплексией яичника (болевая форма)
- с внематочной беременностью
- с острым аппендицитом
- с острыми воспалительными заболеваниями придатков
матки, особенно с их осложненными формами (гнойные
тубоовариапьные образования, пиосальпинкс, пиовар).
31.
ЛечениеОперативное, проводится лапаротомическим или лапароскопическим
доступом. Объем оперативного вмешательства зависит от возраста
пациентки, реализации репродуктивной функции, размеров,
локализации и количества миоматозных узлов.
При некрозе миоматозного узла производят ампутацию (гистерэктомию
– удаление тела матки) или экстирпацию матки (удаление тела и
шейки матки) с трубами. Консервативную миомэктомию проводят лишь
в исключительных случаях у молодых нерожавших женщин в условиях
интенсивной антибактериальной терапии в послеоперационном
периоде.
32.
Апоплексия яичника33.
Апоплексия яичника● Определяется как внезапно наступившее кровоизлияние в яичник
при разрыве сосудов фолликула, стромы яичника,
фолликулярной кисты или кисты желтого тела,
сопровождающемся нарушением целостности его ткани и
кровотечением в брюшную полость. Чаще всего возникает в
середине или во второй фазе менструального цикла, т.е. в
момент овуляции или в стадии васкуляризации желтого тела.
● Встречается в любом возрасте (до 45—50 лет). Частота
апоплексии яичника среди гинекологической патологии
составляет 1—3 %. Рецидив заболевания достигает 42—69%.
34.
Причины❖ Экзогенные
травмы живота
бурное или прерванное половое сношение
спринцевание
валагалищное исследование
физическое перенапряжение
❖ Эндогенные
➢ неправильное положение матки
➢ механическое сдавление сосудов
➢ давление на яичник опухолью
➢ спаечные пpoцeccы в малом тазу
➢ нарушения гормонального статуса (чрезмерное увеличение ФСГ, ЛГ, пролактина)
➢
➢
➢
➢
➢
35.
Формы● С учетом
преобладающей симптоматики
выделяют
следующие формы апоплексии яичника:
● геморрагическая
(анемическая) формас
преобладанием
симптомов кровотечения в брюшную полость
● болевая форма,
при которой
отмечаетсясильный
болевой синдром без признаков внутреннего кровотечения
● смешанная
форма,
сочетающаясимптомы анемической
и болевой формы апоплексии яичника
36.
Клиника❖ клиническая картина болевой формы наблюдается при кровоизлиянии в
ткань фолликула или желтого тела:
➢ манифестирующий приступ боли внизу живота без иррадиации
➢ иногда тошнота, рвота
➢ без признаков внутреннего кровотечения
❖ клиника легкой геморрагической формы сходна с болевой
❖ основные симптомы средней и тяжелой анемической формы связаны с
внутрибрюшным кровотечением:
➢ боль в нижних отделах живота часто иррадиирует в задний проход,
ногу, крестец, наружные половые органы
➢ слабость, головокружение, тошнота, рвота
➢ обмороки
37.
Диагностика болевой формы● При осмотре кожные покровы и видимые слизистые оболочки обычной
окраски. Пульс и артериальное давление в пределах нормы. Язык чистый,
влажный. Живот мягкий, возможно незначительное напряжение мышц
передней брюшной стенки в нижних отделах.
Пальпаторно отмечается болезненность в подвздошной области, чаще
справа, перитонеальных симптомов нет.
Перкуторно свободная жидкость в брюшной полости не определяется.
При гинекологическом осмотре матка нормальных размеров, яичник
несколько увеличен и болезнен. Своды влагалища глубокие, свободные.
УЗИ органов малого таза позволяет визуализировать разрыв яичника и
обнаружить скопление жидкости в дугласовом пространстве. При болевой
форме апоплексии яичника есть незначительное количество жидкости в
позадиматочном пространстве, она гипоэхогенная с мелкодисперсной
взвесью (фолликулярная жидкость с примесью крови).
В клиническом анализе крови выраженных изменений нет, иногда
выявляется умеренный лейкоцитоз без сдвига формулы влево.
38.
Лапароскопия● Позволяет выявить пораженный сосуд и провести радикальное
эффективное лечение.
● Апоплексия яичника при лапароскопии выглядит как стигма
овуляции (приподнятое над поверхностью небольшое пятно
диаметром 0,2—0,5 см с признаками кровотечения или
прикрытое сгустком крови), в виде кисты желтого тела в
«спавшемся» состоянии либо в виде самого желтого тела с
линейным разрывом или округлым дефектом ткани с признаками
кровотечения или без них.
39.
Лечение● При болевой форме и незначительной внутрибрюшной кровопотере
(менее
● 150 мл) без
признаковнарастания кровотеченияможнопроводить
консервативную терапию:
1)
2)
3)
4)
5)
6)
покой,
лед на низ живота (способствует спазму сосудов),
препараты гемостатического действия (этамзилат),
спазмолитические средства (папаверин, но-шпа),
витамины (тиамин, пиридоксин, цианокобаламин),
физиотерапевтические процедуры (электрофорез с хлоридом кальция,
СВЧ-терапия).
40.
Показания к лапароскопии● более 150 мл крови в брюшной полости, подтверждение физикальным
исследованием и УЗИ, при стабильных показателях гемодинамики и
удовлетворительном состоянии пациентки
● неэффективность консервативной терапии в течение 1—3 дней, признаки
продолжающегося внутрибрюшного кровотечения, подтвержденного УЗИ
● дифференциальная диагностика острой гинекологической и острой
хирургической патологии
● Оперативное вмешательство при апоплексии яичника должно быть
максимально щадящим: коагуляция места разрыва, вскрытие или пункция
кисты и удаление содержимого с помощью аквапуратора-отсоса, резекция
яичника. При больших повреждениях и отсутствии возможности
сохранения яичника его удаляют.





























 Медицина
Медицина








