Похожие презентации:
Лечение детей с заболеваниями органов пищеварения
1. Лечение детей с заболеваниями органов пищеварения
Лекция для студентов 3 курсаотделения Лечебное дело
(МДК 02.04)
Преподаватель факультета СМПО
к.м.н. Трегуб Н.В.
2.
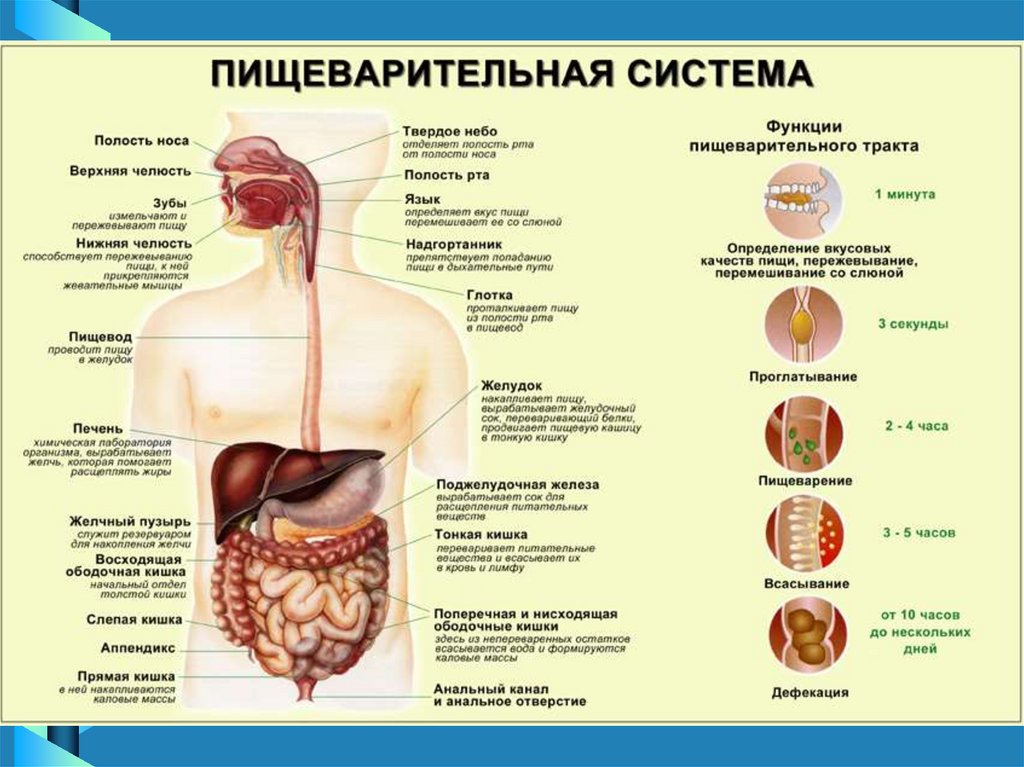
3. Анатомо-физиологические особенности органов пищеварения у детей
Высокая чувствительность слизистой к
повреждающим факторам
Малый объем, упругие стенки желудка,
замедленная перистальтика → недостаточное
перемешивание и гомогенизацию пищи, что
затрудняет ее переваривание, особенно после
введения прикорма
Низкая ферментативная активность слюны и
желудочного сока компенсируется ферментами
женского молока → При его отсутствии возможно
нарушение процесса переваривания пиши
4. Анатомо-физиологические особенности органов пищеварения у детей
• Несовершенство моторной функции →1.функциональная недостаточность сфинктеров
желудка служит причиной рефлюксов, срыгивания,
рвоты.
2. неустойчивость моторики кишечника может
вести к нарушению нормального продвижения
пиши, развитию запоров или поносов
• Богатое кровоснабжение и высокая
проницаемость слизистой оболочки → частое
нарушение процессов всасывания из кишечник. Не
полностью расщепленные белки, жиры, углеводы,
сохраняющие свои антигенные свойства,
всасываясь, могут обусловить формирование
пищевой аллергии
5. Анатомо-физиологические особенности органов пищеварения у детей
• Слабо сформированные защитные свойстваслизистой оболочки пищеварительных соков, желчи,
микрофлоры толстой кишки →способствуют
возникновению воспалительных заболеваний в
органах пищеварения,
• Топографическая близость органов пищеварения,
общность крово-и лимфообращения и иннервации
→способствуют частой их содружественной
патологии
• Слабость сфинктерного аппарата желудка и 12перстной кишки, частое нарушение внутрибрюшного
давления → являются причиной рефлюксных
гастритов
6. Анатомо-физиологические особенности органов пищеварения у детей
• Богатство нервными рецепторами зоны желчногопузыря и желчевыводяших путей, несовершенство
сфинктерного аппарата, вегетативной регуляции
→ способствуют частым дискинезиям.
• Неравномерность роста толстой кишки и позднее
созревание ее мышечного слоя, несовершенство
моторики → обусловливают частоту запоров.
7. Распространенность
• Патология органов пищеварениязанимает одно из первых мест в
структуре соматической
заболеваемости
• За последние годы
распространенность заболеваний
пищеварительного тракта
увеличилась с 8,6 до 18 %
8. Заболевания желудка и двенадцатиперстной кишки
9. Язвенная болезнь
Язвенная болезнь – это-хроническое рецидивирующее заболевание,
характеризующееся формированием язвенного
дефекта в желудке или в 12-перстной кишке,
обусловленное нарушением равновесия между
факторами агрессии и защиты
гастродуоденальной зоны.
10. Язвенная болезнь
• В структуре патологии ЖКТ у детей язвеннаяболезнь желудка и ДПК составляет 5-13%, что
почти в 10 раз чаще, чем в начале 90-х годов.
• Болеют в основном дети старшего возраста и
подростки, но нередко и младшие школьники.
• Преобладают дуоденальные язвы.
• В 5-8% случаев ЯБ осложняется перфорацией,
пенетрацией, стенозированием, желудочнокишечным кровотечением.
11. Язвенная болезнь
До 14 лет чаще болеют девочки,с 14 лет – мальчики.
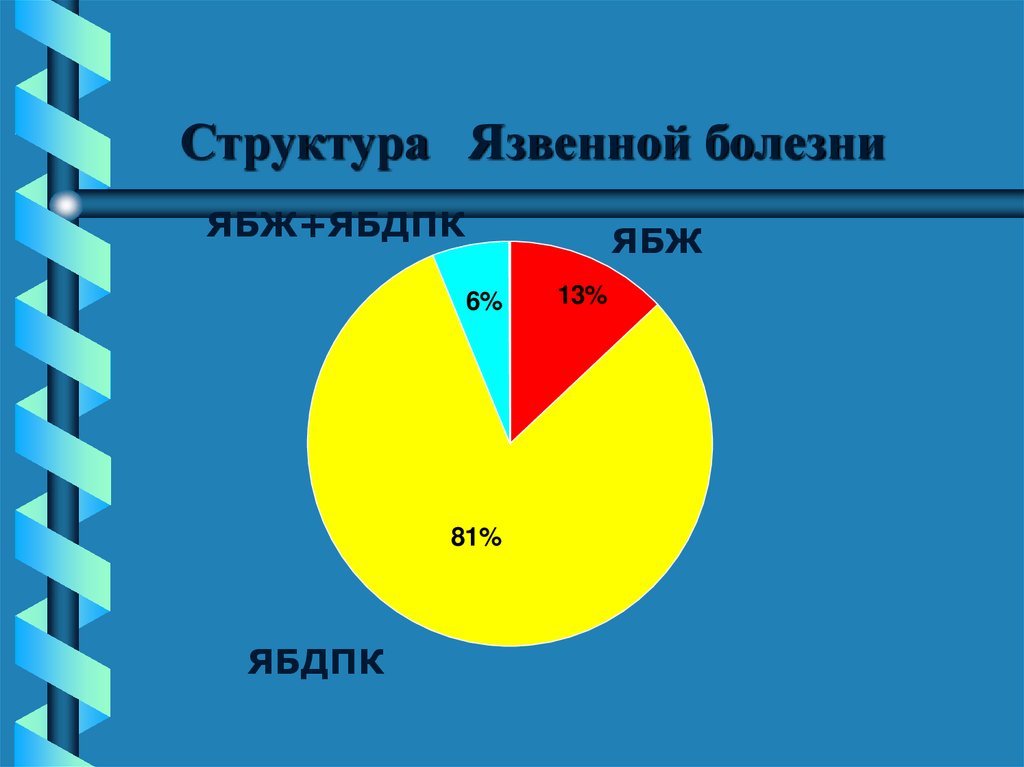
12. Структура Язвенной болезни
ЯБЖ+ЯБДПКЯБЖ
6%
81%
ЯБДПК
13%
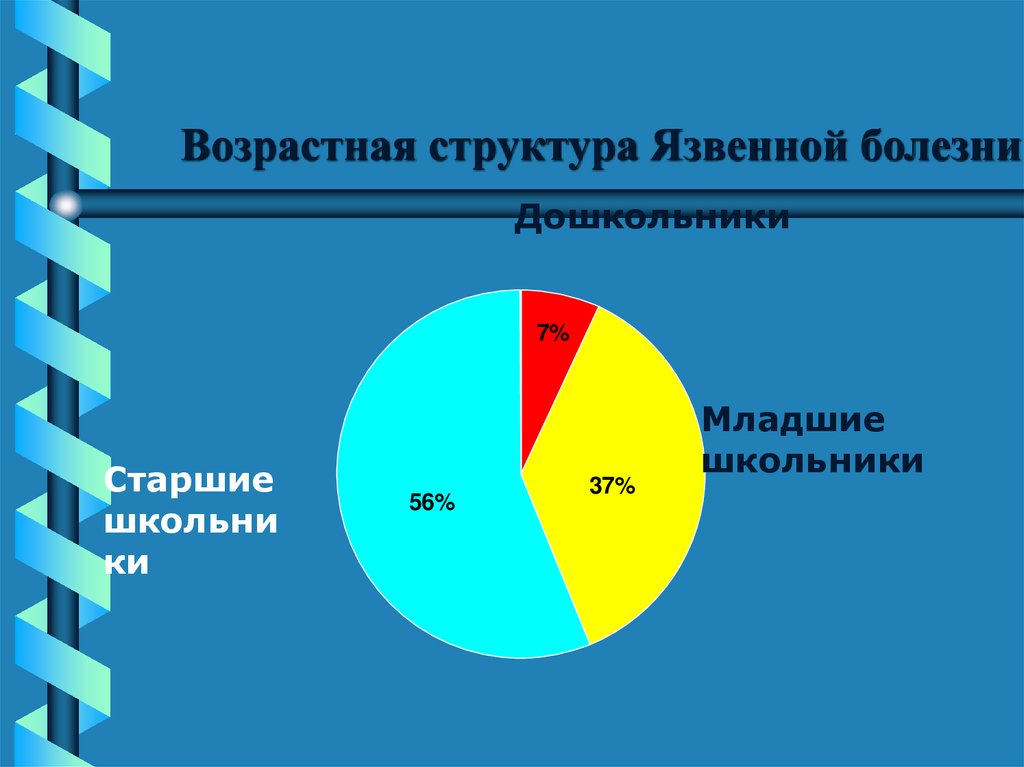
13. Возрастная структура Язвенной болезни
Дошкольники7%
Старшие
школьни
ки
56%
37%
Младшие
школьники
14. Язвенная болезнь Этиология.
• Основной этиологический фактор – инфекцияН.pylori, но этот факт признает ся не всеми
гастроэн-терологами. Большую роль играют:
Наследственные конституциональные
факторы. При этом наследуется не сама
болезнь, а предрасположенность к ней в
виде следующих факторов риска:
15. Генетические факторы риска язвенной болезни
• Наличие HLA антигенов В5, В15, В35• Недостаточная выработка секреторного Ig А,
простагландинов
• Врожденный дефицит фукомукопротеидов
слизи
• Расстройства гастродуоденальной моторики
• Увеличение массы обкладочных клеток
• Нестабильность клеточных мембран
• I группа крови, положительный резус-фактор
и другие.
16. Язвенная болезнь. Предрасполагающие факторы.
• психо-социальные факторы (психотравмы,устойчивые стрессовые ситуации в жизни
ребенка, конфликтные ситуации в школе и
семье);
• токсико-аллергические факторы (лекарства,
наркотики, токсические вещества, никотин и
курительные смолы; проявления пищевой и
лекарственной аллергии);
Отмеченные факторы способствуют реализации
наследственной предрасположенности.
17. Язвенная болезнь. Патогенез.
Факторы агрессии:• Н. pylory
• избыточная продукция соляной кислоты и
пепсина
• нарушение моторно-эвакуаторной функции
верхнего отдела пищевари-тельной системы
• дуоденогастральный рефлюкс
• состояние ЦНС и ВНС.
18. Язвенная болезнь. Патогенез.
Факторы защиты:• механизм обратной регуляции секреции
соляной кислоты
• нейтрализующая способность бикарбонатной
щелочности
• обратная диффузия ионов водорода
слой защитной слизи
• регенераторная способность поверхностного
эпителия слизистой оболочки
• местное кровообращение
• секреция некоторых простагландинов
19. Классификация язвенной болезни ДПК у детей (Баранов А.А. и др., 1996г. с изм.)
ЛокализацияКлиническая фаза и
эндоскопическая
стадия
Тяжесть Осложнения
течения
•Пилороантрал
ьная
•Бульбарная
•Постбульбарн
ая
•Сочетанная
Обострение
I - Свежая язва
II -Начало
эпителизации
Репарация
III - Заживление язвы
•Без рубца
•Рубцово-язвенная
деформация
Ремиссия
Легкое
Средней
тяжести
Тяжело
е
Кровотечение
Перфорация
Пенетрация
Стеноз
Перивисцерит
20. Язвенная болезнь ДПК. Клиника.
• Болевой синдром.• Синдром диспепсии.
• Синдром интоксикации.
• Астено-невротический синдром.
21. Язвенная болезнь ДПК. Клиника.
• Боль локализуется в эпигастральной ипилородуоденальной зоне. Для старших
школьников типичен мойнигановский
(B.Moynihan) ритм боли: голод – боль – прием
пищи – облегчение – голод – боль - …
• Патогномоничной ообенностью язвенной
болезни является ночная боль (чаще в 4-5
часов утра). При хроническом гастродуодените
подобный симптом встречается редко.
22. Язвенная болезнь ДПК. Клиника.
• Жалобы при синдроме диспепсиианалогичны таковым при хроническом
гастрите.
23. Язвенная болезнь ДПК. Клиника.
Астеновегетативный синдромпроявляется
- нарушением сна,
- эмоциональной лабильностью,
- раздражительностью,
- нарушением аппетита,
- артериальной гипотензией.
24. Язвенная болезнь ДПК. Объективные данные.
• Умеренно выраженные признаки интоксикации иполигиповитаминоза, снижение питания, астенические
и вегетативные расстройства, чаще с преобладанием
тонуса парасимпатического отдела вегетативной
нервной системы.
• При пальпации живота – мышечная защита передней
брюшной стенки, преимущественно в эпигастральной
области.
• Кожная гиперэстезия в зонах Захарьина-Геда.
• Выраженная болезненность в эпигастрии,
пилородуоденальной зоне.
25. Язвенная болезнь ДПК. Результаты обследования.
ФГДС:• дефект слизистой оболочки («свежая язва»), чаще в
пилорическом отделе желудка или в луковице ДПК
• репарация язвенного дефекта в виде рубца, пятен –
участков грануляционной ткани, деформация
луковицы ДПК
• воспалительные изменения слизистой оболочки
ДПК, часто эрозивный дуоденит
• кровоточащая язва при симптомах язвенного
кровотечения.
26. Язвенная болезнь ДПК. Результаты обследования.
рН-метрия желудка:• значительное повышение кислотообразующей функции желудка;
• субкомпенсированная или декомпенсированная функция антрального отдела
желудка;
• дуодено-гастральный рефлюкс.
27. Язвенная болезнь ДПК. Результаты обследования.
Морфологический метод – это «золотойстандарт» выявления Нр-ассоциированной ЯБ.
В детском возрасте использование этого метода
ограничено.
Поэтому сипользуют уреазный или
дыхательный тесты – высокочувствительные,
специфичные и неинвазивные. Обнаружение
бактерий хотя бы одним методом – показание к
эрадикационной антигеликобактерной терапии.
28. Особенности современного течения Язвенной болезни у детей
Чем моложе ребенок, тем менее специфичны жалобы
Атипичное течение у детей дошкольного возраста.
Стертая симптоматика у детей старшего возраста.
Нет язвенного анамнеза.
Диспептические расстройства (изжога, отрыжка, рвота,
тошнота) – реже, чем у взрослых.
• Вариабельность выраженности и локализации болевых
проявлений.
• Большая, чем у взрослых частота бессимптомного
течения.
29. Особенности современного течения Язвенной болезни у детей
Латентное течение.Примерно каждый десятый ребенок не предъявляет
длительное время никаких жалоб ни при каких
условиях. Изредка наблюдаются лишь чувство
быстрого насыщения, дискомфорт в животе.
• Первым клиническим проявлением патологии в этом
случае является симптоматика язвенного кровотечения
– рвота «кофейной гущей», мелена, резкая слабость.
Часто и в последующем у таких детей не появляется
болевой синдром, очередное обострение заболевания
проявляется признаками кровотечения.
30. Принципы лечения больных с язвенной болезнью желудка и ДПК
Уменьшение избыточного воздействия агрессивныхфакторов:
• ликвидация (эрадикация Нр)
• нейтрализация непосредственно в просвете желудка
• нормализация моторики желудка
2. Повышение качества защитных свойств слизистой
оболочки желудка и ДПК:
• усиление образования слизи
• стимуляция секреции бикарбонатов в антральном
отделе желудка
• улучшение трофики слизистой оболочки
• нормализация репаративных свойств слизистой и др.
31. Принципы лечения больных с язвенной болезнью желудка и ДПК
3.Воздействие на вегетативную нервнуюсистему – коррекция нарушенного
равновесия между ее симпатическим и
парасимпатическим отделами.
32. Диета
• Диета № 1а – 1б – 1.• Режим питания: дробное, небольшими порциями,
4-5 -разовое. Не следует принимать пищу позже 19-20
часов, чтобы не стимулировать ночную секрецию.
• Кулинарная обработка: пища должна быть измельчена
и хорошо увлажнена (вареная, тушеная, приготовленная
на пару).
• Ограничивается то, что повышает желчеотделение
(растительные и животные жиры в чистом виде,
жареное, желтки, икра, сливки, жирная сметана, торты
и пиролжные). Исключаются кетчуп, майонез,
напитки с газом.
• Рекомендуются кисломолочные напитки; полезно
давать их перед отходом ко сну (21-22 часа).
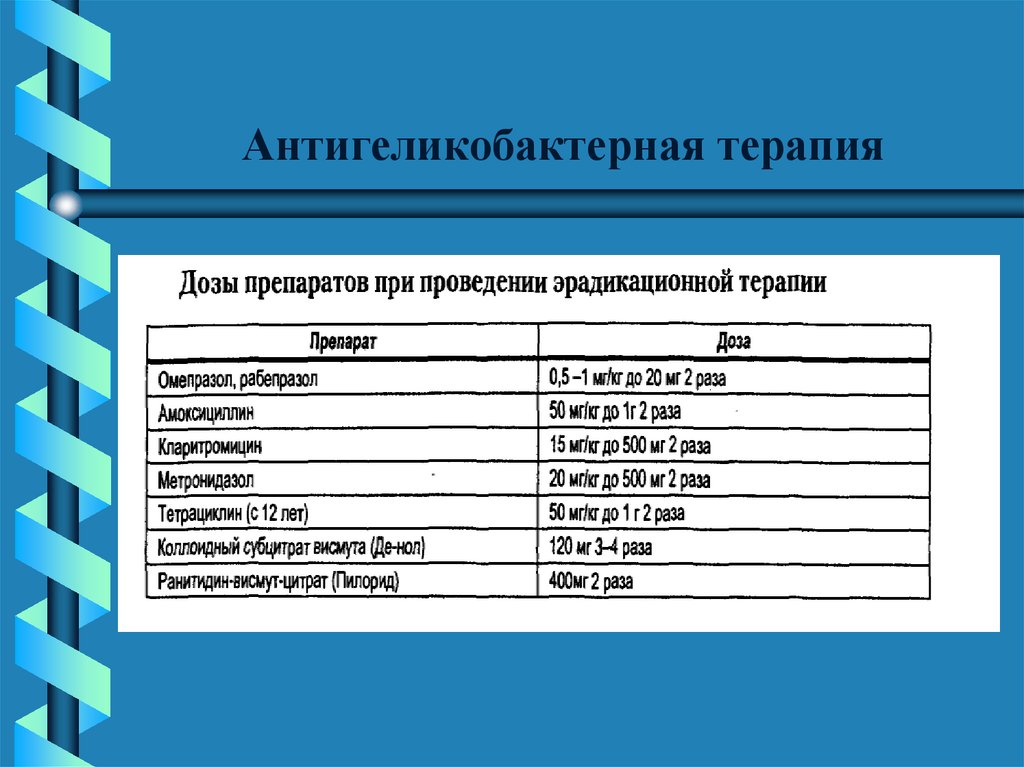
33. Антигеликобактерная терапия
Терапия первой линии (Маастрихтскоесоглашение, 2000):
Трехкомпонентная терапия с использованием
препаратов висмута – 7 дней
Для детей до 7 лет
• Де-нол по 120 мг 2 раза в день
• Метронидазол (трихопол) по 250 мг 2 раза в
день
• Амоксициллин (флемоксин) по 500 мг 2 раза в
день
34. Антигеликобактерная терапия
Для детей старше 7 лет• Де-нол по 240 мг 2 раза в день
• Метронидазол (трихопол) по 500 мг 2 раза в
день
• Амоксициллин (флемоксин) 1000 мг 2 раза в
день
У детей до 5 лет эрадикацию Н.pylori
проводить нецелесообразно!
35. Антигеликобактерная терапия
Трехкомпонентная схема без препаратов висмута –7 дней
а) - Амоксициллин (или флемоксин)
- Метронидазол (или фуразолидон)
- Антисекреторные препараты (Ранитидин
или омепразол)
б) - Макролиды (рокситромицин (рулид),
кларитромицин (клацид), азитромицин (сумамед)
- Метронидазол (или фуразолидон)
- Антисекреторные препараты
в) - Макролиды
- Амоксициллин
- Антисекреторные препараты
36. Антигеликобактерная терапия
• Терапия второй линии (квадро-терапия) - 7дней (при отсутствии эффекта от эрадикации или
при рецидивировании ЯБ)
Для детей до 7 лет:
• Де-нол по 120 мг 2 раза в день
• Метронидазол (трихопол, тинидазол ) по 250 мг 2 раза
в день
• Амоксициллин (флемоксин) по 500 мг 2 раза в день
• Ранитидин по 150 мг мг 2 раза в день
37. Антигеликобактерная терапия
Для детей старше 7 лет:• Де-нол по 240 мг 2 раза в день
• Метронидазол (трихопол, тинидазол ) по 500 мг
2 раза в день
• Амоксициллин (флемоксин) по 1000 мг 2 раза
в день
• Омепразол по 10 мг 2 раза в день
38. Антигеликобактерная терапия
39. Антигеликобактерная терапия
На фоне эрадикационной терапиирекомендуется назначение
• пробиотиков (бактисубтил, энтерол, линекс)
• пребиотиков (эйконол, хилак-форте)
• препаратов, обладающих иммунокорригирующими свойствами (ликопид, полиоксидоний,
иммунал, рибомунил).
40. Коррекция функциональных нарушений
Прокинетики- Домперидон (мотилиум) 0,25 мг/кг 3-4 раза в
день за 15-20 мин. до еды (нельзя
одновременно с антацидами)
- Цисаприд (координакс, пропульсид).
Младенцам по 0,2 мг/кг 3-4 раза в день;
старшим – в суточной дозе 15-40 мг в 2-4
приема
41. Антисекреторная терапия
Ингибиторы протонной помпы (ИПП)омепразол (Омез, Ультоп) с 18 лет
лансопразол (Ланзап и др.) с 18 лет
рабепразол (Париет) с 12 лет при ГЭРБ
эзомепразол (Нексиум) с 1 года при ГЭРБ
пантопразол (Санпраз) с 18 лет
Н2-гистаминоблокаторы
ранитидин (Квамател и др.)
фамотидин
42. Цитопротекторы
Препараты висмута (висмута трикалия
дицитрат) – де-нол, вентрисол;
Сукральфат (вентер);
Мизопростол (цитотек);
Прочие средства – косвенные протекторы
слизистой оболочки: солкосерил, актовегин,
витамины А, Е, группы В (В2,В2,В6,В5),
фолиевая кислота.
43. Коррекция вегетативных расстройств
Вегетотропная терапия назначается спервых дней лечения, при этом физические методы воздействия сочетаются с
лекарственными средствами,
преимущественно растительного
происхождения
44. Коррекция вегетативных расстройств
ВаготонияМедикаментозная терапия
• Тонизирующие препараты:
• настойки жень-шеня, заманихи,аралии,
левзеи, китайского лимонника; экстракт
элеутерококка
• в тяжелых случаях – амизил сиднокарб
45. Коррекция вегетативных расстройств
Физиотерапия• Электрофорез с хлоридом кальция, кофеином,
мезатоном на шейно-затылочную область, 1012 процедур на курс.
• Ванны солено-хвойные и радоновые.
46. Коррекция вегетативных расстройств
СимпатикотонияМедикаментозная терапия
• Седативные препараты: настои
лекарственных растений (трава шалфея,
плоды боярышника, корень валерианы,
трава пустырника, трава зверобоя и др
• В сложных случаях – транквилизаторы:
седуксен, тазепам и др.
47. Коррекция вегетативных расстройств
Физиотерапия• Электрофорез с 0,5% раствором эуфиллина,
папаверином, магнием, бромом на шейнозатылочную область, 10-12 процедур на курс.
• Ванны углекислые и сульфидные.
48. Диспансерное наблюдение
• Минимальный срок наблюдения – додостижения возраста 14 лет
• Педиатр, гастроэнтеролог – 2 раза в год
• ЛОР, стоматолог -1 раз в год
• ФГДС – 1 раз в год
• рН-метрия – 1 раз в год
• Анализы крови – 2 раза в год
• Противорецидивное лечение – 2 раза в год
(весна, осень)
49. Диспансерное наблюдение
• Физкультурная группа: освобождение отзанятий – 6 мес., специальная – 6-12 мес, затем
подготовительная, в последующем – основная с
исключением элементов соревнований.
• Профилактические прививки: противопоказаны в течение 1 года, по эпидемиологическим
показаниям – в течение 2-го года, затем – не
противопоказаны.
50.
Хронический гастрит51. Хронический гастрит
Хронический гастрит - это рецидивирующееочаговое или диффузное воспаление слизистой
или подслизистой оболочки желудка,
сопровождающееся нарушением процессов
физиологической регенерации, со склонностью
к прогрессированию, развитии атрофии и
секреторной недостаточности, лежащих в
основе расстройств пищеварения и обмена
веществ.
52. Хронический гастрит. Этиология.
В соответствии с «Сиднейской системой»выделяют типы гастрита:
• Тип А – аутоиммунный;
• тип В – НР-ассоциированный;
• тип С – реактивный.
53. Хронический гастрит. Предрасполагающие факторы
Эндогенные:- наследственная предрасположенность (высокий тип
кислотообразования, нарушение образования слизи) – у
70% больных
- местные сосудистые нарушения
- интоксикации
- хронические заболевания печени и желчных путей
- хронические заболевания, сопровождающиеся
гипоксией
- нарушения работы сфинктеров пищеварительной
системы, что проявляется рефлюксами,
недостаточность сфинктерного аппарата.
54. Хронический гастрит. Предрасполагающие факторы
Экзогенные:- нарушение режима питания (длительные перерывы)
- грубая пища
- недоброкачественная пища
- еда всухомятку, в спешке
- перенесенные пищевые отравления
- длительный и частый прием лекарств (ГКС,
салицилаты, антибиотики)
- заселение слизистой оболочки антрального отдела
желудка и ДПК бактериами
- психоэмоциональные нагрузки, хронические
стрессовые ситуации
55. Клиническая классификация (А.В.Мазурин, 1984 )
1. По происхождению: первичный, вторичный.2. По распространенности патологического процесса:
а) гастрит ограниченный (антральный, фундальный),
распространенный (пангастрит); б) дуоденит
ограниченный (бульбит), распространенный.
3. По морфологическим формам поражения желудка и
двенадцатиперстной кишки:
а) эндоскопически (поверхностный, гипертрофический,
эрозивный, геморрагический, субатрофический,
смешанный);
б) гистологически (поверхностный, диффузный (без
атрофии, субатрофический, атрофический).
56. Клиническая классификация
4. По характеру кислотообразующей исекреторной функции желудка: с
повышенной функциией, с сохраненной
функцией, с пониженной функцией).
5. Дуоденогастральный рефлюкс (есть, нет).
6. Фазы заболевания: обострение, неполная
клиническая ремиссия, полная клиническая
ремиссия, клинико-эндоскопическиморфологическая ремиссия (выздоровление).
57. Хронический гастрит. Патогенез
В патогенезе заболевания важноезначение имеет нарушение защитного
слизистого барьера, который образуется
вязким секретом и слоем
слизеобразующего эпителия и
располагается над главными и
обкладочными клетками слизистой
оболочки желудка.
58. Жалобы. Болевой синдром.
1. Болевой синдром• характер: острая, приступообразная боль не
свойственна ХГ, появление ее должно вызвать
сомнение в обоснованности диагноза ХГ.
• локализация: преимущественно в эпигастральной области и правом подреберье (при
сочетании патологии гастродуоденальной зоны
и желчевыдельной системы);
• интенсивность: от слабовыраженной до
сильной;
59. Жалобы. Болевой синдром.
• время появления боли: чаще после еды, ранние- через 20-30 минут. Эквивалентом ранних
болей является чувство быстрого насыщения.
Реже бывают поздние боли – через 40-60 минут.
При выраженном дуодените – через 1-1,5 часа.
• усиливают боль: переедание, употребление
жирной пищи, физическая нагрузка;
• уменьшают боль: прием небольшого
количества пищи
• сезонность обострения: отмечается при стаже
заболевания более 3 лет: обычно в конце
сентября и октябре, когда дети начинают
посещать школу (изменение пищевого
стереотипа).
60. Жалобы. Синдром диспепсии.
• снижение аппетита• тошнота и рвота,часто с примесью желчи (ДГР)
• изжога (при налии ГЭР)
• отрыжка (ГЭР)
• горечь во рту (ДГР, ГЭР)
• неустойчивый стул и полифекалия (при
явлениях дуоденита)
61. Жалобы. Синдром интоксикации
выраженность его при обостренииуменьшается с увеличением стажа
заболевания.
62. Объективные данные
• умеренно выраженные признакиинтоксикации и полигиповитаминоза;
• снижение массы тела только при
выраженном дуодените;
• при поверхностной пальпации напряжение мышц передней брюшной
стенки, преимущественно в
эпигастральной области; кожная
гиперестезия в зонах Захарьина-Геда;
63. Объективные данные
• при глубокой пальпации – болезненностьв пилородуоденальной зоне. У каждого
третьего ребенка наблюдается сочетанная
болезненность в эпигастральной области
и в правом подреберье.
• При осмотре могут отсутствовать
внешние признаки заболевания.
64. Результаты обследования:
• ФГДС – визуально выявляются измененияслизистой оболочки желудка и ДПК (чаще
поверхностный гастрит, дуоденит).
• рН-метрия – повышенная либо сохраненная (в
равной степени) кислотообразующая функция
желудка
• Нр-ассоциированный гастрит устанавливается
путем обнаружения признаков инфекции Нр
(экспресс-тесты, морфологическое изучение
биоптатов, при котором определеяется наличие
бактерий в слизистой оболочке желудка).
65. Основные критерии антрального НР-ассоциированного хронического гастрита, характерного для детского возраста:
• нередко язвенно-подобная симптоматика:периодические голодные боли, изжога, отрыжка
кислым;
• локальная болезненность в пилородуоденальной
зоне;
• эндоскопически – на фоне пятнистой гиперемии
и отека слизистой антрального отдела видны
подслизистые кровоизлияния и эрозии,
антральный спазм, спазм привратника;
• гистологически – активный антральный гастрит,
множество Нр на поверхности и в глубине ямок.
66. Хронический гастрит. Лечение.
Лечение зависит от характера диспепсии прихроническом гастрите – язвенноподобный,
дискинетический, неспецифический варианты.
• Диета – дробное питание, исключение
продуктов, обладающих раздражающим
действием на слизистую оболочку желудка
(механически, термически, химически щадящая
пища);
• Двигательный режим (ограничение при
выраженном болевом синдроме);
67. Хронический гастрит. Лечение
• Эрадикационная терапия (при НР+);• Прокинетики (при дискинетическом варианте
диспепсии);
• Антацидные препараты (при язвенноподобном
варианте диспепсии).
• По показаниям – спазмолитики (дюспаталин,
папаверин, дротаверин, платифиллин)
• Минеральные воды (Ессентуки № 4 и 17,
Арзни, Боржоми, Славяновская.
68. Хронический гастрит. Диспансерное наблюдение
• Осмотр участкового педиатраВ течение первого года – 1 раз в 3 месяца, затем
2 раза в год (весна, осень).
• ЛОР, стоматолог - 2 раза в год, другие
специалисты – по показаниям.
• ФГДС, исследование желудочной секреции,
анализы крови, мочи, кала – 1 раз в год.
Снимаются с диспансерного учета через 3 года
после последнего обострения.
69. Хронический гастрит. Реабилитация
Обязательные мероприятия:• Предупреждение рецидивов заболевания;
• Санация очагов хронической инфекции;
• Лечение сопутствующих заболеваний
ЖКТ;
• Лечение заболеваний вегетативной
нервной системы.
70. Реабилитация
Вспомогательное лечение• Диета;
• Режим;
• Витаминотерапия;
• Фитотерапия;
• Минеральные воды;
• Санаторно-курортное лечение.


































































 Медицина
Медицина