Похожие презентации:
Проблемы лекарственных взаимодействий при лечении туберкулеза у ВИЧ-инфицированных пациентов
1.
Проблемы лекарственныхвзаимодействий при лечении
туберкулеза у ВИЧинфицированных пациентов
Иванников Е.В.
заведующий амбулаторно-поликлиническим
отделением МГЦ СПИД
«18» мая 2023 года, г. Москва
2.
• Информация предоставлена в качестве информационной и образовательной поддержкиврачей. Мнения, высказанные на слайдах и в выступлении, отражают точку зрения докладчиков,
которая не обязательно отражает точку зрения компании АО «Р-Фарм».
• АО «Р-Фарм» не рекомендует применять препараты способами, отличными от описываемых в
инструкции по применению. В связи с различиями в требованиях регулирующих инстанций в
разных странах, зарегистрированные показания и способы применения препаратов,
упоминаемые в данной презентации, могут различаться.
• Перед назначением любых препаратов, пожалуйста, ознакомьтесь с локальными
инструкциями по медицинскому применению, предоставляемыми компаниями-производителями.
Полные инструкции по медицинскому применению доступны по запросу.
Информация о раскрытии финансовой заинтересованности
• Настоящим лектор подтверждает, что он оказывает услуги в области научной и
образовательной деятельности (включая, среди прочего, подготовку обзоров научной
литературы, обучающих и информационных материалов, участие в клинических исследованиях и
экспертных советах и пр.) АО «Р-Фарм».
3.
Согласно Докладу Всемирной организации здравоохранения о глобальнойборьбе с туберкулезом 2022 г., пандемия COVID-19 вызвала перебои в
оказании многих видов медицинской помощи, но особенно негативно
повлияла на работу противотуберкулезных служб, показатели смертности
Туберкулез как
общемировая
проблема
(доклад ВОЗ, 2022)
от туберкулеза возросли:
• В 2021 году умерло от туберкулеза 1,6 млн человек
(включая 187 000 ВИЧ-инфицированных больных, в 2020г. -214 000
ВИЧ- инфицированных больных );
• С 2020 по 2021 г. на 3% увеличилось бремя лекарственно В 2021 г. туберкулезом
заболело 10,6 млн человек,
что на 4,5% больше, чем в
2020 г.
устойчивого туберкулеза (ЛУ-ТБ) и произошло 450 000 новых
случаев развития туберкулеза с устойчивостью к рифампицину
(РУ-ТБ). Рост численности заболевающих туберкулезом и его
лекарственно-устойчивыми формами отмечается впервые за
много лет
https://www.who.int/ru/news/item/27-10-2022-tuberculosis-deaths-and-disease-increase-during-the-covid-19-pandemic
4.
+ общая заболеваемость 41,2 на100
000 населения, в 2020
Боремся с ВИЧ вместе
снизилась до 32,4 на 100 000
населения,
в
2021
по
предварительным
данным
составит 31,2 на 100 000
населения
ТВС в
РФ
20202021
- увеличилась доля впервые выявленных больных
туберкулезом легких с деструкцией легочной ткани
с 42,4% в 2020 г. до 45,5% в 2021 г
- выросла доля больных с фибрознокавернозным туберкулезом среди впервые
выявленных больных
туберкулезом легких (2020 г. – 641 чел. – 1,5%;
+ в 2021 году ВОЗ исключила
2021 г. – 698 чел. – 1,7%; p = 0,01)
Российскую Федерацию
- доля впервые выявленных больных туберкулезом, у которых
из списка стран с высоким
заболевание было выявлено посмертно, выросла с 1,7-1,8% в 2015-2019 гг. до
бременем туберкулеза.
2,7% в 2020 г. и 2,9% в 2021 г.
- в 2020г. среди новых случаев
лица с ТБ ОД с МЛУ составляют 33,6%, в 2019 -30,1%;
+ в 2020г. смертность 4,7 на 100 000
среди контингентов больных – 61,0%.
населения (ниже, чем в 2019 г.), в 2021 г.
по предварительным данным составит
среди лиц с впервые выявленным
4,3 на 100 000 населения
туберкулезом в 2020г. – 25,6%
составляют лица с ВИЧ-инфекцией, на
конец 2019 г. – 24,7%
√ число больных МЛУ-туберкулезом с бактериовыделением,
состоящих на ДУ в 2021 гг. – 18,1% (2020г. – 20,6%).
среди умерших лиц с туберкулезом от
любых причин – 40,8% составили лица
с ВИЧ-инфекцией (2020г.)
https://minzdrav.gov.ru/news/2022/03/24/18525-ministr-zdravoohraneniya-rf-mihail-murashko-zabolevaemost-tuberkulezom-v-rf-uderzhivaetsya-na-istoricheskom-minimume
https://www.tibl-journal.com/jour/article/view/1618
4
5.
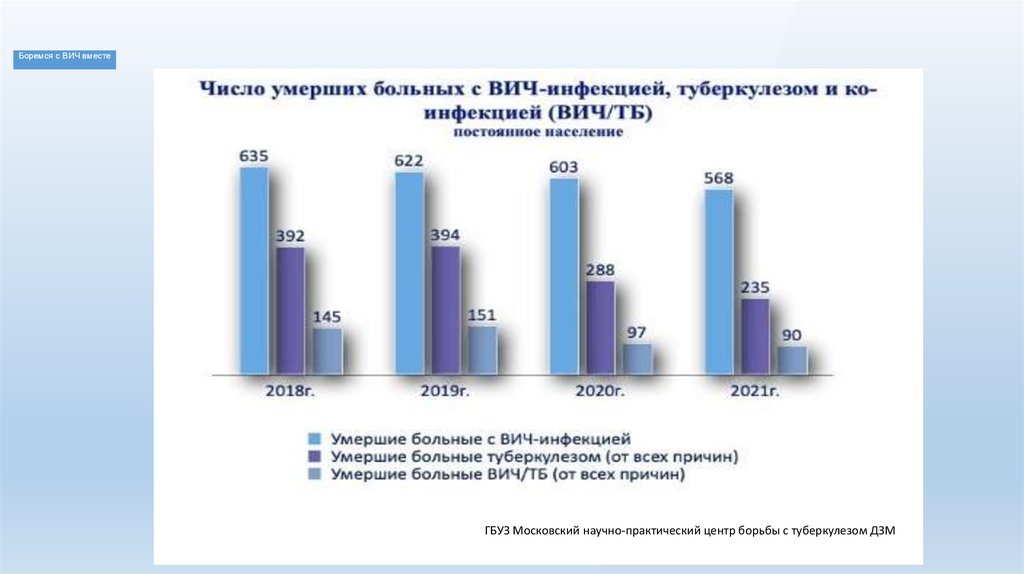
Боремся с ВИЧ вместеГБУЗ Московский научно-практический центр борьбы с туберкулезом ДЗМ
6.
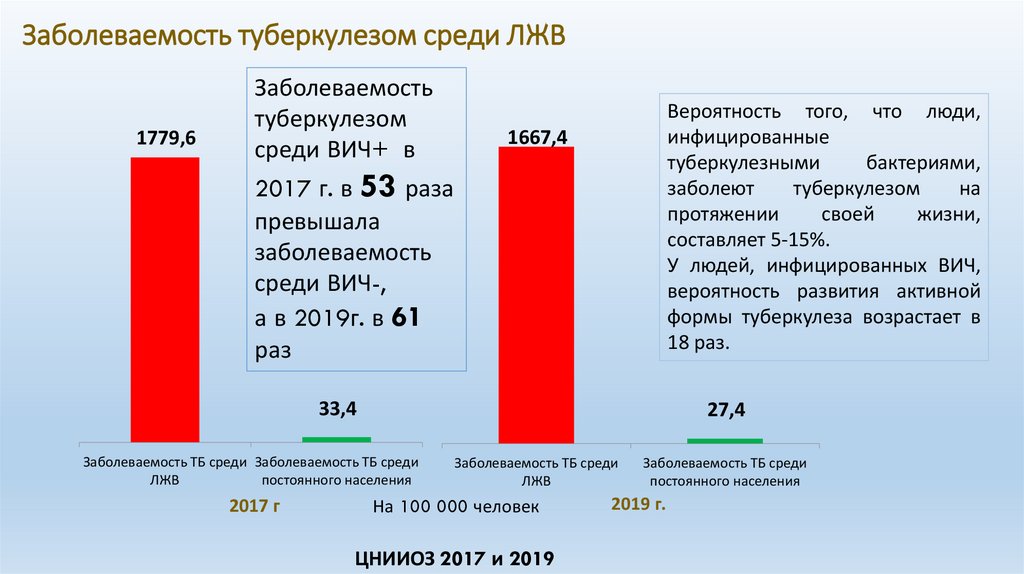
Заболеваемость туберкулезом среди ЛЖВ1779,6
Заболеваемость
туберкулезом
среди ВИЧ+ в
Вероятность того, что люди,
инфицированные
туберкулезными
бактериями,
заболеют
туберкулезом
на
протяжении
своей
жизни,
составляет 5-15%.
У людей, инфицированных ВИЧ,
вероятность развития активной
формы туберкулеза возрастает в
18 раз.
1667,4
2017 г. в 53 раза
превышала
заболеваемость
среди ВИЧ-,
а в 2019г. в 61
раз
33,4
27,4
Заболеваемость ТБ среди Заболеваемость ТБ среди
ЛЖВ
постоянного населения
2017 г
Заболеваемость ТБ среди
ЛЖВ
На 100 000 человек
ЦНИИОЗ 2017 и 2019
Заболеваемость ТБ среди
постоянного населения
2019 г.
7.
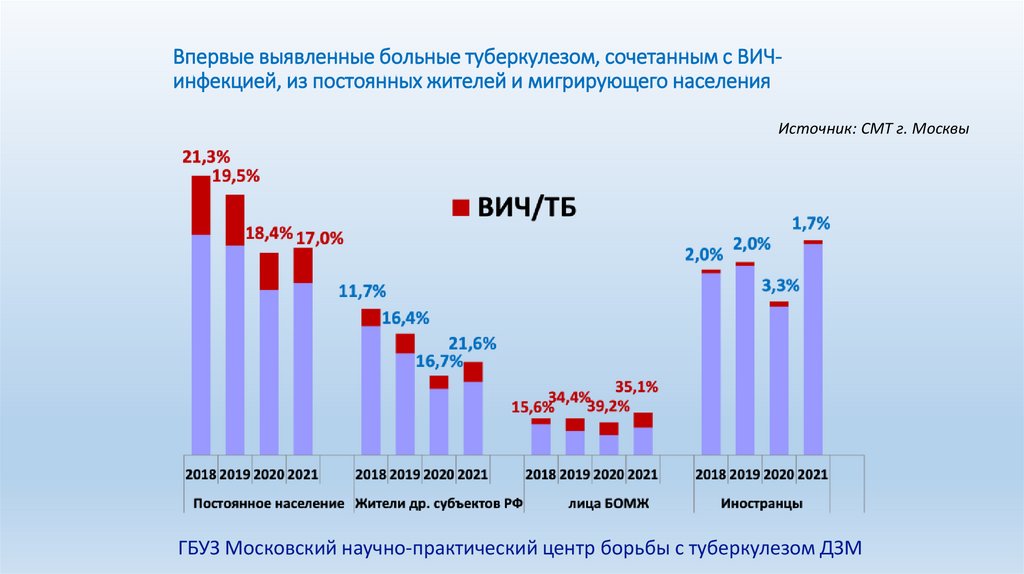
Впервые выявленные больные туберкулезом, сочетанным с ВИЧинфекцией, из постоянных жителей и мигрирующего населенияИсточник: СМТ г. Москвы
ГБУЗ Московский научно-практический центр борьбы с туберкулезом ДЗМ
8.
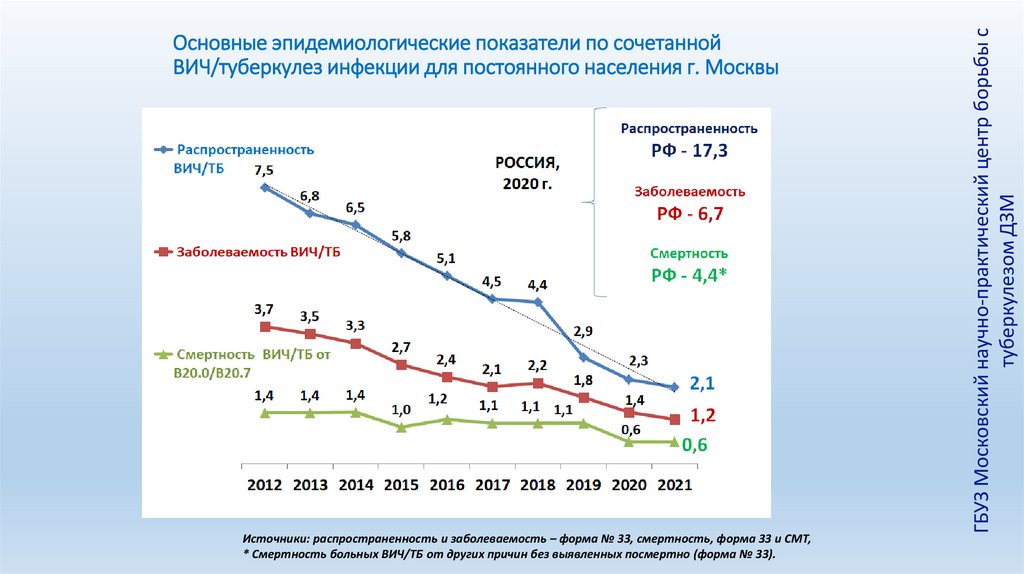
Источники: распространенность и заболеваемость – форма № 33, смертность, форма 33 и СМТ,* Смертность больных ВИЧ/ТБ от других причин без выявленных посмертно (форма № 33).
ГБУЗ Московский научно-практический центр борьбы с
туберкулезом ДЗМ
Основные эпидемиологические показатели по сочетанной
ВИЧ/туберкулез инфекции для постоянного населения г. Москвы
9.
ВИЧ также является умеренным фактором риска ТБ смножественной лекарственной устойчивостью: шансы МЛУ-ТБ
были в 1,24 раза выше среди людей с ВИЧ, чем среди людей без
ВИЧ, а совокупные шансы первичного МЛУ-ТБ среди людей с
ВИЧ в 2,28 раза выше, чем у людей без ВИЧ.
ТБ отрицательно влияет на исходы ВИЧ: увеличение числа CD4
после развития туберкулеза значительно меньше, чем среди тех
пациентов, у которых никогда не развился ТБ.
ТБ, по-видимому, усиливает репликацию вируса за счет активации
иммунного ответа хозяина.
https://doi.org/10.1128/microbiolspec.TNMI7-0028-2016
10.
У больных ВИЧ/ТВ (кроме туберкулезного менингита) с любым уровнем СД4 клетокАРТ должна быть начата как можно скорее ( в течение 2 недель) после начала
противотуберкулезной терапии (1).
Антиретровирусная терапия рекомендуется всем пациентам с ВИЧ и лекарственноустойчивым туберкулезом, нуждающимся в противотуберкулезных препаратах
второго ряда, независимо от количества клеток CD4. Приступать к ней следует как
можно раньше (в течение первых 8 недель) после начала противотуберкулезного
лечения (2).
1. https://www.who.int/ru/news-room/fact-sheets/detail/tuberculosis
2. Сводное руководство ВОЗ по туберкулезу Лечение лекарственно-устойчивого туберкулеза
11.
Одновременное лечение пациентов с ко-инфекциейВИЧ и ТБ в соответствующих клинических условиях
улучшает выживаемость (особенно для людей с
числом CD4 <50 клеток / мкл )
АРТ рекомендуется всем людям с ВИЧ и туберкулезом:
• пациентам с числом CD4 <50 клеток / мкл, ранее не получавшим
АРТ, следует начинать антиретровирусную терапию в течение 2
недель после начала лечения ТБ
• исходя из большей части данных, при отсутствии подозрения на
туберкулезный менингит, АРТ следует начинать в течение 8
недель после начала лечения у людей с более высоким числом
клеток CD4
• оптимальный подход к началу АРТ при туберкулезном менингите остается
неясным
https://clinicalinfo.hiv.gov/en/guidelines/adult-and-adolescent-opportunistic-infection/mycobacterium-tuberculosis-infection-and?view=full
12.
Всем пациентам с ко-инфекцией ТБ/ВИЧ следует начинать АРТнезависимо от уровня CD4 (октябрь 2022, версия 11.1).
• Как можно скорее и в течение 2 недель после начала лечения ТБ,
независимо от количества CD4.
• АРТ следует отложить на 4 недели, но можно начать в течение первых 2
недель у ЛЖВ с туберкулезным менингитом и CD4 < 50 (100) клеток/мкл.
• Если человек уже находится на APT, необходимо проверить наличие
потенциальных лекарственных взаимодействий и, если они значимые,
рассмотреть возможность перехода на одну из рекомендованных схем при
ко-инфекции ТБ/ВИЧ
Хотя одно РКИ показало, что раннее начало АРТ (в течение 2-х недель) не снижает смертность
при туберкулезном менингите, рекомендации по назначению АРТ должны основываться на
уровне CD4 у ЛЖВ с ко-инфекцией ТБ/ВИЧ
https://eacs.sanfordguide.com/art/art-tb-hiv-co-infection
13.
Рекомендуется всем ВИЧ-инфицированным пациентам с ТБнеобходимо назначить антиретровирусную терапию (АРТ)
для повышения эффективности лечения туберкулеза и
снижения рисков развития летального исхода:
При уровне CD4+ Т-лимфоцитов менее 50 клеток/мкл – в течение 2недель от момента начала
противотуберкулезной терапии,
при уровне CD4+ Т-лимфоцитов более 50 клеток/мкл – в течение 8 недель от момента начала
противотуберкулезной терапии.
Пациентам с туберкулезным менингитом на фоне ВИЧ-инфекции (в том числе при уровне CD4+ Тлимфоцитов менее 50 клеток/мкл) рекомендовано начать АРТ после стойкого купирования
синдрома отека мозга.
При сочетании туберкулезного менингита с ВИЧ-энцефалопатией, доказанной виремией ВИЧ в
ликворе, рекомендуется назначать АРТ безотлагательно.
Эмпирическое назначение противотуберкулёзных препаратов при подозрении на туберкулёз у
пациентов с ВИЧ-инфекцией рекомендуется в случае тяжелого состояния пациента для снижения
риска летального исхода.
Клинические рекомендации «Туберкулез у взрослых», одобрено Научно-практическим Советом Минздрава РФ, 2020
14.
Основные проблемы лечения ВИЧ/ТБСуществующий риск парадоксальной реакции в связи с синдромом восстановления
иммунной системы.
Наличие побочных эффектов при приеме АРТ и ПТТ.
Взаимодействие
между
антиретровирусными
препаратами
и
противотуберкулезными препаратами.
Развитие лекарственной устойчивости к применяемым препаратам для лечения
ВИЧ-инфекции и туберкулеза.
15.
Основные побочные эффектыпри применении АРТ:
1. Липодистрофия (20-80%), включает в себя
липоатрофию и отложение жира.
Формирование жировых отложений в
основном вызывают ИП, а липоатрофия
связана с приемом НИОТ (особенно ставудина
и диданозина).
2. Лактатацидоз с жировой дистрофией печени
(8-20%). (НИОТ – зидовудин, ставудин)
3. Резистентность к инсулину (30-90%) у больных,
принимающих ИП. Сахарный диабет
развивается в 7% случаев за 5 лет.
4. Гиперлипидемия (на фоне приема ИП).
5. Гепатотоксичность. НИОТ вызывают
лактктацидоз и жировую инфильтрацию
печени. ИП, особенно ритонавир, могут
вызывать лекарственный гепатит.
6. Остеонекроз.
7. Аллергические реакции.
8. Головокружение.
9. Гематологические нарушения.
10. Тошнота, рвота, жидкий стул и др.
Основные побочные
эффекты при приеме ПТТ:
1. Токсический гепатит разной
степени выраженности
(рифампицин, пиразинамид,
этамбутол) – от бессимптомных
нарушений до острой
дистрофии печени с летальным
исходом (0,02-2,7%).
2. Анорексия, тошнота, рвота.
3. Аллергические и
иммунологические реакции.
4. Гематологические нарушения.
5. Ретробульбарный неврит.
6. Периферическая нейропатия
(этамбутол, изониазид).
7. Нефротоксичность
(стрептомицин, амикацин)
16.
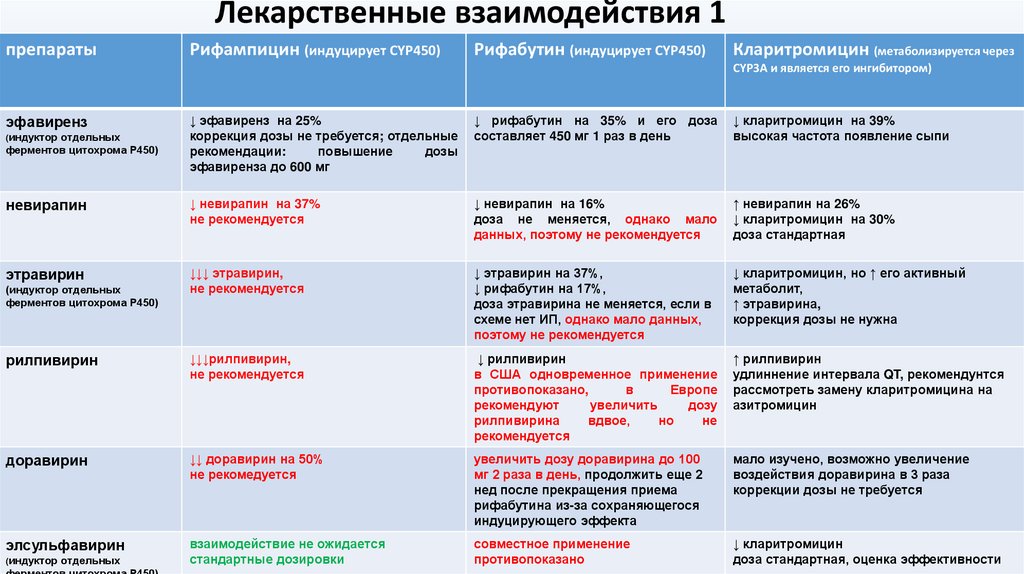
Лекарственные взаимодействия 1препараты
Рифампицин (индуцирует CYP450)
Рифабутин (индуцирует CYP450)
Кларитромицин (метаболизируется через
CYP3А и является его ингибитором)
↓ эфавиренз на 25%
коррекция дозы не требуется; отдельные
рекомендации:
повышение
дозы
эфавиренза до 600 мг
↓ рифабутин на 35% и его доза
составляет 450 мг 1 раз в день
↓ кларитромицин на 39%
высокая частота появление сыпи
невирапин
↓ невирапин на 37%
не рекомендуется
↓ невирапин на 16%
доза не меняется, однако мало
данных, поэтому не рекомендуется
↑ невирапин на 26%
↓ кларитромицин на 30%
доза стандартная
этравирин
↓↓↓ этравирин,
не рекомендуется
↓ этравирин на 37%,
↓ рифабутин на 17%,
доза этравирина не меняется, если в
схеме нет ИП, однако мало данных,
поэтому не рекомендуется
↓ кларитромицин, но ↑ его активный
метаболит,
↑ этравирина,
коррекция дозы не нужна
рилпивирин
↓↓↓рилпивирин,
не рекомендуется
↓ рилпивирин
в США одновременное применение
противопоказано,
в
Европе
рекомендуют
увеличить
дозу
рилпивирина
вдвое,
но
не
рекомендуется
↑ рилпивирин
удлиннение интервала QT, рекомендунтся
рассмотреть замену кларитромицина на
азитромицин
доравирин
↓↓ доравирин на 50%
не рекомедуется
увеличить дозу доравирина до 100
мг 2 раза в день, продолжить еще 2
нед после прекращения приема
рифабутина из-за сохраняющегося
индуцирующего эффекта
мало изучено, возможно увеличение
воздействия доравирина в 3 раза
коррекции дозы не требуется
элсульфавирин
взаимодействие не ожидается
стандартные дозировки
совместное применение
противопоказано
↓ кларитромицин
доза стандартная, оценка эффективности
эфавиренз
(индуктор отдельных
ферментов цитохрома Р450)
(индуктор отдельных
ферментов цитохрома Р450)
(индуктор отдельных
17.
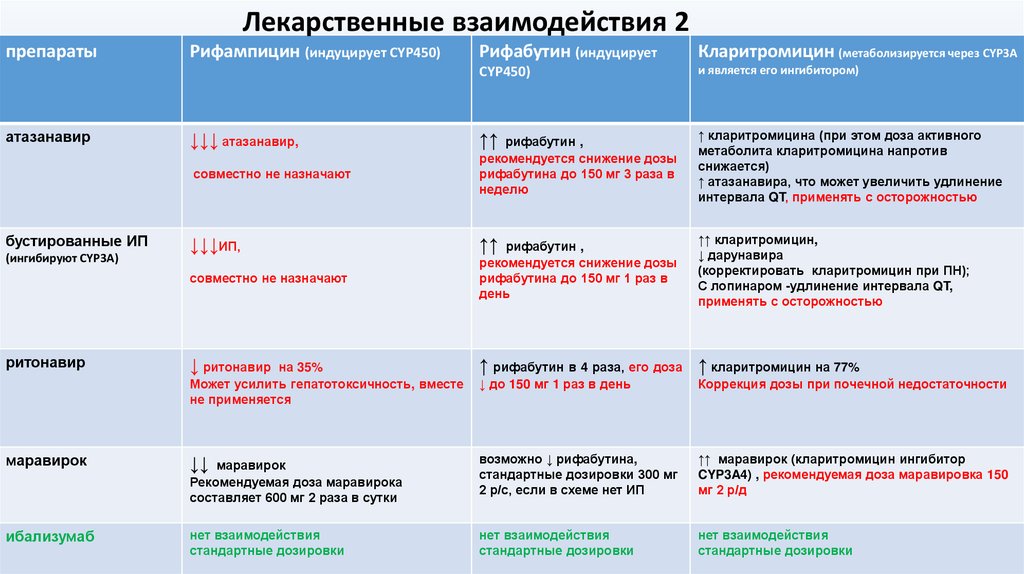
Лекарственные взаимодействия 2препараты
атазанавир
бустированные ИП
(ингибируют CYP3А)
ритонавир
маравирок
Рифампицин (индуцирует CYP450)
Рифабутин (индуцирует
Кларитромицин (метаболизируется через CYP3А
CYP450)
и является его ингибитором)
↓↓↓ атазанавир,
↑↑ рифабутин ,
совместно не назначают
рекомендуется снижение дозы
рифабутина до 150 мг 3 раза в
неделю
↑ кларитромицина (при этом доза активного
метаболита кларитромицина напротив
снижается)
↑ атазанавира, что может увеличить удлинение
интервала QT, применять с осторожностью
↓↓↓ИП,
↑↑ рифабутин ,
совместно не назначают
рекомендуется снижение дозы
рифабутина до 150 мг 1 раз в
день
↓ ритонавир на 35%
↑ рифабутин в 4 раза, его доза ↑ кларитромицин на 77%
Может усилить гепатотоксичность, вместе
не применяется
↓ до 150 мг 1 раз в день
Коррекция дозы при почечной недостаточности
↓↓ маравирок
возможно ↓ рифабутина,
стандартные дозировки 300 мг
2 р/с, если в схеме нет ИП
↑↑ маравирок (кларитромицин ингибитор
CYP3A4) , рекомендуемая доза маравировка 150
мг 2 р/д
нет взаимодействия
стандартные дозировки
нет взаимодействия
стандартные дозировки
Рекомендуемая доза маравирока
составляет 600 мг 2 раза в сутки
ибализумаб
нет взаимодействия
стандартные дозировки
↑↑ кларитромицин,
↓ дарунавира
(корректировать кларитромицин при ПН);
С лопинаром -удлинение интервала QT,
применять с осторожностью
18.
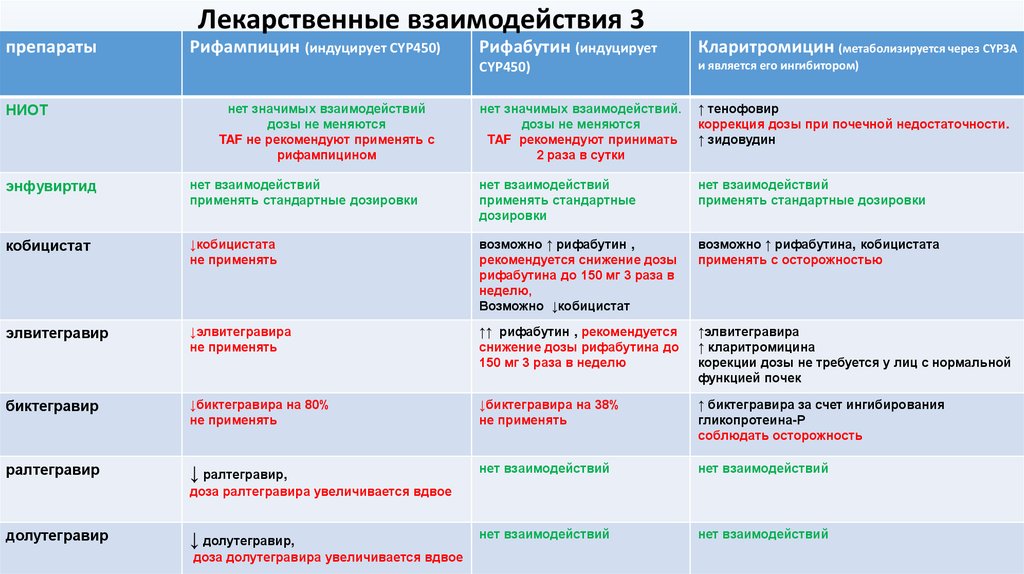
Лекарственные взаимодействия 3препараты
НИОТ
Рифампицин (индуцирует CYP450)
нет значимых взаимодействий
дозы не меняются
TAF не рекомендуют применять с
рифампицином
Рифабутин (индуцирует
Кларитромицин (метаболизируется через CYP3А
CYP450)
и является его ингибитором)
нет значимых взаимодействий.
дозы не меняются
TAF рекомендуют принимать
2 раза в сутки
↑ тенофовир
коррекция дозы при почечной недостаточности.
↑ зидовудин
энфувиртид
нет взаимодействий
применять стандартные дозировки
нет взаимодействий
применять стандартные
дозировки
нет взаимодействий
применять стандартные дозировки
кобицистат
↓кобицистата
не применять
возможно ↑ рифабутин ,
рекомендуется снижение дозы
рифабутина до 150 мг 3 раза в
неделю,
Возможно ↓кобицистат
возможно ↑ рифабутина, кобицистата
применять с осторожностью
элвитегравир
↓элвитегравира
не применять
↑↑ рифабутин , рекомендуется
снижение дозы рифабутина до
150 мг 3 раза в неделю
↑элвитегравира
↑ кларитромицина
корекции дозы не требуется у лиц с нормальной
функцией почек
биктегравир
↓биктегравира на 80%
не применять
↓биктегравира на 38%
не применять
↑ биктегравира за счет ингибирования
гликопротеина-Р
соблюдать осторожность
ралтегравир
↓ ралтегравир,
нет взаимодействий
нет взаимодействий
нет взаимодействий
нет взаимодействий
доза ралтегравира увеличивается вдвое
долутегравир
↓ долутегравир,
доза долутегравира увеличивается вдвое
19.
20.
Рекомендуемые схемы лечения, если пациентполучает рифампицин
TDF/XTC +EFV
или TDF/FTC/EFV
ABC/3TC + EFV
эфавиренз не назначать, если были
попытки суицида в анамнезе или
психическое заболевание
HBsAg отрицательный,
HLA-B * 57: 01 отрицательный
РНК ВИЧ менее 100 000 коп/мл
перед сном или за 2 часа до еды
не применять у лиц с высоким
риском ССЗ
(https://eacs.sanfordguide.com)рекомендации EACS октябрь 2021 (версия 11)
(https://eacs.sanfordguide.com)рекомендации EACS октябрь 2020 (версия 10.1)
21.
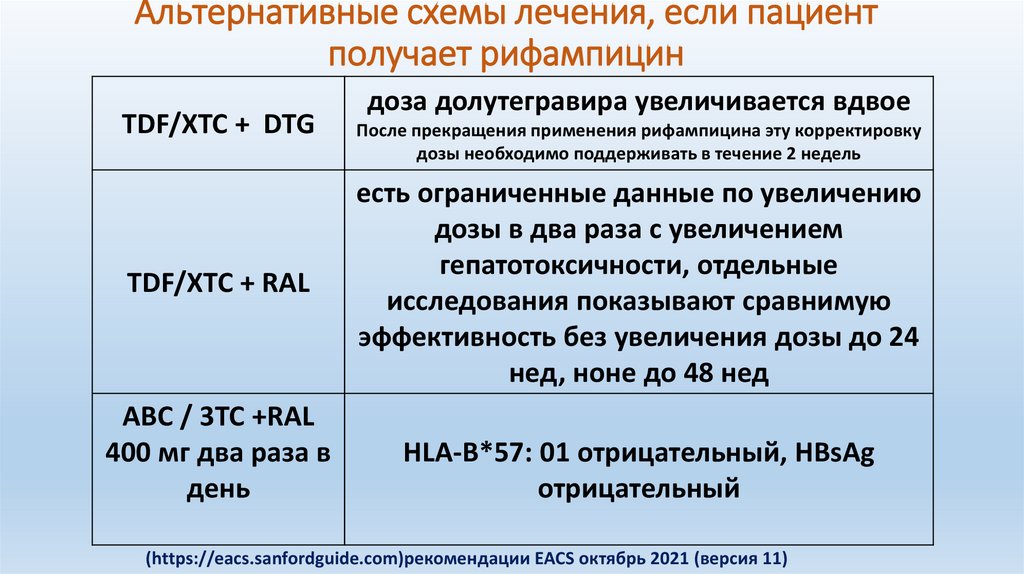
Альтернативные схемы лечения, если пациентполучает рифампицин
TDF/XTC + DTG
TDF/XTC + RAL
ABC / 3TC +RAL
400 мг два раза в
день
доза долутегравира увеличивается вдвое
После прекращения применения рифампицина эту корректировку
дозы необходимо поддерживать в течение 2 недель
есть ограниченные данные по увеличению
дозы в два раза с увеличением
гепатотоксичности, отдельные
исследования показывают сравнимую
эффективность без увеличения дозы до 24
нед, ноне до 48 нед
HLA-B*57: 01 отрицательный, HBsAg
отрицательный
(https://eacs.sanfordguide.com)рекомендации EACS октябрь 2021 (версия 11)
22.
Другие схемы лечения, если пациент получаетрифабутин
TDF/XTC +ATV / r,
DRV / r или LPV/г
ABC / 3TC + ATV / r,
DRV / r или LPV/г
с едой
HBsAg отрицательный,
HLA-B * 57: 01 отрицательный
РНК ВИЧ менее 100 000 коп/мл
принимать с едой
(https://eacs.sanfordguide.com)рекомендации EACS октябрь 2021 (версия 11)
23.
Совместное применение рифабутина и элсульфавиринане рекомендовано!
• При совместном применении препарата элсульфавирина и
рифабутина, препарат элсульфавирин значительно влияет на
уровень концентрации препарата рифабутина в плазме
24.
Лекарственная устойчивость МБТ• Множественная лекарственная устойчивость (МЛУ) – это
устойчивость микобактерии туберкулеза одновременно к
изониазиду и рифампицину независимо от наличия устойчивости к
другим противотуберкулезным препаратам.
• Пре-широкая лекарственная устойчивость (пре-ШЛУ) – это
устойчивость микобактерии туберкулеза к рифампицину с
устойчивостью к изониазиду или без нее, в сочетании с
устойчивостью к любому фторхинолону.
• Широкая лекарственная устойчивость (ШЛУ) – это устойчивость
микобактерии туберкулеза к рифампицину с устойчивостью к
изониазиду или без нее, в сочетании с устойчивостью к любому
фторхинолону и, по крайней мере, к линезолиду или бедаквилину.
Клинические рекомендации «Туберкулез у взрослых 2022»
Рубрикатор КР (minzdrav.gov.ru)
25.
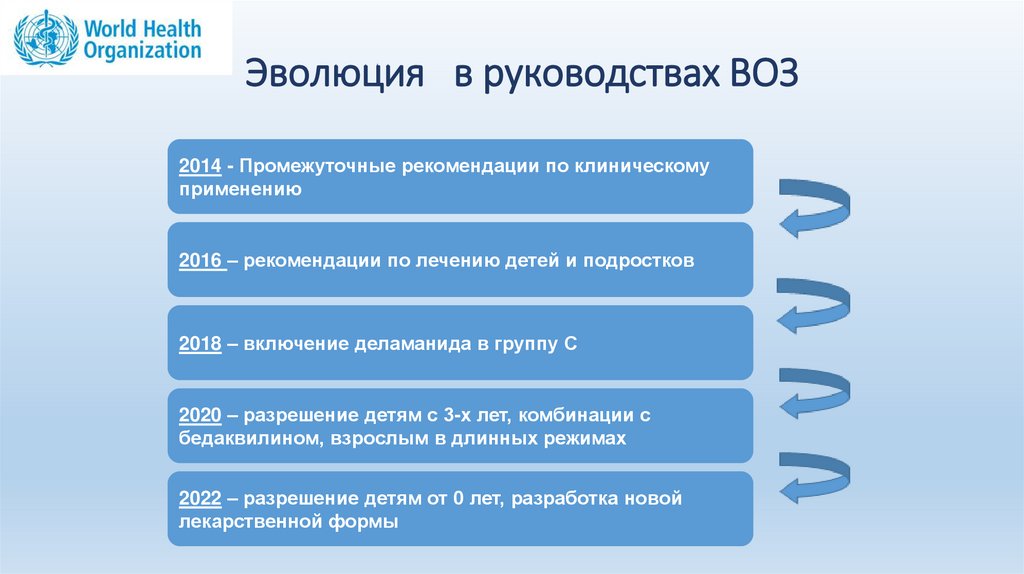
Эволюция в руководствах ВОЗ2014 - Промежуточные рекомендации по клиническому
применению
2016 – рекомендации по лечению детей и подростков
2018 – включение деламанида в группу С
2020 – разрешение детям с 3-х лет, комбинации с
бедаквилином, взрослым в длинных режимах
2022 – разрешение детям от 0 лет, разработка новой
лекарственной формы
26.
Деламанид – базовые свойства препаратаМеханизм действия – таргетное действие на МБТ посредством ингибирования синтеза
миколовых кислот клеточной стенки микроба.
Обладает бактерицидным и стерилизующим эффектом, подобным эталонному
препарату рифампицину, против МБТ. Действует как на быстро размножающиеся, так и
дремлющие популяции возбудителя.
Деламанид - пролекарство, требующее активации системой F420.
Пероральная биодоступность деламанида увеличивается примерно в 2,7 раз при приеме во
время еды.
Деламанид в высокой степени связывается со всеми белками плазмы (≥ 99,5%).
Период полувыведения деламанида из плазмы составляет 30-38 часов, выводится
преимущественно с калом, с мочой выделяется не более 5% препарата
Deltyba EPAR Product Information, Annex I summary of product characteristics. European Medicines Agency, Committee for Medicinal Products for Human Use; 2014.
27.
Безопасность деламанидаВ среднем, удлинение QT наблюдается у 10% пациентов, получавших деламанид и, как правило,
без удлинения QT более 500 мс.
Удлинение QT более 60 мс связано с использованием либо левофлоксацина, либо офлоксацина.
Дальнейшие исследования показали, что риск удлинения QT среди лиц, получающих деламанид,
был связан с гипоальбуминемией.
4 клинических испытания продемонстрировали безопасность и эффективность деламанид при
лечении детского туберкулеза МЛУ.
Ранее считалось, что следует избегать одновременного применения бедаквилина и деламанида изза потенциального усиления кардиотоксичности. К настоящему времени исследования,
отражающие опыт совместного использования бедаквилина и деламанида, не показали усиления
кардиотоксичности даже в тех случаях, когда в схеме лечения присутствовали и другие
потенциально пролонгирующие интервал QT препараты (2).
27
1. Deltyba EPAR Product Information, Annex I summary of product characteristics. European Medicines Agency, Committee for Medicinal Products for Human Use; 2014.
2. Туберкулёз и болезни лёгких, Том 99, № 2, 2021
28.
Лекарственное взаимодействие• использование деламанида при ВИЧ-и/ТБ
имеет ряд преимуществ по причине отсутствия
категорично негативных лекарственных
взаимодействий с основными
антиретровирусными препаратами:
- в частности, показано, что использование
эфавиренза и тенофовира не оказывает влияния
на метаболизм деламанида
Зимина В. Н., Викторова И. Б. Деламанид – новый противотуберкулезный препарат: применение, ограничения, перспективы // Туберкулёз и болезни лёгких. – 2021. – Т. 99, № 2. – С. 58-66.
http://doi.org/10.21292/2075-1230-2021-99-2-58-66
J Thorac Dis. 2018;10(5):3102-3118
Drug Metab Dispos. 2012;40(1):18-24
Antimicrob. Agents. Chemother. ‒ 2016. ‒ Vol. 60, № 10. ‒ Р. 5976-5985
29.
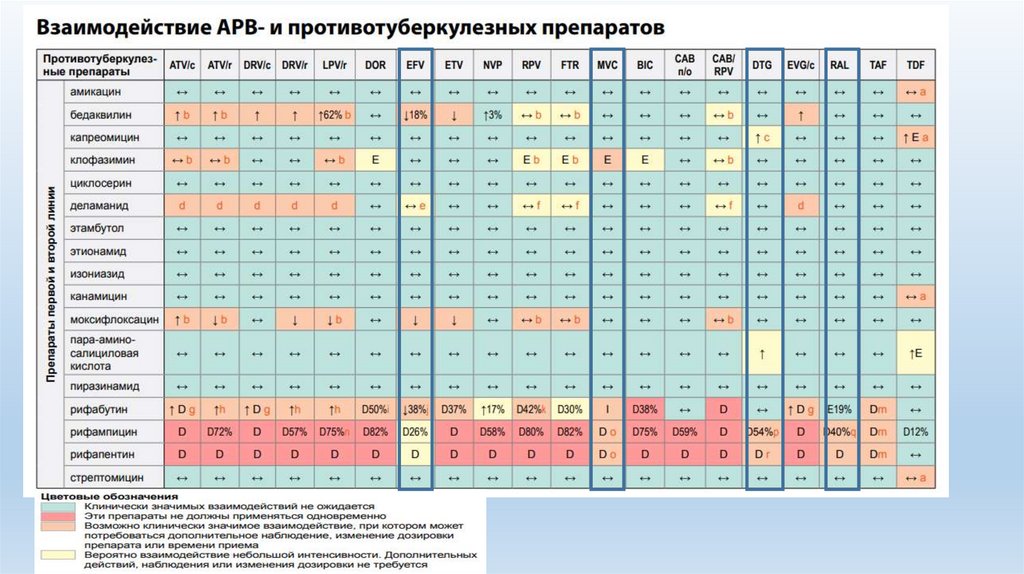
Взаимодействие АРВП и ДеламанидаATV
DELAMANID
ATV/r
LPV/r
BIC/FTC/TAF
DOR
DRV/r
DTG
EFV
ETR
EVG/c/FTC/TDF
MVC
RAL
RPV
30.
• при совместном применении деламанида слопинавиром, усиленным ритонавиром (LPV/r), могут
возникать важные лекарственные взаимодействия, так
как метаболизм первичного метаболита деламанида
(DM-6705) опосредован ферментами CYP3A4
• Применение деламанида совместно с LPV/r ‒ мощным
ингибитором CYP3A4 ‒ приводило к увеличению Cmax и
AUC деламанида на 18 и 22% соответственно и
увеличению экспозиции DM-6705 на 25-30%, что может
существенно повышать кардиотоксичность деламанида
Если одновременное назначение LPV/r и деламанида считается необходимым, то
рекомендуется более частое проведение ЭКГ (не реже одного раза в 2 недель в
течение 1-го мес. терапии)
Зимина В. Н., Викторова И. Б. Деламанид – новый противотуберкулезный препарат: применение, ограничения, перспективы // Туберкулёз и болезни лёгких. – 2021. – Т. 99, № 2. – С. 58-66.
http://doi.org/10.21292/2075-1230-2021-99-2-58-66
J Thorac Dis. 2018;10(5):3102-3118
Drug Metab Dispos. 2012;40(1):18-24
Antimicrob. Agents. Chemother. ‒ 2016. ‒ Vol. 60, № 10. ‒ Р. 5976-5985
31.
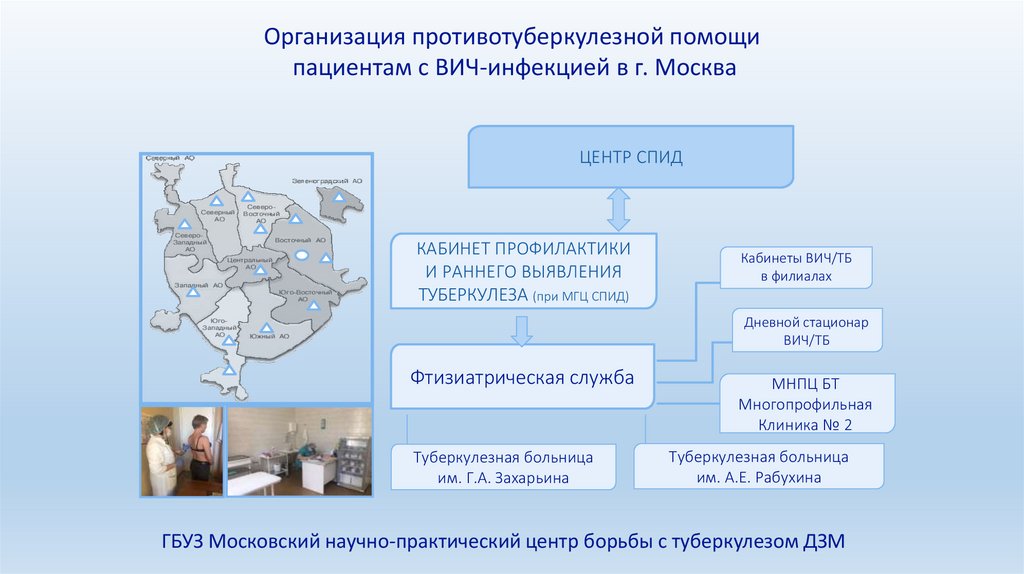
Организация противотуберкулезной помощипациентам с ВИЧ-инфекцией в г. Москва
ЦЕНТР СПИД
КАБИНЕТ ПРОФИЛАКТИКИ
И РАННЕГО ВЫЯВЛЕНИЯ
ТУБЕРКУЛЕЗА (при МГЦ СПИД)
Кабинеты ВИЧ/ТБ
в филиалах
Дневной стационар
ВИЧ/ТБ
Фтизиатрическая служба
Туберкулезная больница
им. Г.А. Захарьина
МНПЦ БТ
Многопрофильная
Клиника № 2
Туберкулезная больница
им. А.Е. Рабухина
ГБУЗ Московский научно-практический центр борьбы с туберкулезом ДЗМ
32.
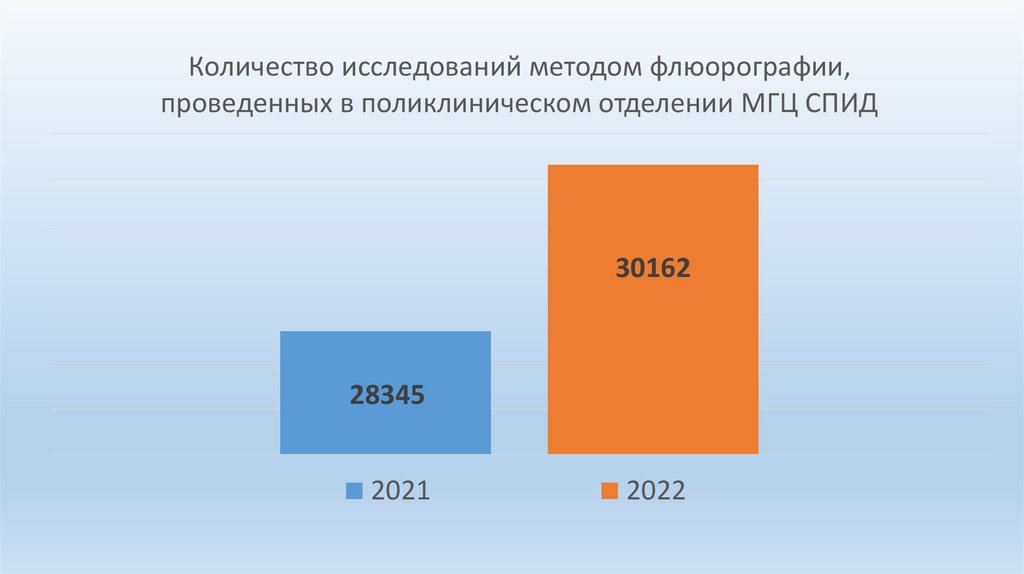
Количество исследований методом флюорографии,проведенных в поликлиническом отделении МГЦ СПИД
30162
28345
2021
2022
33.
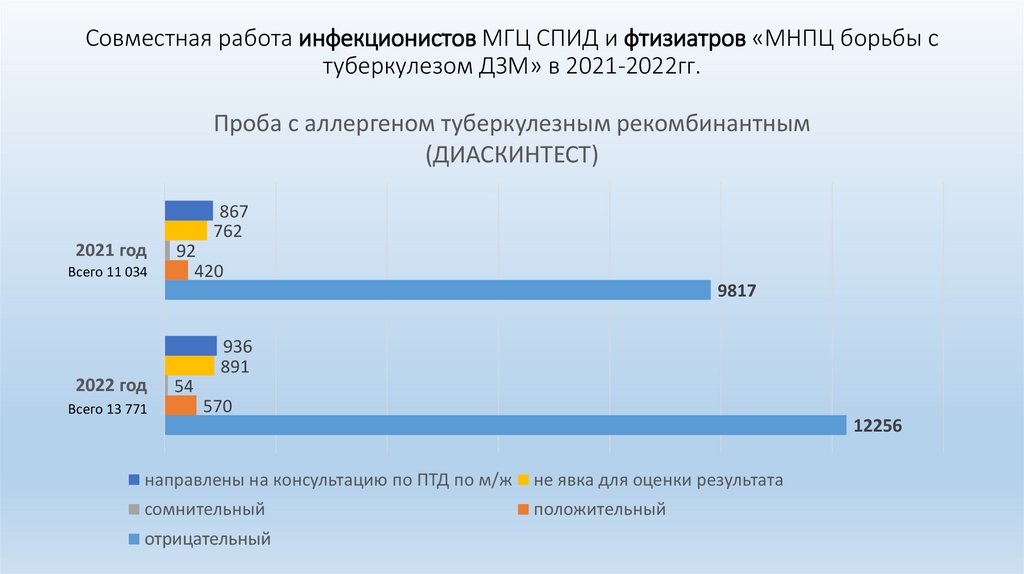
Совместная работа инфекционистов МГЦ СПИД и фтизиатров «МНПЦ борьбы стуберкулезом ДЗМ» в 2021-2022гг.
Проба с аллергеном туберкулезным рекомбинантным
(ДИАСКИНТЕСТ)
2021 год
Всего 11 034
867
762
92
420
9817
2022 год
Всего 13 771
936
891
54
570
12256
направлены на консультацию по ПТД по м/ж
не явка для оценки результата
сомнительный
положительный
отрицательный
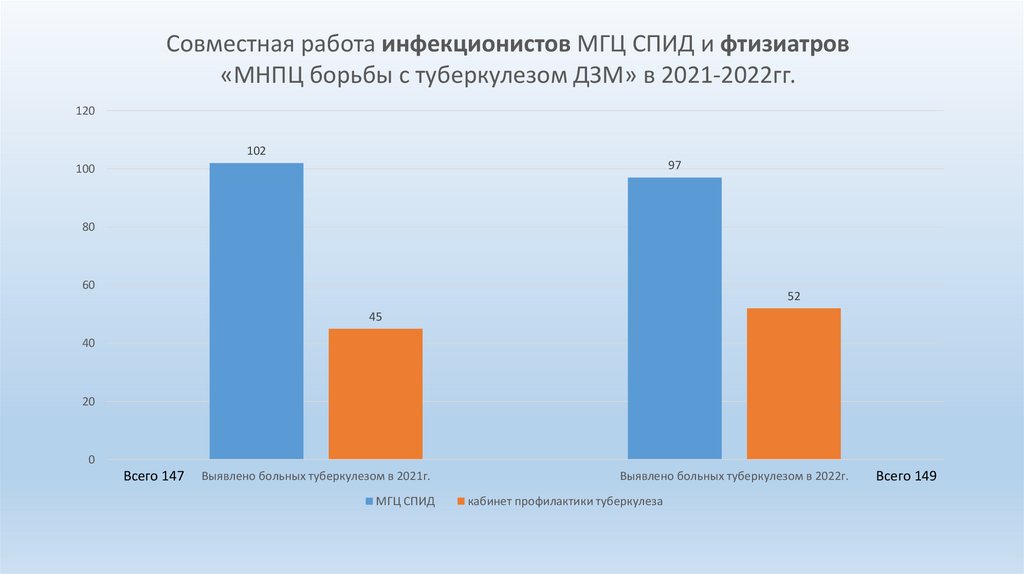
34.
Совместная работа инфекционистов МГЦ СПИД и фтизиатров«МНПЦ борьбы с туберкулезом ДЗМ» в 2021-2022гг.
120
102
97
100
80
60
52
45
40
20
0
Всего 147
Выявлено больных туберкулезом в 2021г.
МГЦ СПИД
Выявлено больных туберкулезом в 2022г.
кабинет профилактики туберкулеза
Всего 149
35.
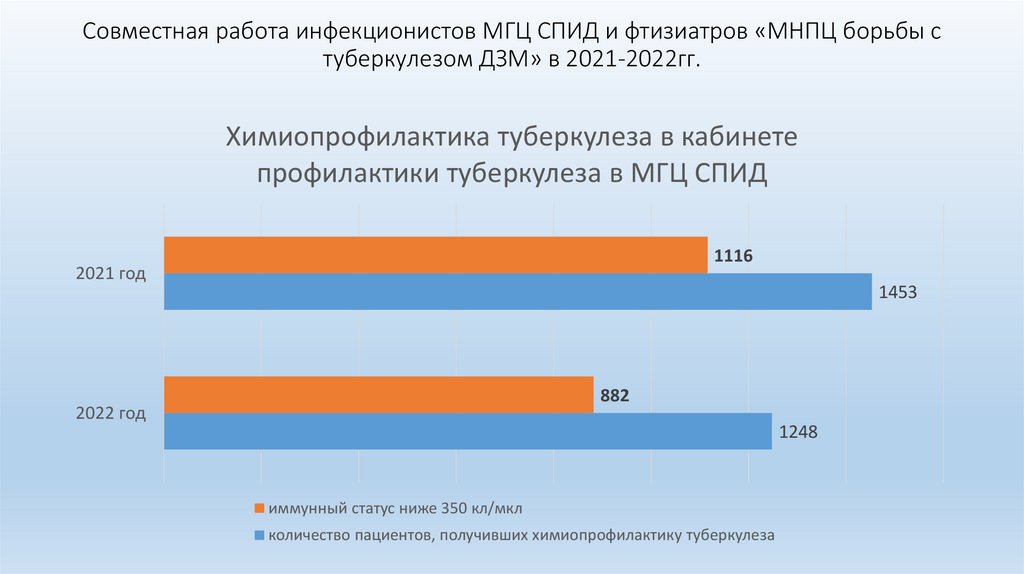
Совместная работа инфекционистов МГЦ СПИД и фтизиатров «МНПЦ борьбы стуберкулезом ДЗМ» в 2021-2022гг.
Химиопрофилактика туберкулеза в кабинете
профилактики туберкулеза в МГЦ СПИД
1116
2021 год
1453
882
2022 год
1248
иммунный статус ниже 350 кл/мкл
количество пациентов, получивших химиопрофилактику туберкулеза
36.
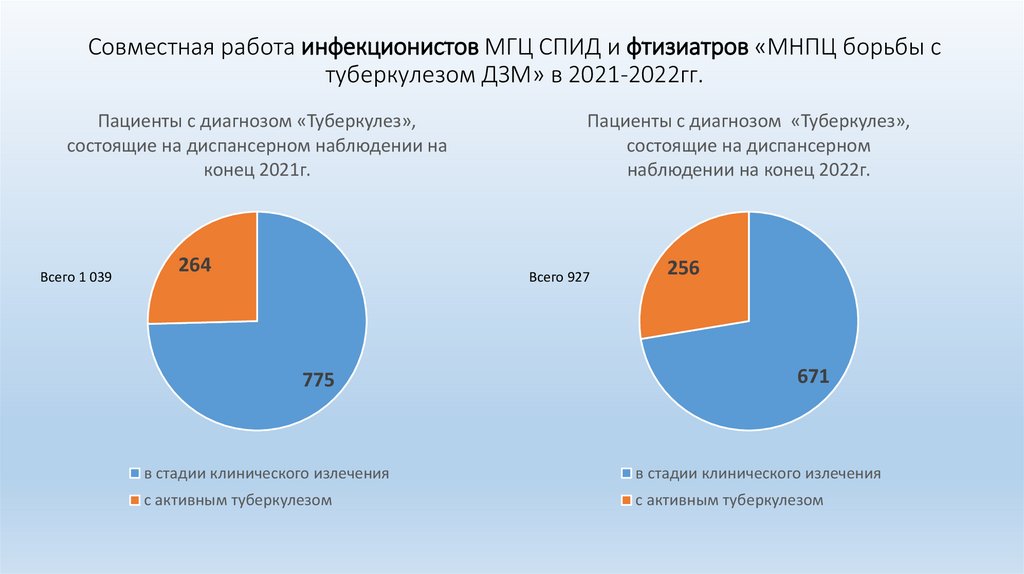
Совместная работа инфекционистов МГЦ СПИД и фтизиатров «МНПЦ борьбы стуберкулезом ДЗМ» в 2021-2022гг.
Пациенты с диагнозом «Туберкулез»,
состоящие на диспансерном наблюдении на
конец 2021г.
Всего 1 039
264
Пациенты с диагнозом «Туберкулез»,
состоящие на диспансерном
наблюдении на конец 2022г.
Всего 927
775
256
671
в стадии клинического излечения
в стадии клинического излечения
с активным туберкулезом
с активным туберкулезом





















 Медицина
Медицина








