Похожие презентации:
Plan search
1.
Plan SearchPatient
Problem
Intervention Outcome
Adult*
Angina
ACE
Survive
Diabetic
Heart
Disease
Angiotensin
Not Dead
Middle
Aged
MI
Enalapril
Mortality
22
Доврачебная медицинская
помощь при шоковых
состояниях
ГАПОУ «АМК»
2.
План лекцииЭлементы физиологии системы кровообращения:
o
система и показатели макроциркуляции;
o
система и показатели микроциркуляции.
2.
Общая теория шока:
• определение понятия и виды шока;
• патогенез и компенсаторные реакции организма;
• клинические проявления в зависимости от стадии шока;
• принципы экстренной медицинской помощи при шоках.
3.
Частные виды шоков:
геморрагический шок;
травматический шок;
анафилактический шок.
1.
3.
Система макроциркуляцииСердце
Артерии
Вены
4.
Основные величины макроциркуляцииАртериальное давление:
Систолическое АД: 91-139 мм рт.ст.
Диастолическое АД: 51-89 мм рт.ст.
Пульсовое АД: 40-60 мм рт.ст.
Пульс: 60-89 в минуту.
Шоковый индекс (ШИ) Алговера: 0,5-0,6.
Сердечный выброс (СВ): 3,7-5,2 л/мин.
Венозный возврат (ВВ): равен Сердечному выбросу.
Центральное венозное давление (ЦВД): от 30±90
см вод. столба.
Объем циркулирующей крови (ОЦК): у мужчин 70 мл/кг, у женщин - 60 мл/кг.
5.
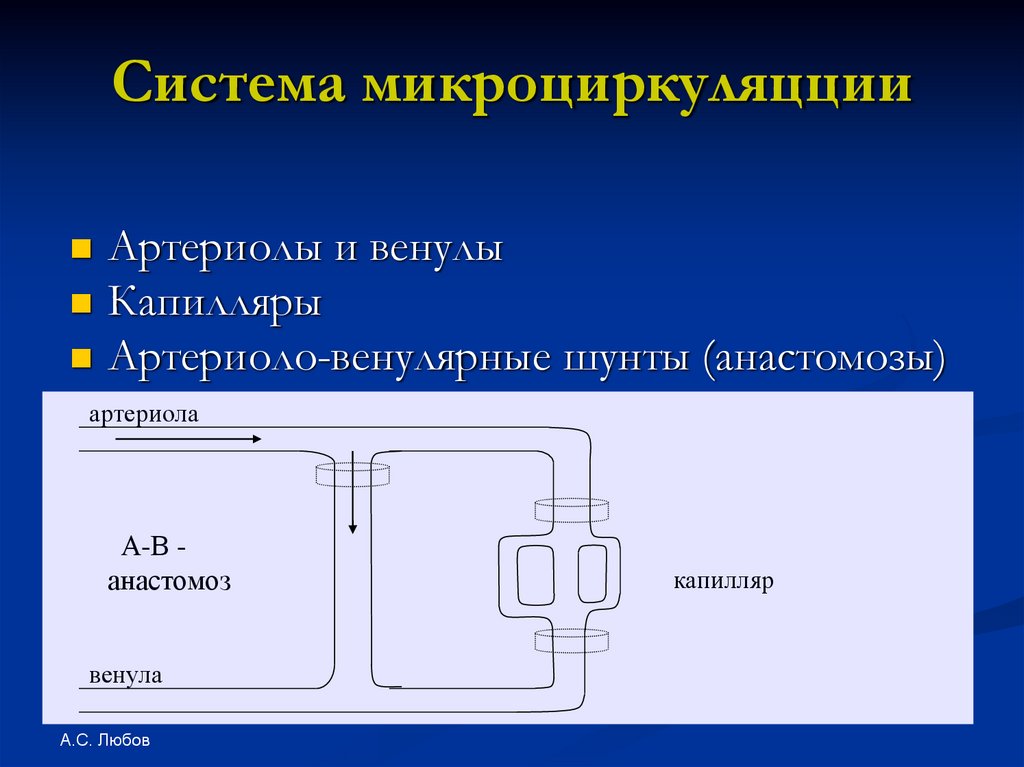
Система микроциркуляццииАртериолы и венулы
Капилляры
Артериоло-венулярные шунты (анастомозы)
артериола
А-В анастомоз
венула
А.С. Любов
капилляр
6.
Основные величины микроциркуляцииЦвет кожи и слизистых
Температура кожи: Ректально-кожный
градиент температуры (РКГТ) – это разность
температуры в прямой кишке на глубине 8-10
см и кожи на тыле стопы у первого пальца. В
норме он составляет 3-5 С.
Диурез: 1 мл/мин = 60 мл/час
Кислотно-щелочное состояние (рН) крови:
7,35-7,42.
7.
ШокЭто общая типовая неспецифическая пассивная
патологическая реакция организма, развивающаяся
при воздействии на организм сверхсильных
факторов
и
проявляющаяся
расстройством
сосудистого тонуса, нарушением системного и
органного
кровообращения,
приводящая
к
критическому поражению функций органов и
тканей и гибели организма.
Биологическая цель шока – сохранение жизни
организма после воздействия экстремального фактора.
8.
Виды шоковГиповолемические шоки:
Геморрагический;
Ожоговый;
Травматический.
Сосудистые шоки:
Анафилактический;
Септический;
Реперфузионный;
Гематрансфузионный
и др.
Кардиогенные шоки:
Рефлекторный
(болевой);
Сократительный;
Аритмогенный.
Обструктивные шоки:
при ТЭЛА;
при пневмотораксе;
при тампонаде сердца.
9.
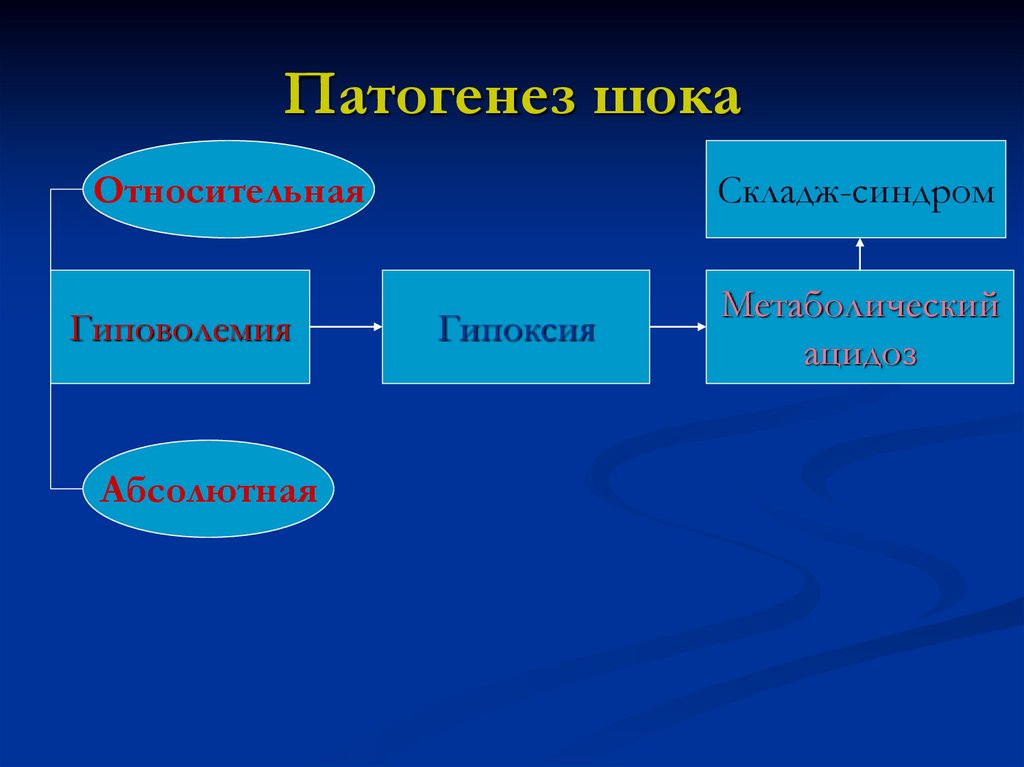
Патогенез шокаОтносительная
Складж-синдром
Гиповолемия
Метаболический
ацидоз
Абсолютная
Гипоксия
10.
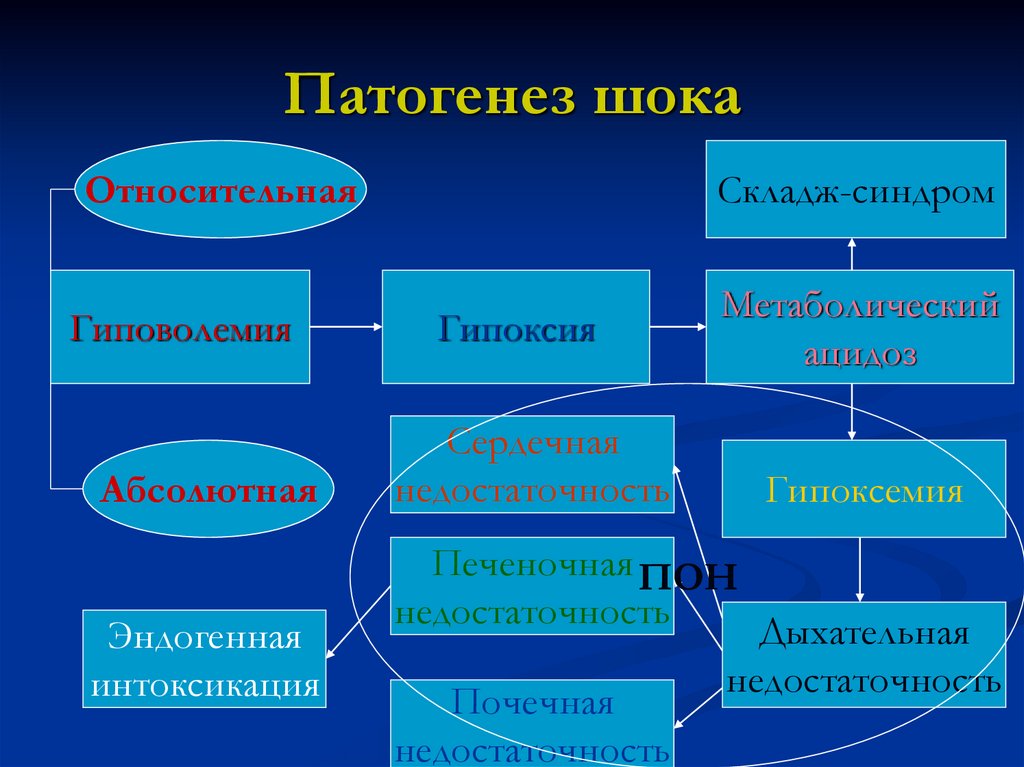
Патогенез шокаОтносительная
Складж-синдром
Гиповолемия
Метаболический
ацидоз
Абсолютная
Эндогенная
интоксикация
Гипоксия
Сердечная
недостаточность
Гипоксемия
Печеночная ПОН
недостаточность
Почечная
недостаточность
Дыхательная
недостаточность
11.
Сладж-синдром- прилипание друг к другу
формальных элементов крови и повышение
вязкости крови, что затрудняет ее перфузию
через
микрососуды.
Возникает
при
заболеваниях, сопровождающихся увеличением
в крови фибриногена и глобулинов и снижением
содержания альбуминов (сахарный диабет,
миеломная болезнь, ишемическая болезнь
сердца), при гипотермии, всех видах шоках.
Сладж может быть обратимым и необратимым
в зависимости от характера воздействия.
12.
Патогенез сладж-синдрома: процесс формированияагрегатов клеток крови имеет определенную
последовательность. В первые минуты после
повреждения в капиллярах и венулах образуются
агрегаты из тромбоцитов и хиломикронов - крупных
липидных частиц, поступающих в кровь из лимфы
кишок. Они плотно фиксируются к стенке микрососуда
с образованием "белого" тромба или уносятся в другие
отделы сосудистой системы к новым очагам
тромбообразования. В первые часы после повреждения
в результате снижения скорости кровотока в венулах и
артериолах образуются эритроцитарные агрегаты
13.
Последствия агрегации эритроцитов приводятк нарушению микроциркуляции, а затем
нарушению метаболизма и функций органов и
систем.
Нарушение микроциркуляции:
а) парциальная обтурация микрососудов
возникает вследствие оседания на их
внутренней оболочке эритроцитарных агрегатов
с массой больше массы отдельных эритроцитов;
14.
б) полная обтурация микрососудов агрегатамитромбоцитов и эритроцитов. Опасное
нарушение, т. к. огромное число агрегатов
малых размеров закупоривает микрососуды
на большем их протяжении, способны
проникать через сосуды малого круга
кровообращения в левую половину сердца, а
затем в микрососуды головного мозга,
паренхиматозных органов, вызывая их
эмболию.
в) резкое замедление кровотока, сепарации
плазмы от эритроцитов, стаз
15.
Защитные (компенсаторные)реакции организма при шоке
Уменьшение емкости венозной системы.
Тахикардия.
Централизация кровообращения.
Перемещение интерстициальной жидкости в
капилляры.
16.
Стадии шокаПо Н.И. Пирогову:
Эректильная – двигательное и речевое
возбуждение, повышение или сохранение САД;
Торпидная – заторможенность, снижение САД.
Современная классификация:
I - Компенсированный шок;
II - Декомпенсированный обратимый шок;
III - Декомпенсированный необратимый шок
17.
Степени тяжести шокаПо уровню САД:
1 степень – более 80 мм рт.ст.;
2 степень – 60-80 мм рт.ст.;
3 степень – менее 60 мм рт.ст.
По величине ШИ:
1 степень – 1,0 (0,8-1,2);
2 степень – 1,5 (1,3-1,8);
3 степень – 2,0 (1,8 и более).
18.
Компенсированный шоквозбуждение;
бледность кожи и слизистых;
положительный симптом белого пятна;
тахикардия в покое до 100 в мин;
АД сохраняется на нормальном уровне или
повышенном уровне, и снижается при
переходе в вертикальное положение;
РКГТ более 7 С,
диурез снижается в 1,5-2 раза.
19.
Декомпенсированный обратимыйшок
заторможенность;
бледность и акроцианоз;
тахикардия 100-120 в мин;
артериальная гипотензия в положении
лежа (САД 50-90 мм рт. ст.);
тахипноэ,
РКГТ – 10°С и более,
олигурия (диурез менее 30 мл/час).
20.
Декомпенсированный необратимыйшок
угнетение сознания вплоть до потери;
генерализованный серый цианоз, мраморность кожи;
тахикардия более 120 в мин;
АД критически снижено (менее 50 мм рт.ст.),
РКГТ – более 16 С и более,
Олигоанурия (диурез менее 20 мл/час).
Шок становится необратимым, если начало оказания
медицинской помощи наступает более чем через
1 час.
21.
Стандарт диагностики шоковыхсостояний
Сбор жалоб и анамнеза с целью выявления
основных поражающих (причинных) факторов,
механизма и длительности их воздействия.
2. Физикальный осмотр (по системам):
o оценка выраженности клинических симптомов,
o обязательное измерение АД и подсчет ЧСС в
горизонтальном и вертикальном положении,
o определение шокового индекса.
3. Пульсоксиметрия.
4. Регистрация и расшифровка ЭКГ.
1.
22.
Принципы экстренноймедицинской помощи
I.
Устранение этиологического
фактора:
остановка кровотечения;
адекватная анальгезия;
прекращение поступления аллергена
и т.п.
II. Придание транспортного положения
– горизонтальное с приподнятым на
30-45 ° ножным концом
III. Кислородотерапия.
IV. Восполнение ОЦК – инфузионная
терапия.
23.
Частные виды шоковГеморрагический шок.
Травматический шок.
24.
Геморрагический шок1.
Развивается при кровопотере более 20 %.
Способы определения величины кровопотери:
По локализации повреждений:
2.
перелом костей таза
перелом бедра
перелом плеча
перелом голени
По величине ШИ:
1,0 – 1,0 л;
1,5 – 1,5 л;
2,0 – 2,0 л.
2,5 - 3,0 л;
1,0 - 1,5 л;
0,6 - 0,7 л;
0,3 - 0,5 л.
25.
Травматический шокэто патологический процесс,
развивающийся при тяжелых травмах,
характеризующийся критическим
снижением кровотока в тканях вследствие
развития тяжелой гиповолемии.
26.
Патогенетические факторыНарушение целостности и функции
поврежденного органа;
Чрезмерная боль;
Массивная кровопотеря.
27.
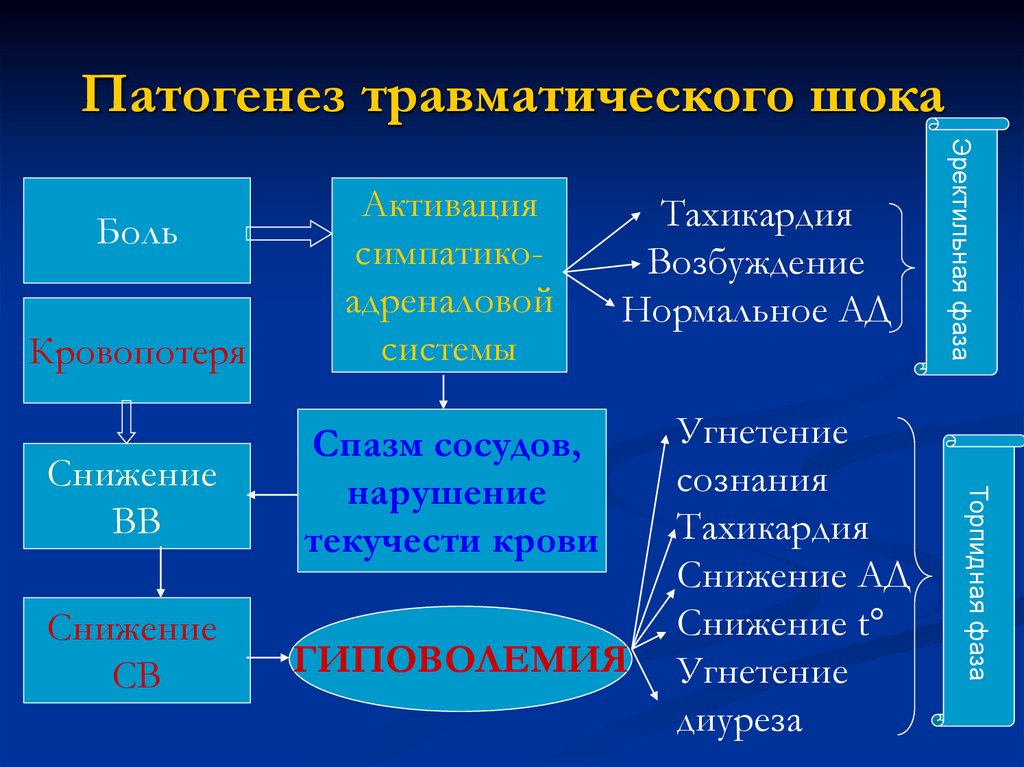
Патогенез травматического шокаСнижение
СВ
ГИПОВОЛЕМИЯ
Тахикардия
Возбуждение
Нормальное АД
Угнетение
сознания
Тахикардия
Снижение АД
Снижение t°
Угнетение
диуреза
Торпидная фаза
Снижение
ВВ
Спазм сосудов,
нарушение
текучести крови
Боль
Эректильная фаза
Кровопотеря
Активация
симпатикоадреналовой
системы
28.
Экстренная медицинская помощь«Золотой час»
Это 60 мин с момента получения травмы в течение которых
пострадавший должен быть доставлен в ОПЕРАЦИОННУЮ!
Все попытки стабилизировать гемодинамику и газообмен
должны проводиться ПО ПУТИ следования в стационар!
«Платиновые 10 минут»
Это время, с момента получения травмы, в течение которого
должно наступить оказание медицинской помощи!
29.
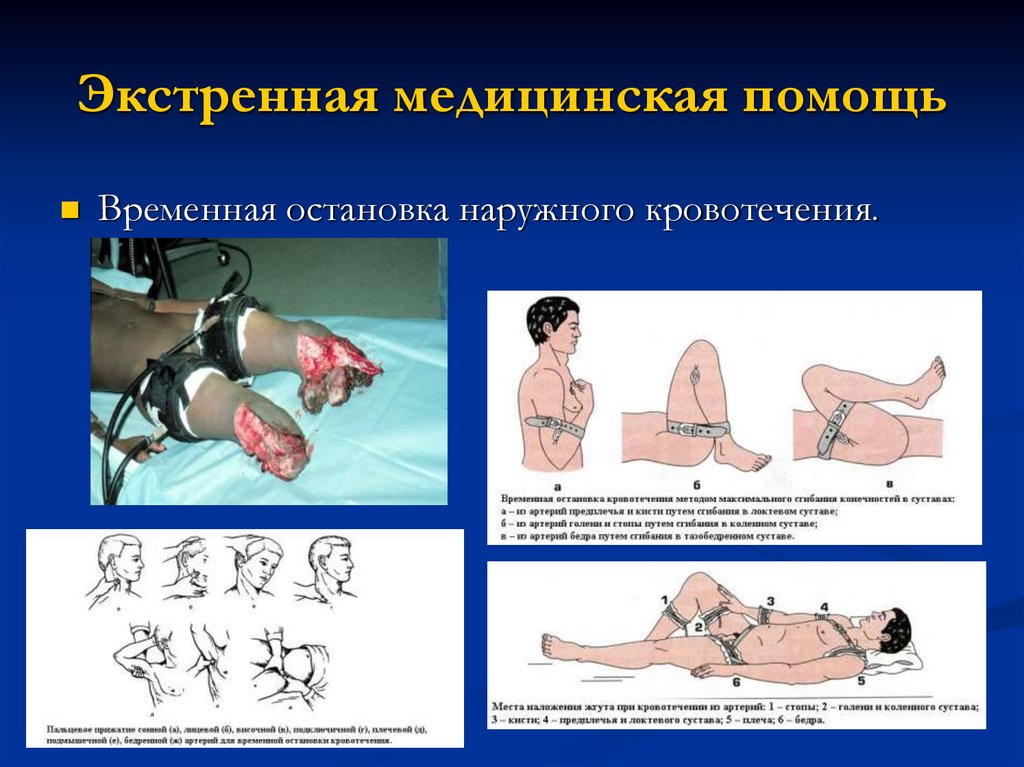
Экстренная медицинская помощьВременная остановка наружного кровотечения.
А.С. Любов
30.
Экстренная медицинская помощьПридание пациенту транспортного положения:
горизонтальное с приподнятым на 30-45 ° ножным концом
– основное положение;
стабильное боковое – в случае бессознательного
состояния;
с приподнятым головным концом – при застое крове в
малом круге кровообращения (сердечная астма, отек
легких);
повернув на пораженную сторону – при ранениях грудной
клетки
31.
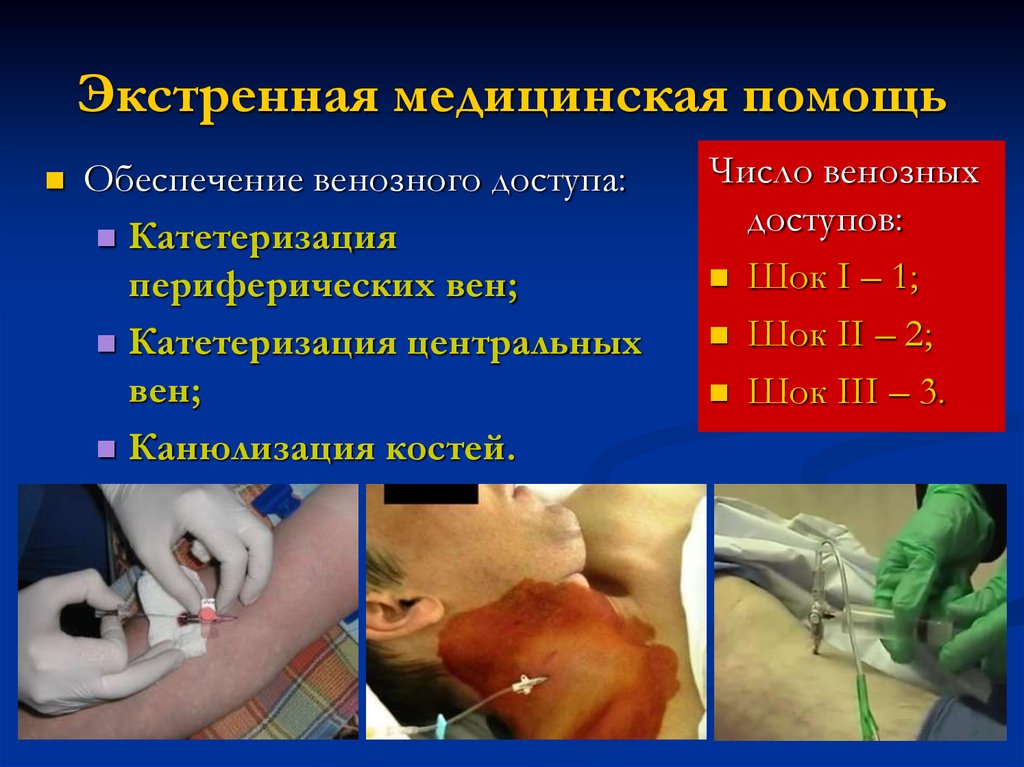
Экстренная медицинская помощьОбеспечение венозного доступа:
Катетеризация
периферических вен;
Катетеризация центральных
вен;
Канюлизация костей.
Число венозных
доступов:
Шок I – 1;
Шок II – 2;
Шок III – 3.
32.
Внутрикостное введение33.
Внутрикостное введение34.
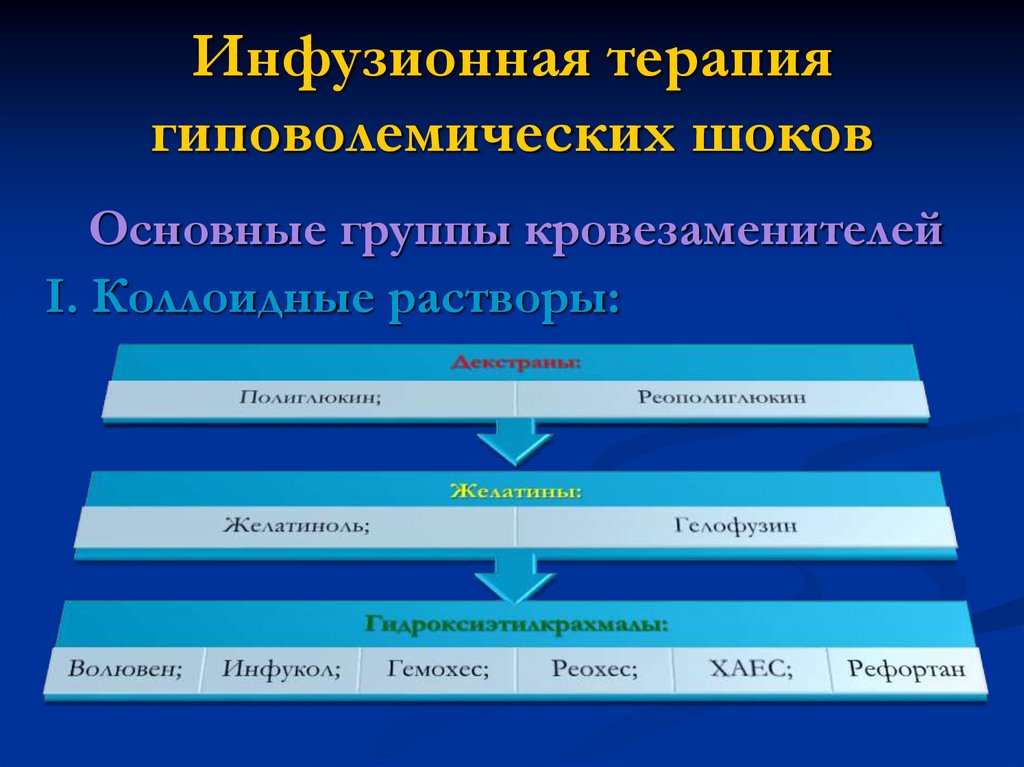
Инфузионная терапиягиповолемических шоков
Основные группы кровезаменителей
I. Коллоидные растворы:
35.
Инфузионная терапиягиповолемических шоков
Основные группы кровезаменителей
I. Коллоидные растворы:
ВЭ=100 – 400 %
При введении 1 л коллоида ОЦК
увеличивается в 1-4 раза
36.
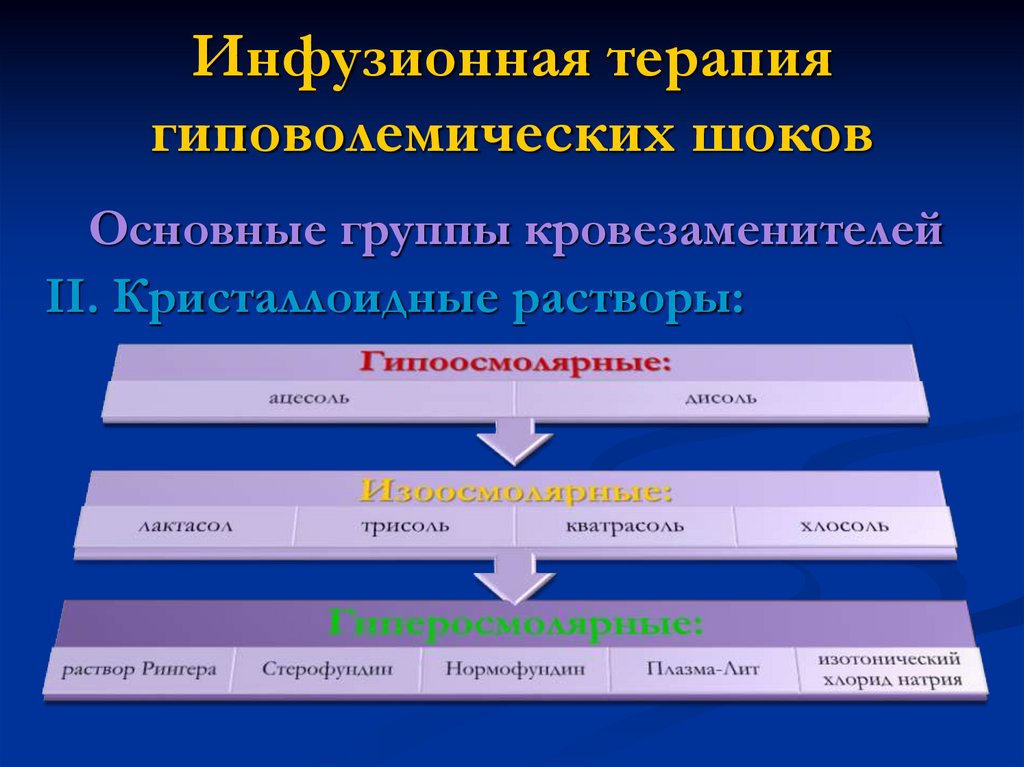
Инфузионная терапиягиповолемических шоков
Основные группы кровезаменителей
II. Кристаллоидные растворы:
37.
Инфузионная терапиягиповолемических шоков
Основные группы кровезаменителей
II. Кристаллоидные растворы:
ВЭ=25 – 30 %
При введении 1 л кристаллоида ОЦК
увеличивается на 250-300 мл
38.
Экстренная медицинская помощьУстранение дефицита ОЦК.
Шок I степени (ШИ = 0,9-1,2)
Коллоидные растворы в дозе в 2 раза
меньше шокового индекса (300-600 мл);
Кристаллоидные растворы в соотношении с
коллоидами 1:1 (300-600 мл);
Скорость введения растворов 50-100
мл/мин;
Венозные катетеры розового/зеленого
цвета.
39.
Экстренная медицинская помощьУстранение дефицита ОЦК.
Шок II степени (ШИ = 1,3-1,7)
Коллоидные растворы в дозе в 2 раза
меньше шокового индекса (600-800 мл);
Кристаллоидные растворы в соотношении с
коллоидами 2:1 (1200-1600 мл);
Скорость введения растворов 100-150
мл/мин;
Венозные катетеры зеленого/белого цвета.
40.
Экстренная медицинская помощьУстранение дефицита ОЦК.
Шок III степени (ШИ = 1,8-2,0)
Коллоидные растворы в дозе в 2 раза меньше
шокового индекса (600-1000 мл);
Кристаллоидные растворы в соотношении с
коллоидами 3:1 (1500-3000 мл);
Скорость введения растворов 150-200 мл/мин;
Венозные катетеры серого/оранжевого цвета.
41.
Экстренная медицинская помощьБорьба с гипоксемией:
обеспечение проходимости дыхательных
путей,
ИВЛ/ВВЛ,
кислородотерапия.
42.
Экстренная медицинская помощьАнальгезия внутривенно:
Наркотические
анальгетики:
• фентанил
• промедол
• трамадол
• НПВС:
• Кеторолак,
• Кетонал,
• Лорноксикам.
Анальгезия местно:
• Новокаин 2%
Общая анестезия
• Закись азота
• Тиопентал натрия
• Миорелаксанты
• Кетамин
• Пропофол
43.
Экстренная медицинская помощьТранспортная иммобилизация:
Шина-воротник;
Вакуумный матрац;
Противошоковые костюмы;
Транспортные шины: Крамера, Дитерихса,
пластиковые, картонные и др.
44.
Экстренная медицинская помощьПрочие препарата, направленные на стабилизацию
гемодинамики:
Глюкокортикоиды: Преднизолон в дозе 60-90 мг.
Вазопрессорные амины: Допамин.
45.
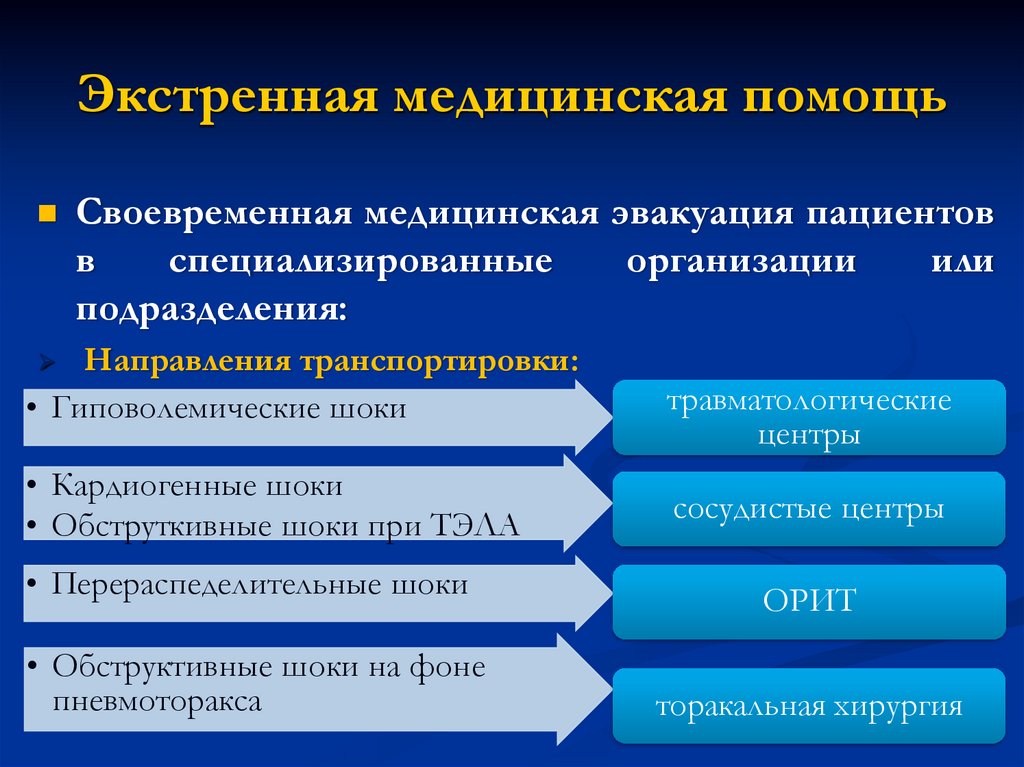
Экстренная медицинская помощьСвоевременная медицинская эвакуация пациентов
в
специализированные
подразделения:
Способы транспортировки:
организации
или
46.
Экстренная медицинская помощьСвоевременная медицинская эвакуация пациентов
в
специализированные
подразделения:
Направления транспортировки:
• Гиповолемические шоки
организации
или
• Кардиогенные шоки
• Обструткивные шоки при ТЭЛА
• Перераспеделительные шоки
• Обструктивные шоки на фоне
пневмоторакса
травматологические
центры
сосудистые центры
ОРИТ
торакальная хирургия
47.
Анафилактический шокявляется наиболее тяжелой формой
аллергической реакции немедленного типа,
развивающейся в результате повторного
контакта с аллергеном.
48.
Наиболее частые причиныукусы перепончатокрылых насекомых;
лекарственные средства: антибиотики, НПВС,
витамины, анестетики, сыворотки, анатоксины,
и др.;
пищевые аллергены: орехи, рыба фрукты и др.;
бытовые аллергены: латекс, стиральные
порошки и пр.
49.
ПатогенезРеакция
гиперчувствительности
Активация
эффекторных
клеток
Медиаторы
воспаления
ГИПОВОЛЕМИЯ
Коллапс
50.
Клинические формыГенерализованная – наиболее частая;
Гемодинамическая – синдром острой
сердечной и коронарной недостаточности;
Асфиксическая – ларингоспазм, отек гортани,
бронхообструктивный синдром;
Церебральная – психомоторное возбуждение,
ступор, судорожный синдром, менингеальные
симптомы;
Абдоминальная – боли в эпигастрии, синдром
острого живота, непроизвольная дефекация.
51.
Степени тяжестиЛегкая – развивается в течение 20-30 с
момента поступления аллергена в организм;
Средняя – в течение 10-20 мин;
Тяжелая – в течение 5-10 мин;
Молниеносная – в течение 1-4 мин (на игле);
52.
Клиническая картинаНаличие кожных проявлений в виде сыпи,
эритемы, отека или развитие бронхоспазма!
Симптоматика возникает в течение первых
минут после инъекции или в течение 2-х часов
после приема пищи.
Быстрота развертывания симптоматики
напрямую связана с тяжестью шока и порой
составляет всего несколько секунд.
53.
Клиническая картинаВ период предвестников:
ощущение дискомфорта и тревоги;
головокружение;
шум в ушах;
слабость;
ощущение жара и озноб;
ухудшение зрения;
онемение пальцев, языка, губ;
боли в пояснице и животе.
54.
Клиническая картинаВ период разгара:
потеря сознания;
бледность кожи;
артериальная гипотензия;
тахикардия;
непроизвольные мочеиспускание и дефекация.
Чем дольше длится период разгара, тем
тяжелее шок!
55.
Экстренная медицинская помощь1. Прекращение дальнейшего поступления
аллергена в организм:
остановить введение лекарства,
удалить насекомое и т.п.
2. Противошоковая терапия:
Эпинефрин 0,1 % в дозе 0,3-0,5 мл внутримышечно,
при необходимости повторяют каждые 5-20 мин до
суммарной дозы 2 мл;
Обеспечить проходимость дыхательных путей;
ИВЛ по показаниям;
56.
Экстренная медицинская помощьКатетеризация периферической вены;
Внутривенная струйная инфузия натрия хлорида 0,9 %
в дозе не менее 1 л;
Преднизолон в дозе 90-150 мг внутривенно струйно.
Кислородотерапия по показаниям;
Эпинефрин 0,1 % в дозе 10,0 мл в разведении в 250 мл
0,9 % Натрия хлорида внутривенно капельно со
скоростью 5-20 кап/мин.
3. Симптоматическая терапия:
при брадикардии Атропин в дозе 0,5 мг внутривенно;
при бронхоспазме - Сальбутамол в дозе 2,5-5,0 мг
через небулайзер;
57.
Экстренная медицинская помощь5. Госпитализация в реанимационное отделение под
мониторингом витальных функций.













































 Медицина
Медицина








