Похожие презентации:
Сестринский уход за пациентами при заболеваниях органов дыхательной системы
1.
ОГБПОУ СПО «УОМК» им.Шобогорова М.Ш.ПМ.04 Оказание медицинской помощи, осуществление сестринского
ухода и наблюдения за пациентами
при заболеваниях и (или) состояниях
Раздел 2. Сестринский уход за пациентами при заболеваниях
терапевтического профиля
МДК 04.02 Сестринский уход и реабилитация пациентов
терапевтического профиля разных возрастных групп
Лекция №1. Тема 2.2
Сестринский уход за
пациентами при заболеваниях
органов дыхательной системы
Группа 12
преподаватель: Лузгина ИС
2.
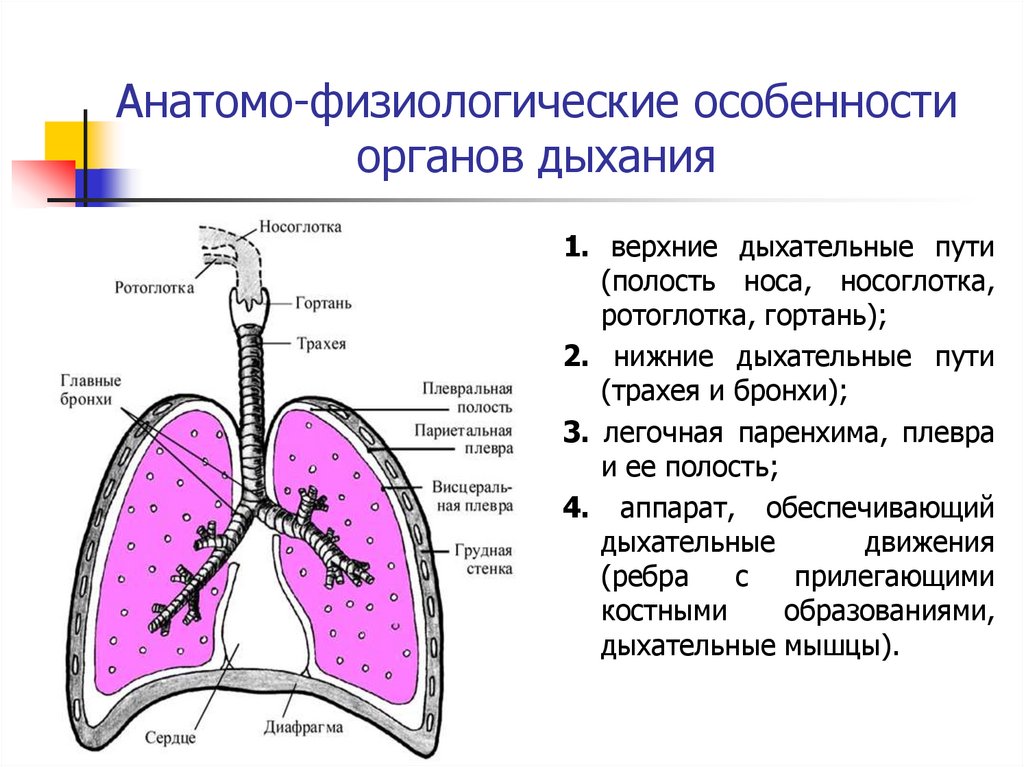
Анатомо-физиологические особенностиорганов дыхания
1. верхние дыхательные пути
(полость носа, носоглотка,
ротоглотка, гортань);
2. нижние дыхательные пути
(трахея и бронхи);
3. легочная паренхима, плевра
и ее полость;
4. аппарат, обеспечивающий
дыхательные
движения
(ребра
с
прилегающими
костными
образованиями,
дыхательные мышцы).
3.
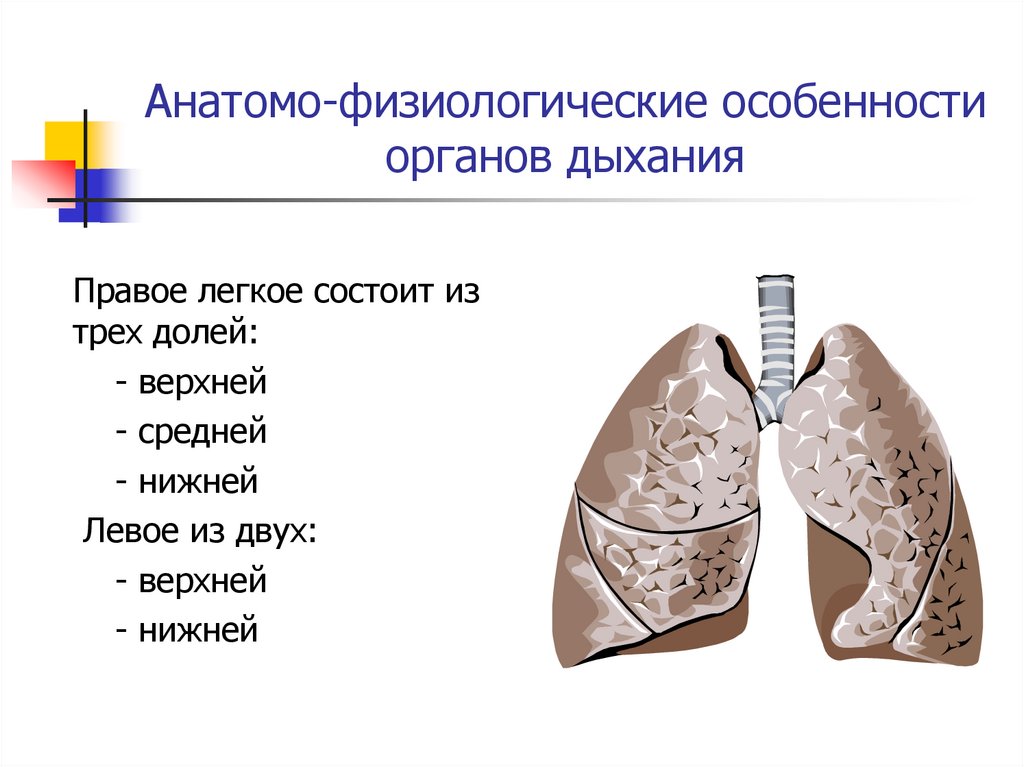
Анатомо-физиологические особенностиорганов дыхания
Правое легкое состоит из
трех долей:
- верхней
- средней
- нижней
Левое из двух:
- верхней
- нижней
4.
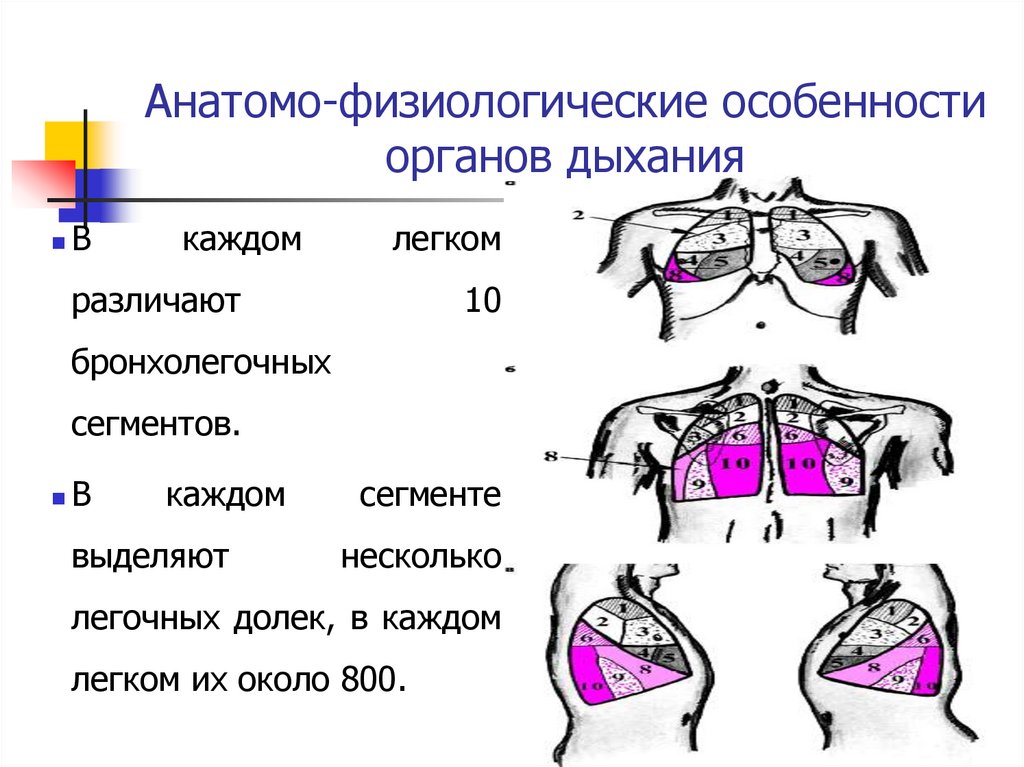
Анатомо-физиологические особенностиорганов дыхания
В
каждом
легком
различают
10
бронхолегочных
сегментов.
В
каждом
выделяют
сегменте
несколько
легочных долек, в каждом
легком их около 800.
5.
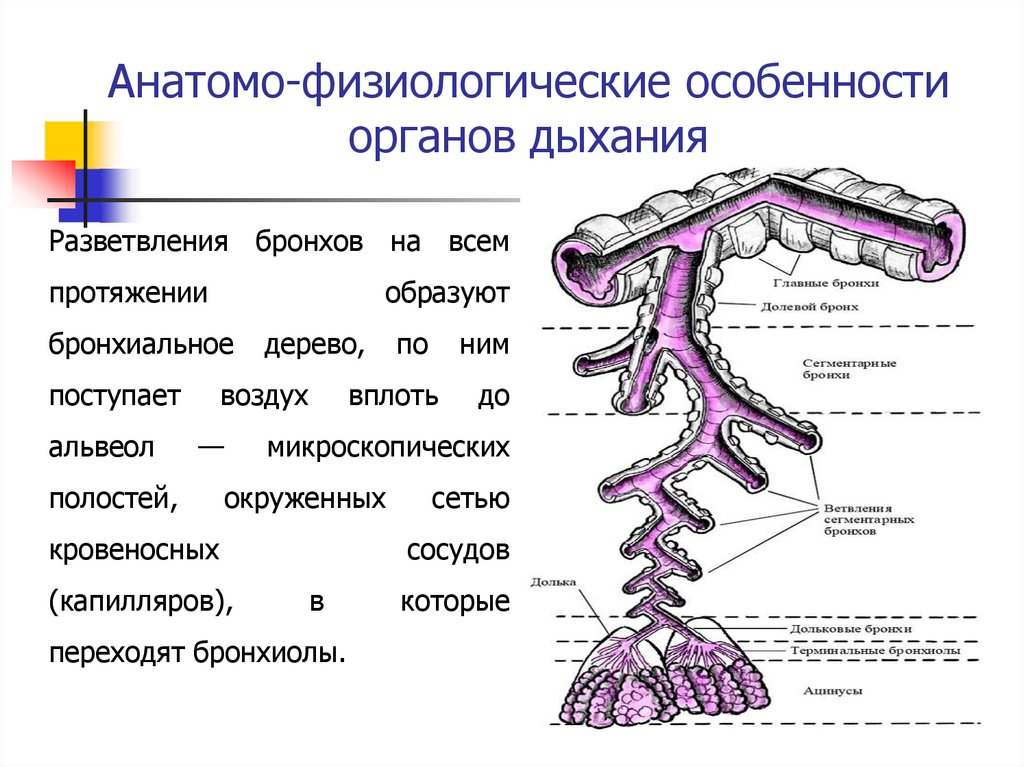
Анатомо-физиологические особенностиорганов дыхания
Разветвления бронхов на всем
протяжении
образуют
бронхиальное
поступает
альвеол
дерево,
воздух
—
полостей,
по
ним
вплоть
до
микроскопических
окруженных
кровеносных
(капилляров),
сетью
сосудов
в
переходят бронхиолы.
которые
6.
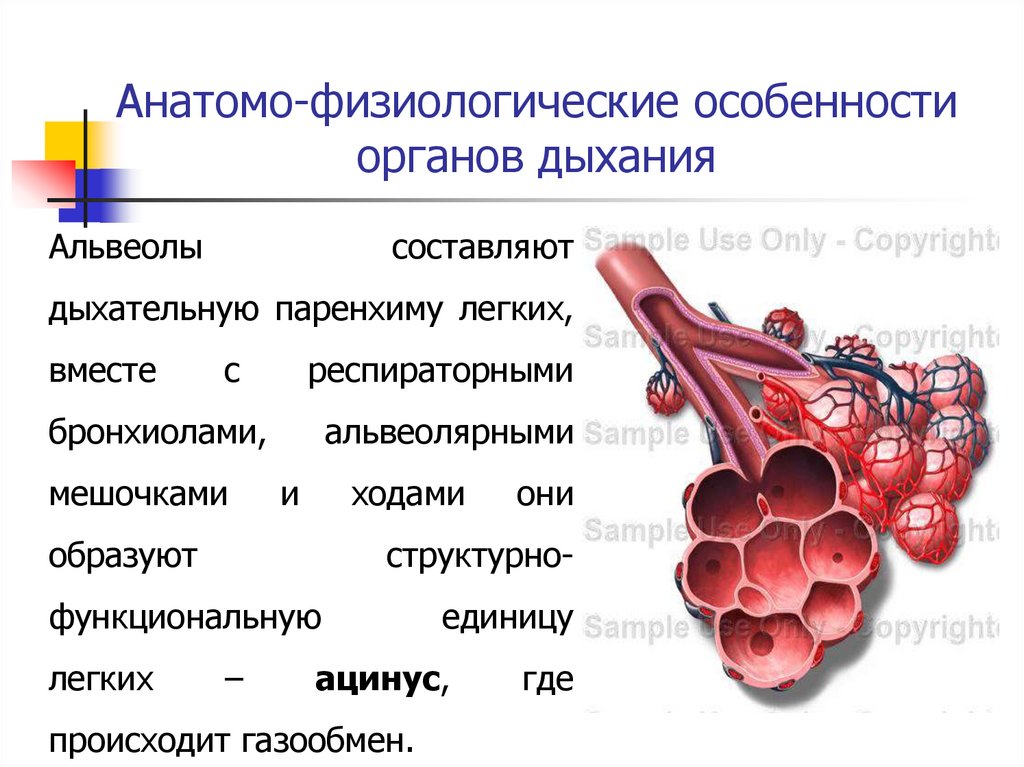
Анатомо-физиологические особенностиорганов дыхания
Альвеолы
составляют
дыхательную паренхиму легких,
вместе
с
респираторными
бронхиолами,
мешочками
альвеолярными
и
ходами
образуют
структурно-
функциональную
легких
они
–
единицу
ацинус,
происходит газообмен.
где
7.
Основные функции органов дыхания:снабжение организма кислородом и выведение из него
углекислого газа;
участие
в
инактивации
сложных
и
метаболических
выработке
биологически
процессах,
активных
веществ, жирных кислот, липидов и др.
Дыхание регулируется гуморальными и рефлекторными
факторами путём воздействия на дыхательный центр,
расположенный в продолговатом мозге на дне IV
желудочка.
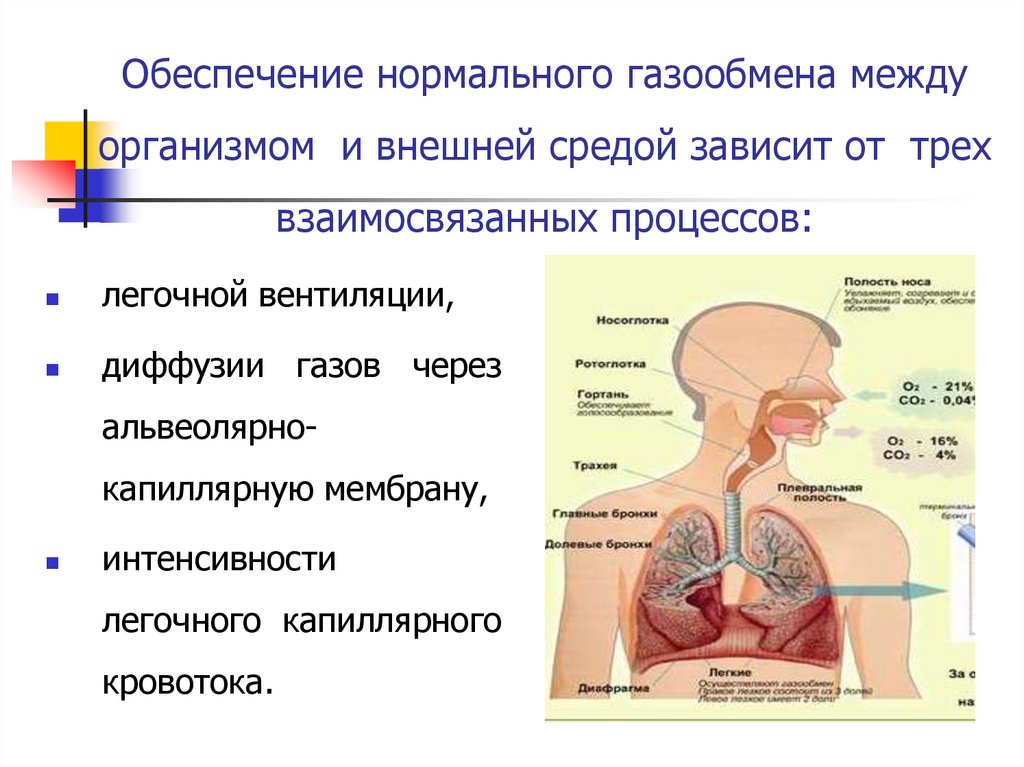
8.
Обеспечение нормального газообмена междуорганизмом и внешней средой зависит от трех
взаимосвязанных процессов:
легочной вентиляции,
диффузии газов через
альвеолярнокапиллярную мембрану,
интенсивности
легочного капиллярного
кровотока.
9.
Тип дыханиягрудной (реберный) – дыхательные движения
осуществляются за счет сокращения межреберных
мышц; чаще встречается у женщин;
брюшной (диафрагмальный) – дыхательные
движения осуществляются за счет сокращения
диафрагмы; чаще встречается у мужчин;
смешанный (реберно-диафрагмальный) –
дыхательные движения совершаются одновременно
за счет сокращения межреберных мышц и
диафрагмы; наблюдается у лиц пожилого возраста.
10.
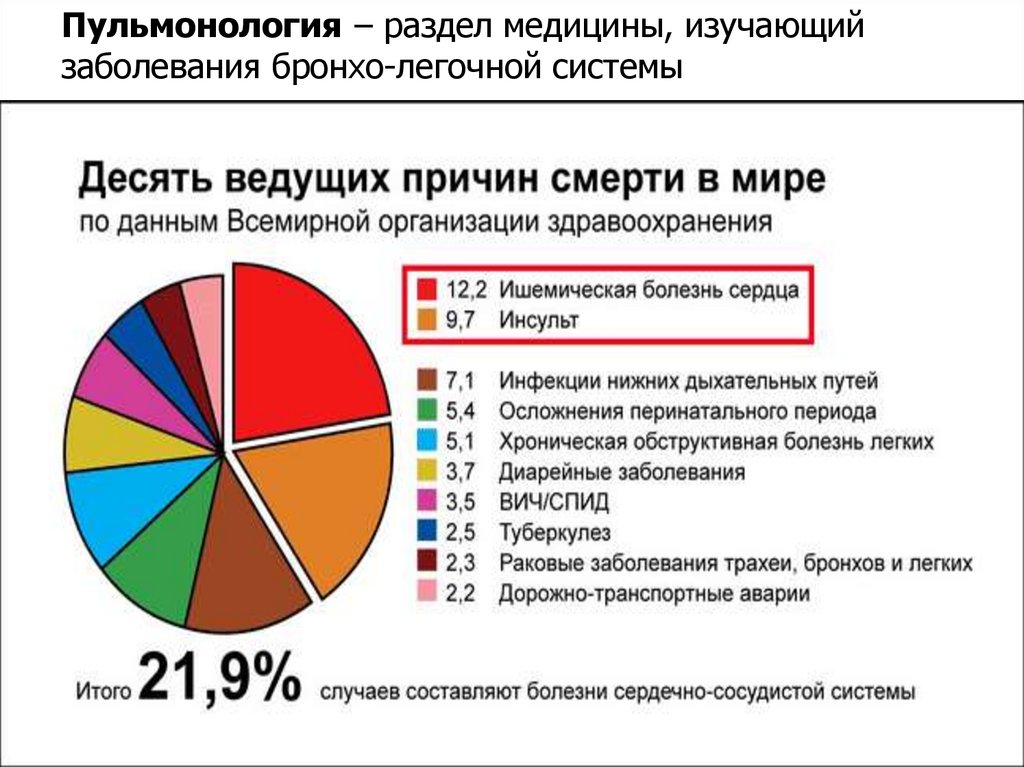
Пульмонология – раздел медицины, изучающийзаболевания бронхо-легочной системы
11.
Основные заболеваниябронхолегочной системы
воспалительной природы: острый трахеит, острый и
хронический
бронхит,
бронхоэктатическая
болезнь,
пневмония, эмфизема легких, абсцесс легкого, сухой и
экссудативный плеврит;
аллергической этиологии: бронхиальная астма;
специфической этиологии: туберкулез;
онкологические заболевания: рак легких, мезотелиома
плевры, бронхогенный рак.
12.
13.
Субъективное обследование.Жалобы:
кашель
кровохарканье
боли в грудной клетки
одышка
удушье
повышение температуры (лихорадка)
симптомы интоксикации
14.
КашельКашель
-
защитно-рефлекторный
акт,
благодаря
которому
дыхательные пути освобождаются от мокроты, крови, инородных
тел.
Механизм кашля: больной после глубокого вдоха совершает
усиленный выдох при закрытой голосовой щели, что ведет к
образованию
кашлевого
толчка,
способствующего
очищению
дыхательных путей.
Патогенез: раздражение кашлевых рецепторов, расположенных в
гортани,
трахее,
бронхах
и
бронхиолах,
химическими или термическими факторами.
воспалительными,
15.
Виды кашля:Лающий, грубый – при ларингите, истинном крупе;
Мучительный сухой непрерывный – при фарингите и
трахеите;
Влажный – при бронхитах;
Короткий болезненный – при пневмонии;
Приступообразный – при коклюше;
Приглушенный – при эмфиземе легких;
Беззвучный – при разрушении голосовых связок
(туберкулез, сифилис гортани).
16.
При наличии кашлядиагностическое значение имеют:
время появления кашля (утром, днем, вечером,
ночью)
характер кашля (легкое покашливание,
периодический, постоянный и приступообразный
кашель)
интенсивность (сильный, надсадный или легкое
покашливание)
продуктивность кашля (сухой - без выделения
мокроты или влажный - с мокротой)
17.
Продуктивность кашля18.
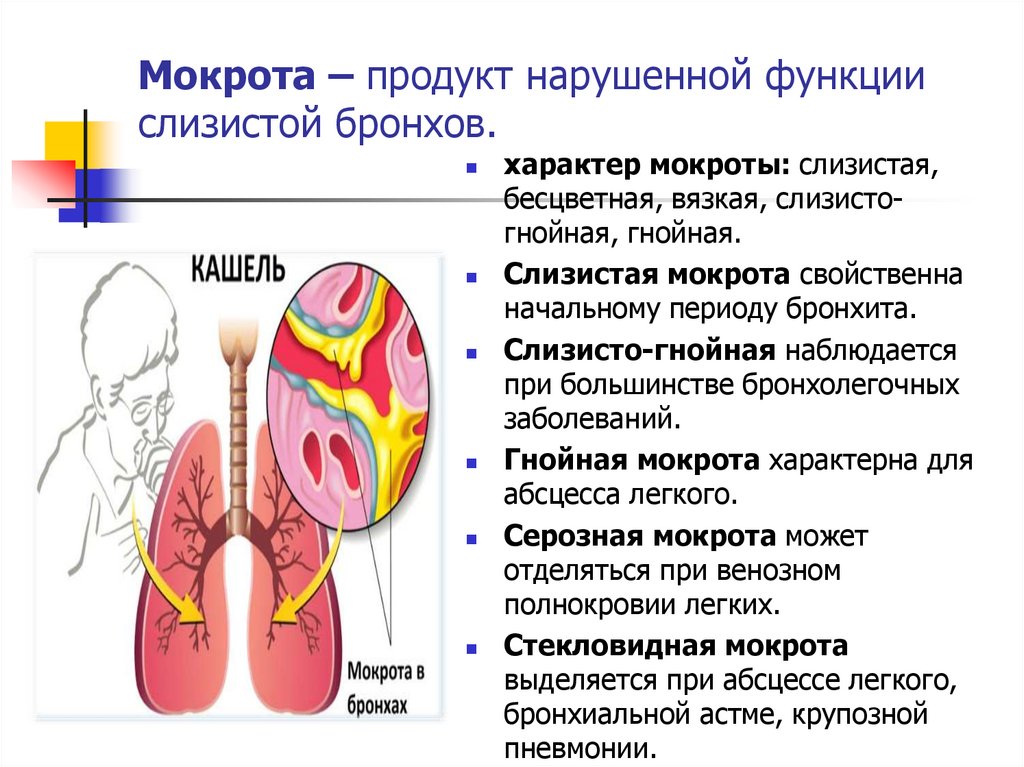
Мокрота – продукт нарушенной функциислизистой бронхов.
характер мокроты: слизистая,
бесцветная, вязкая, слизистогнойная, гнойная.
Слизистая мокрота свойственна
начальному периоду бронхита.
Слизисто-гнойная наблюдается
при большинстве бронхолегочных
заболеваний.
Гнойная мокрота характерна для
абсцесса легкого.
Серозная мокрота может
отделяться при венозном
полнокровии легких.
Стекловидная мокрота
выделяется при абсцессе легкого,
бронхиальной астме, крупозной
пневмонии.
19.
При выделении мокроты необходимовыяснить:
суточное количество (может колебаться
от 10 мл до 2 л).
равномерность выделения в течение
суток (равномерно или одномоментно
сразу много – «полным ртом»);
время отхождения мокроты;
с трудом или легко отходит;
положение больного, в котором
мокрота выделяется лучше (на спине,
на животе, на правом или левом боку);
20.
При выделении мокроты необходимовыяснить:
цвет (серая или желтоватая – при
хроническом бронхите, «ржавая» - при
крупозной пневмонии, желтая или зеленая
- при абсцессе легкого,
бронхоэктатической болезни, малиновая –
при раке легкого, бесцветная – при остром
бронхите, бронхиальной астме);
консистенцию (жидкая, пенистая, вязкая);
характер (слизистая, гнойная, серозная,
кровянистая);
запах (без запаха, гнилостный запах).
21.
Кровохарканье –выделение крови с мокротой во время кашля
вследствие
проникновения эритроцитов через
неповреждённую стенку капилляров и
мелких вен при повышенной
проницаемости стенок сосудов.
Количество крови может быть:
• незначительным, в виде прожилок
крови
(при пневмосклерозе, раке)
• обильное кровохарканье (инфаркт
легкого, туберкулез)
легочное кровотечение
22.
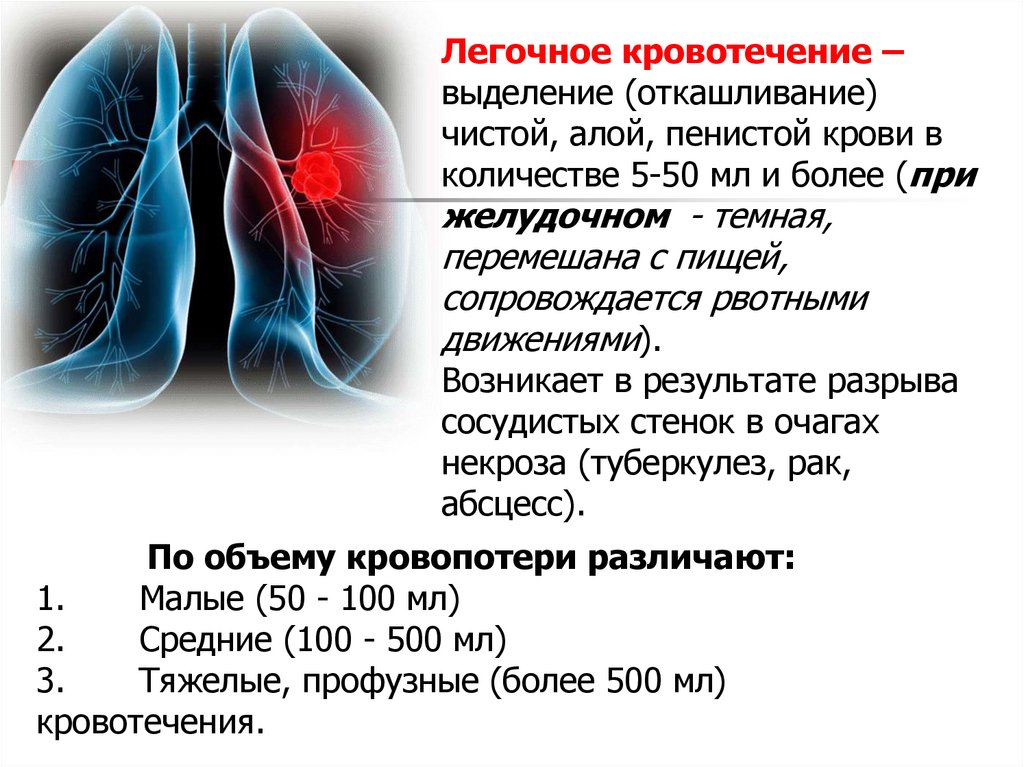
Легочное кровотечение –выделение (откашливание)
чистой, алой, пенистой крови в
количестве 5-50 мл и более (при
желудочном - темная,
перемешана с пищей,
сопровождается рвотными
движениями).
Возникает в результате разрыва
сосудистых стенок в очагах
некроза (туберкулез, рак,
абсцесс).
По объему кровопотери различают:
1.
Малые (50 - 100 мл)
2.
Средние (100 - 500 мл)
3.
Тяжелые, профузные (более 500 мл)
кровотечения.
23.
Причины кровохарканья илегочного кровотечения
злокачественные опухоли,
гангрена легкого,
инфаркт легкого,
туберкулез,
бронхоэктатическая болезнь,
травмы и ранения легкого,
митральные пороки сердца.
Кровохарканье и легочное кровотечение могут
провоцироваться резкими перепадами
температуры окружающего воздуха и
атмосферного давления, курением, алкоголем и
др.
24.
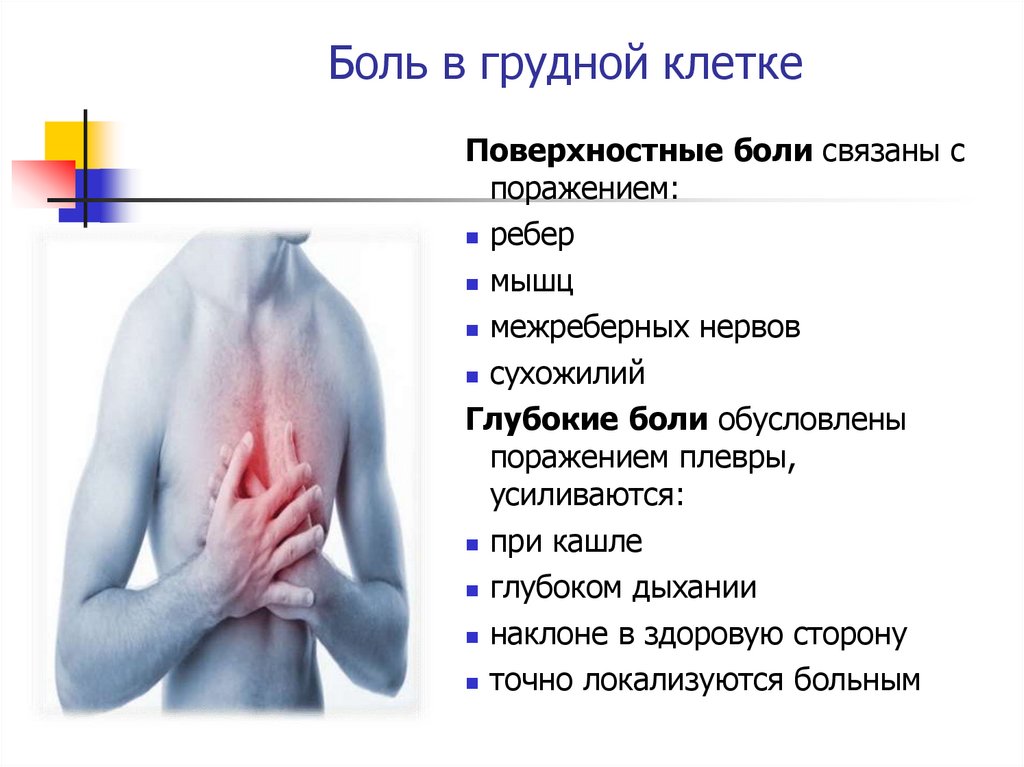
Боль в грудной клеткеПоверхностные боли связаны с
поражением:
ребер
мышц
межреберных нервов
сухожилий
Глубокие боли обусловлены
поражением плевры,
усиливаются:
при кашле
глубоком дыхании
наклоне в здоровую сторону
точно локализуются больным
25.
При болях в грудной клеткенеобходимо выяснить:
их локализацию;
иррадиацию;
характер (ноющие, колющие);
продолжительность (постоянные,
периодические);
связь с кашлем, дыханием,
движениями.
26.
Локализация болив грудной клетке
при сухом плеврите боль возникает чаще в левой
или
правой
нижнелатеральной
части
грудной
клетки («боль в боку»),
при воспалении диафрагмальной плевры боль
может
ощущаться
симулировать
полости.
в
области
заболевания
органов
живота
и
брюшной
27.
Одышка – является выражением функциональнойнедостаточности легких, при этом происходит
изменение частоты, ритма и глубины дыхания.
Одышка бывает:
1.
Физиологической – наблюдается при
физической нагрузке или
психоэмоциональном возбуждении;
2. Патологической – развивается при
нарушении оксигенации крови,
встречается при различных
заболеваниях.
Основной механизм: раздражение
дыхательного центра гиперкапнией,
рефлекторным, токсическим и другими
воздействиями.
28.
Одышканормальная ЧДД – 16-20 в минуту
Тахипноэ - учащенное дыхание (> 20 в минут) без его
углубления,
часто
наблюдают
при
заболеваниях
органов
дыхания, лихорадке, болезнях крови; при истерии ЧДД может
достигать 60-80 в минуту - «дыхание загнанного зверя».
брадипноэ -
редкое дыхание (< 12 в мин. ) при
заболеваниях головного мозга и его оболочек (кровоизлияние в
мозг, опухоль мозга), длительной и тяжёлой гипоксии, при
диабетической коме.
29.
Одышкабатипноэ - необычно глубокое дыхание, в сочетании с
изменениями
частоты
и
ритма
дыхания
может
наблюдаться при ацидозе, гипоксемии, под влиянием
дыхательных аналептиков.
в зависимости от нарушения фазы дыхания выделяют
следующие типы одышки:
инспираторная в виде затруднения вдоха
экспираторная в виде затруднения выдоха
смешанная в виде затруднения вдоха и выдоха
Удушье является крайней степенью одышки
30.
Одышкаусловия
возникновения:
в
покое,
при
физической
нагрузке;
зависимость одышки от положения больного;
время появления одышки: днем, ночью;
провоцирующие
факторы:
физическая
нагрузка,
сезонные факторы, контакт с животными, профессиональные
факторы, ингаляции ирритантами и др.
31.
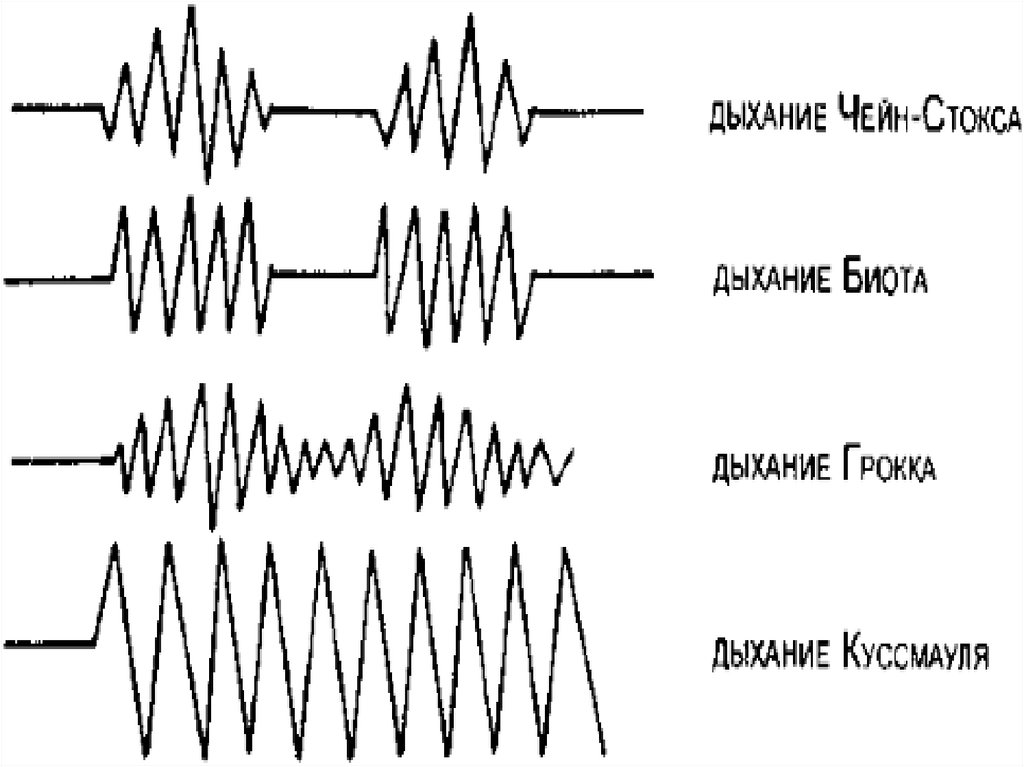
ОдышкаВ зависимости от изменения ритма дыхания различают
следующие
основные
формы
одышки
(так
называемое
«периодическое дыхание»).
Дыхание Чейна-Стокса (Чейн Джон (Cheyne J.), 1777-1836,
шотландский
врач;
Стоке
Уильям
(Stokes
W.),
1804-1878,
ирландский врач).
Дыхание Биота (Биот (Biot С.), родился в 1878 г., французский
врач).
Дыхание Куссмауля
(Куссмауль Адольф (Kussmaul A.), 1822-
1902, немецкий врач).
Дыхание Грокка (волнообразное дыхание).
32.
33.
Лихорадка и ознобВысокая, постоянного типа температура наблюдается
в первые дни крупозной пневмонии, плеврита.
Гектическая,
может
с
указывать
большими
на
размахами
абсцесс
температура
легкого,
тяжелых
формах туберкулеза.
Субфебрильная температура характерна для рака и
туберкулеза легких, при бронхитах.
34.
Анамнез заболевания:Начало заболевания - острое, постепенное
Время и причины возникновения симптомов
Динамика развития болезни
Сезонность симптомов
Результаты проведенного обследования
Эффективность проведенного ранее лечения
35.
Анамнез жизни:Курение: стаж курения, количество
выкуриваемых сигарет, курение в прошлом, годы
«сигаретной пачки» - длительность интенсивного
курения.
Профессиональные факторы: пыль, двуокись
кремния, асбест, тальк, железо, алюминий,
сырость, перепады температуры, холод, сквозняки,
пыль.
Аллергологический анамнез: пищевая,
лекарственная, бытовая, аллергические
заболевания.
Частые простудные заболевания.
Природные и климатические условия:
загрязнение атмосферного воздуха (экологическая
агрессия)
36.
Анамнез жизни:Социально-бытовые условия
Эпидемиологический анамнез: контакт с
больными туберкулезом, гриппом
Факторы риска: патология носоглотки,
затрудняющая дыхание через нос.
Наследственная предрасположенность к
легочной патологии.
Лучевая нагрузка
Отягощенная наследственность
Злоупотребление алкоголем
37.
Осмотрположение больного,
которое может быть
вынужденным (сидя с
упором на руки – при
приступе бронхиальной
астмы, лежа на больном
боку – при плеврите);
цвет кожных покровов
(цианоз вследствие
нарушения газообмена;
бледность при
интоксикации, легочном
кровотечении; гиперемия
лица, герпетические
высыпания – при
крупозной пневмонии);
38.
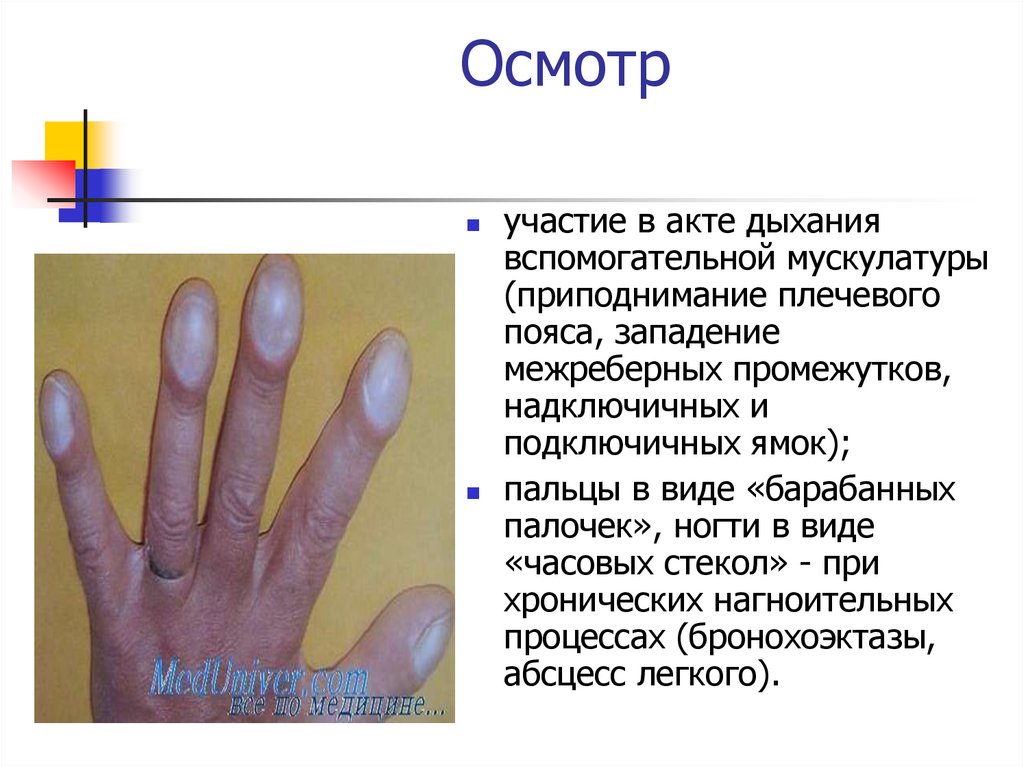
Осмотручастие в акте дыхания
вспомогательной мускулатуры
(приподнимание плечевого
пояса, западение
межреберных промежутков,
надключичных и
подключичных ямок);
пальцы в виде «барабанных
палочек», ногти в виде
«часовых стекол» - при
хронических нагноительных
процессах (бронохоэктазы,
абсцесс легкого).
39.
Осмотродышка;
набухание шейных вен;
оценка изменения носового дыхания, регистрации
изменений голоса (охриплость, афония),
форма грудной клетки,
симметричность грудной клетки,
симметричности участия половин грудной клетки в
акте дыхания,
ЧДД,
тип, ритм и глубина дыхания.
40.
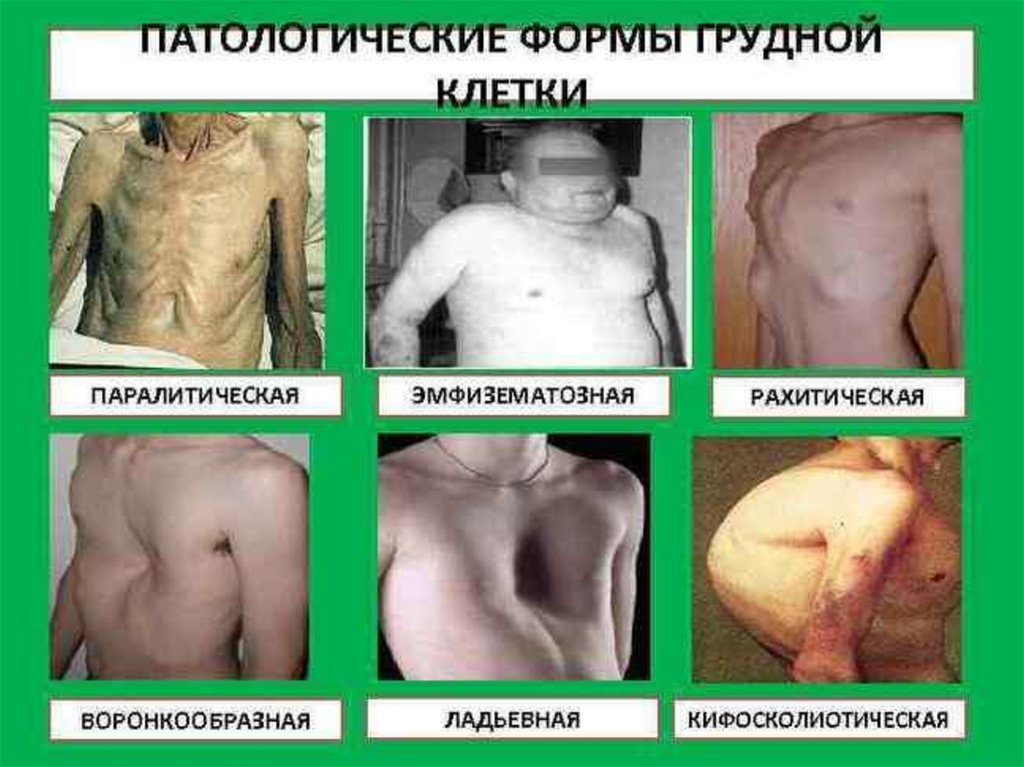
Форма грудной клетки41.
42.
Симметричностьгрудной клетки
В норме грудная клетка симметричная.
Увеличение одной половины грудной клетки
наблюдается при скоплении в плевральной
полости жидкости (экссудативный плеврит,
гемоторакс, гидроторакс) или воздуха
(пневмоторакс). Межреберные промежутки при
этом расширены.
Уменьшение одной половины грудной клетки
происходит при пневмосклерозе, при наличии
плевральных спаек, при ателектазе (спадении)
легкого, после оперативного удаления легкого или
его доли. Межреберные промежутки при этом
становятся узкими.
43.
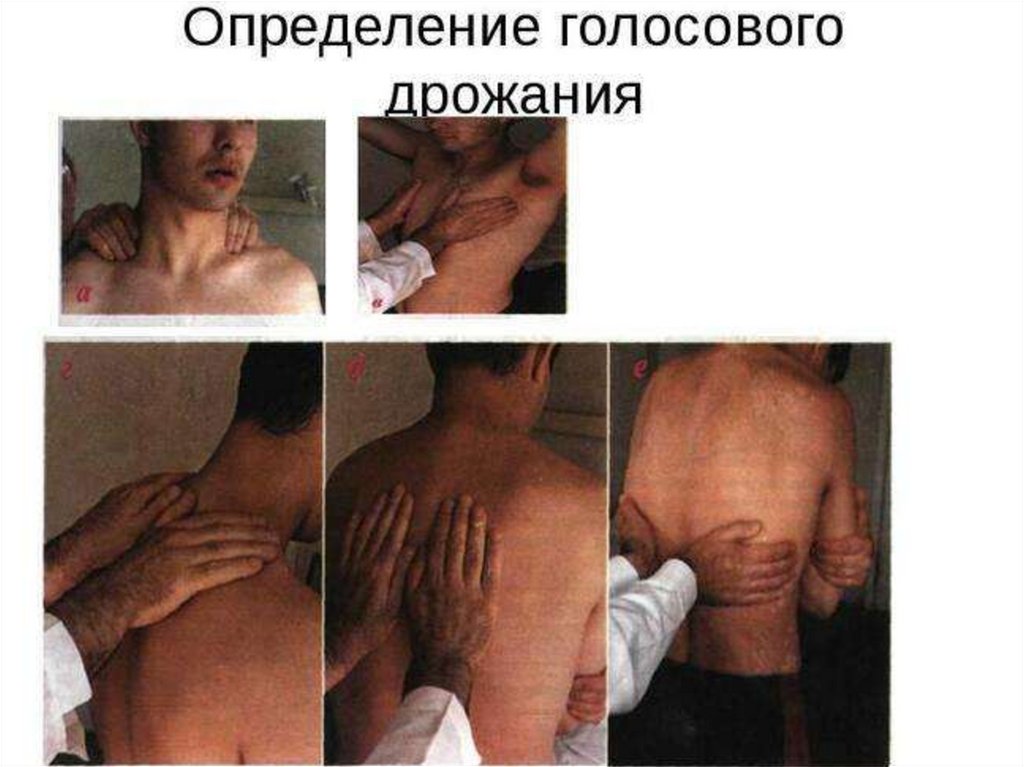
Пальпация грудной клеткиПодтверждение данных осмотра
Резистентность (эластичность) грудной клетки - определяется
путём сдавливания грудной клетки толчкообразными
движениями в переднезаднем и поперечном направлениях.
Болезненность грудной клетки. Пальпируют рёбра,
межрёберные промежутки, мышцы грудной клетки,
позвоночник.
Голосовое дрожание. Для определения голосового дрожания
ладони рук кладут на симметричные участки грудной клетки и
предлагают пациенту громко произнести слова, содержащие
букву «р» (например, «тридцать три», «сорок три», «сорок
четыре» и т.д.)
Грубый шум трения плевры
Экскурсия грудной клетки
Эпигастральный угол, ширина межреберных промежутков.
44.
45.
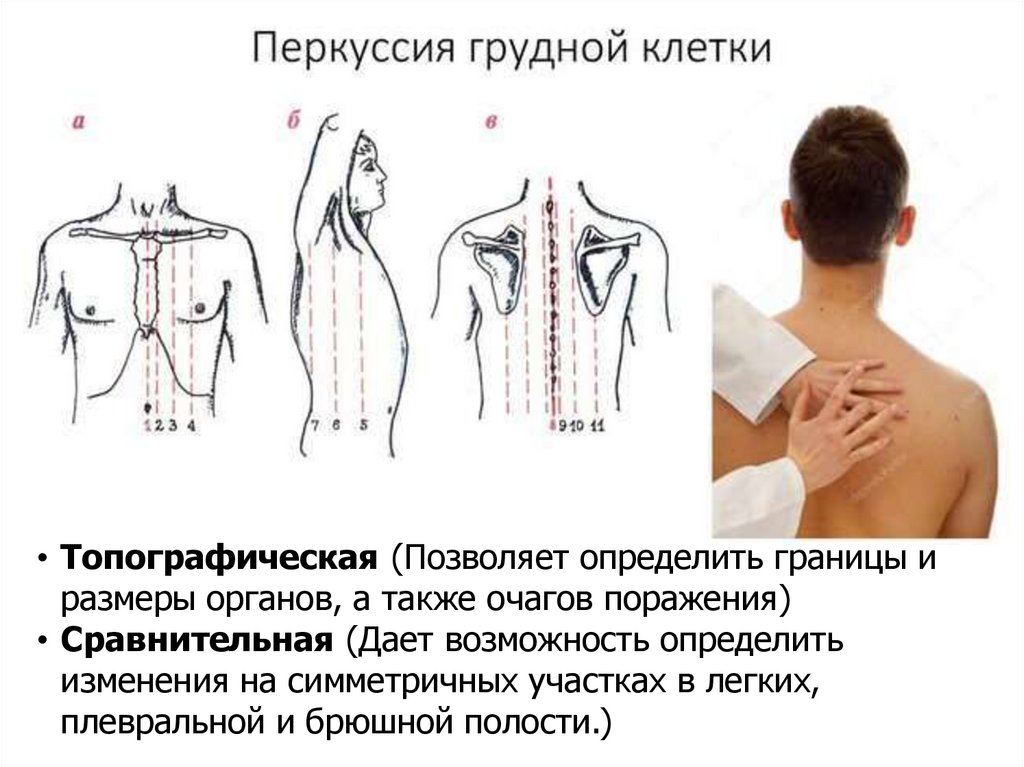
Перкуссия легких:• Топографическая (Позволяет определить границы и
размеры органов, а также очагов поражения)
• Сравнительная (Дает возможность определить
изменения на симметричных участках в легких,
плевральной и брюшной полости.)
46.
47.
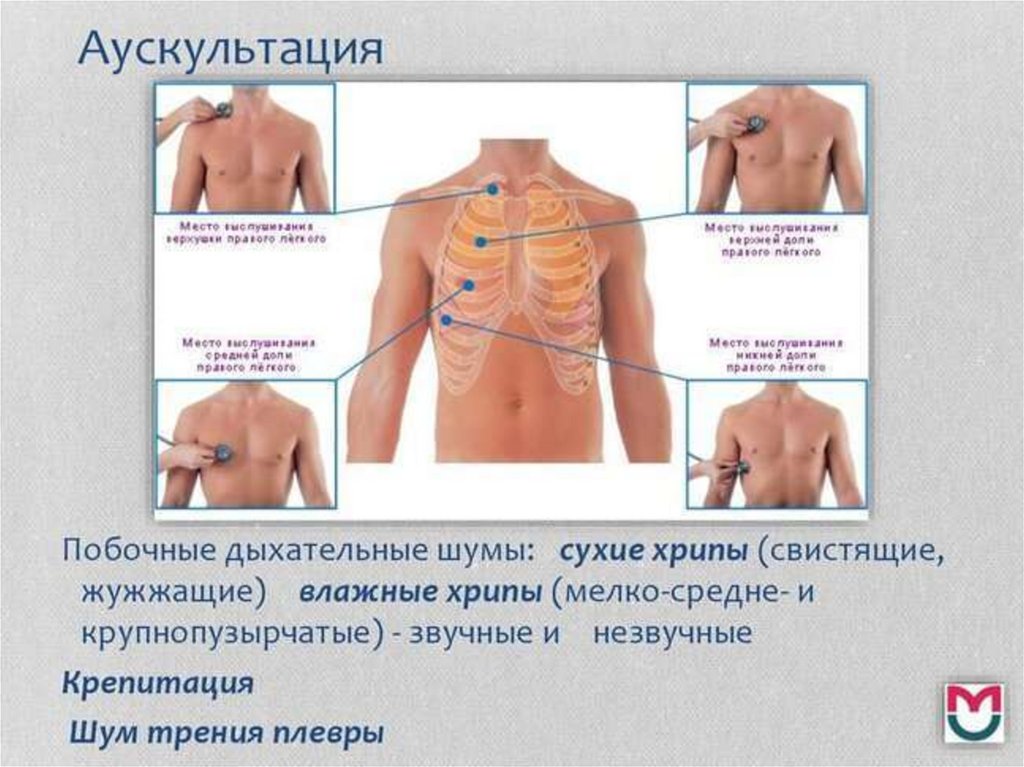
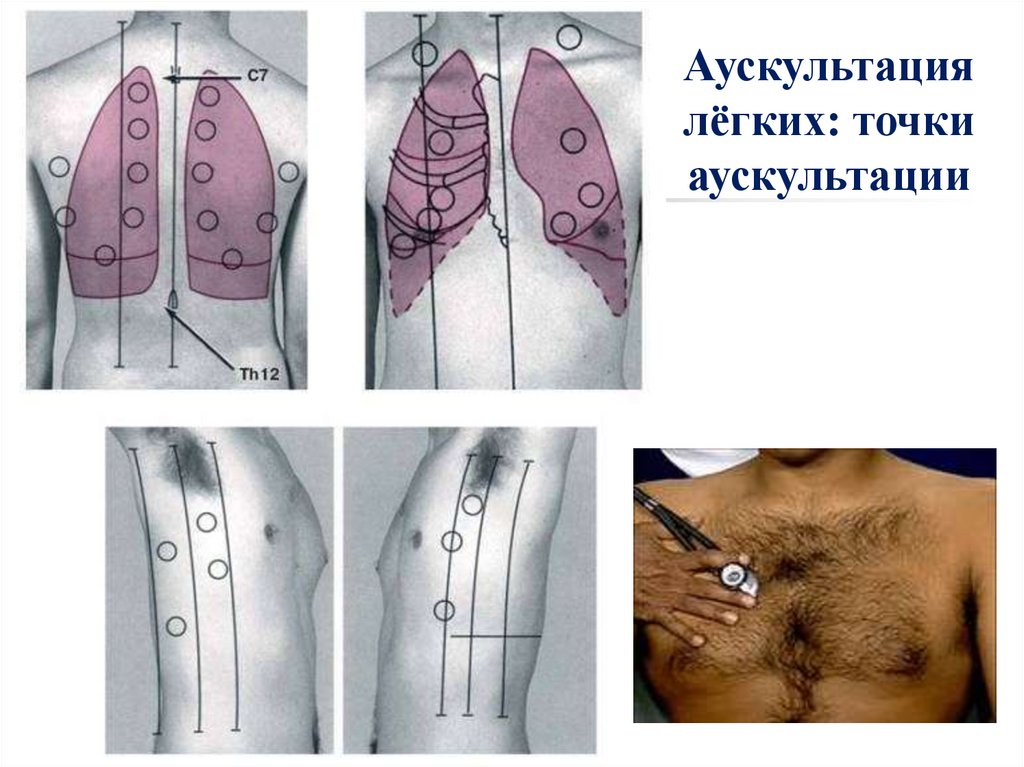
Аускультациялёгких: точки
аускультации
48.
Сатурация – это показатель насыщениякрови кислородом, норма 95% и выше.
Снижение сатурации отмечают при
таких заболеваниях органов
дыхания, как воспаление легких,
бронхиальная астма, бронхит,
рак легких и различных других
поражениях легких невоспалительно
го характера.
49.
Хроническая обструктивнаяболезнь легких (ХОБЛ)
50.
ПРИЧИНЫНа первом месте
(в 80-90%
случаев) стоит
вдыхание
табачного дыма
не только при
активном, но и
при «пассивном»
курении.
51.
Профессиональные вредностиНаиболее
вредоносные
Профессии с повышенным
риском развития ХОБЛ:
Шахтеры
Рабочие
металлургической
промышленности
Рабочие, занятые
переработкой зерна,
хлопка
Производство бумаги
Строительные рабочие
Железнодорожники
Контакт с кобальтом
Угольной пылью
Другие факторы:
загрязнение
окружающей среды,
социальноэкономическое
состояние человека.
52.
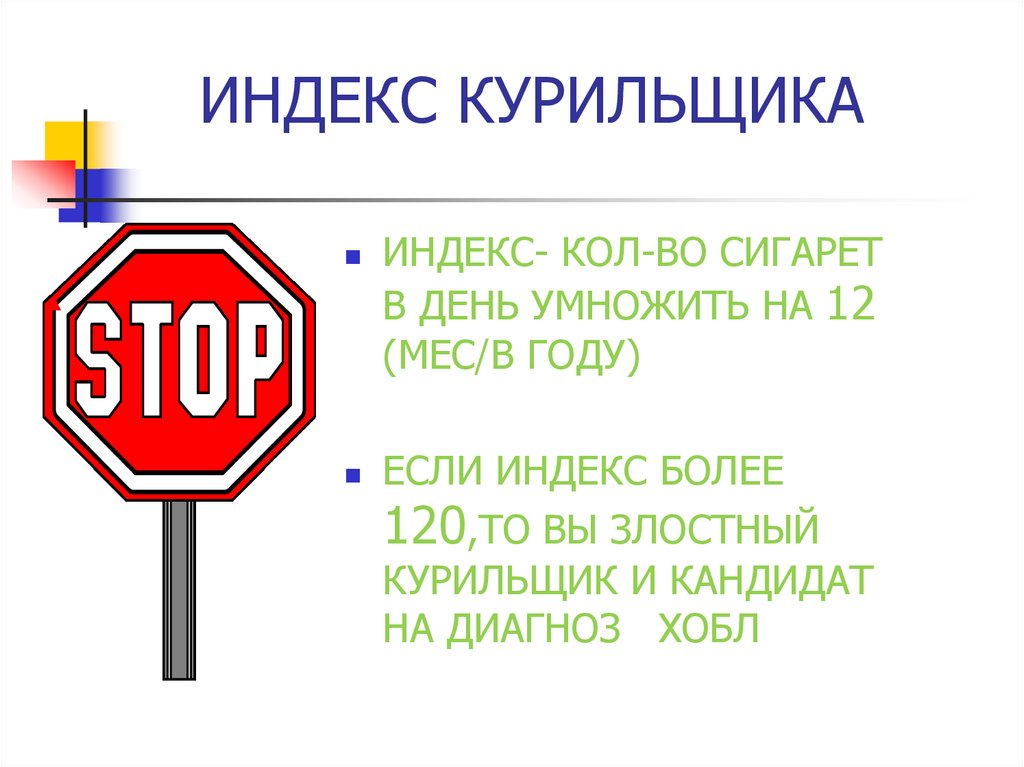
ИНДЕКС КУРИЛЬЩИКАИНДЕКС- КОЛ-ВО СИГАРЕТ
В ДЕНЬ УМНОЖИТЬ НА 12
(МЕС/В ГОДУ)
ЕСЛИ ИНДЕКС БОЛЕЕ
120,ТО ВЫ ЗЛОСТНЫЙ
КУРИЛЬЩИК И КАНДИДАТ
НА ДИАГНОЗ ХОБЛ
53.
Клиническая картинаХОБЛ
ХОБЛ развивается обычно медленно и прогрессирует
постепенно. Особенность клиники: долгое время болезнь
протекает без выраженных клинических проявлений.
Первыми признаками, с которыми пациенты обращаются к
врачу: кашель, часто с выделением мокроты и/или
одышка. Эти симптомы бывают наиболее выражены по
утрам.
В холодные сезоны возникают «частые простуды». Такова
клиническая картина дебюта заболевания.
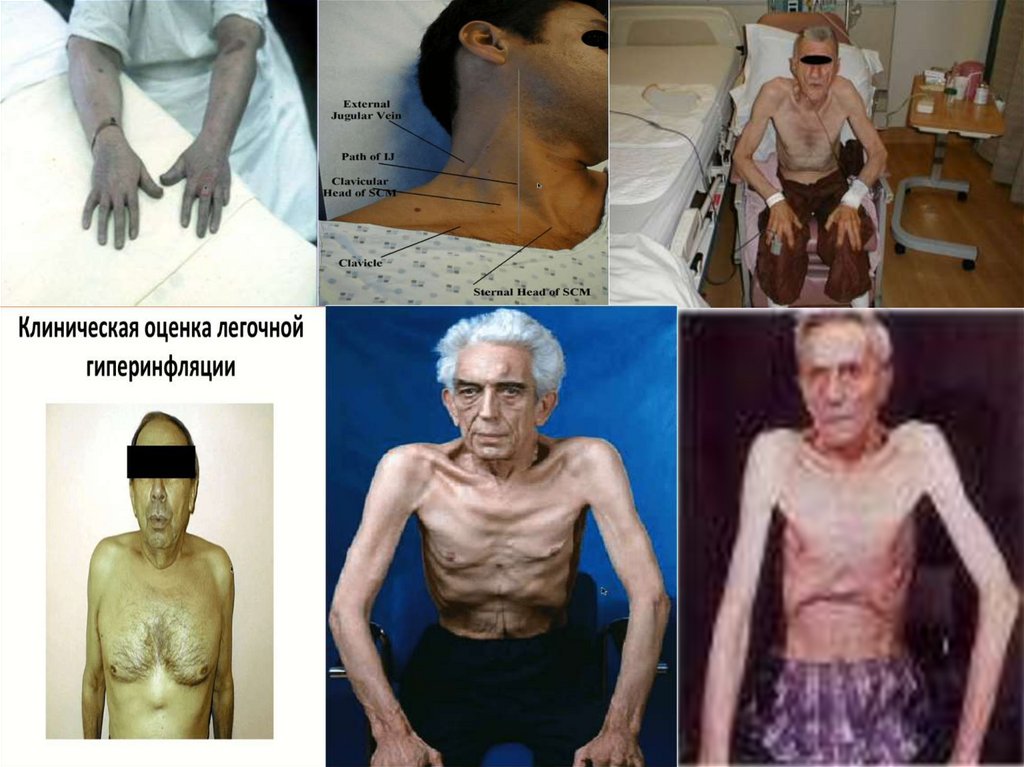
Внелегочные признаки - снижение массы тела, головная
боль, бессонница по ночам, сонливость днем. Диффузный
«теплый» цианоз, багрово – синюшный цвет кожи,
покраснение глаз. Изменение пальцев и ногтей —
«барабанные палочки», «часовые стекла».
54.
55.
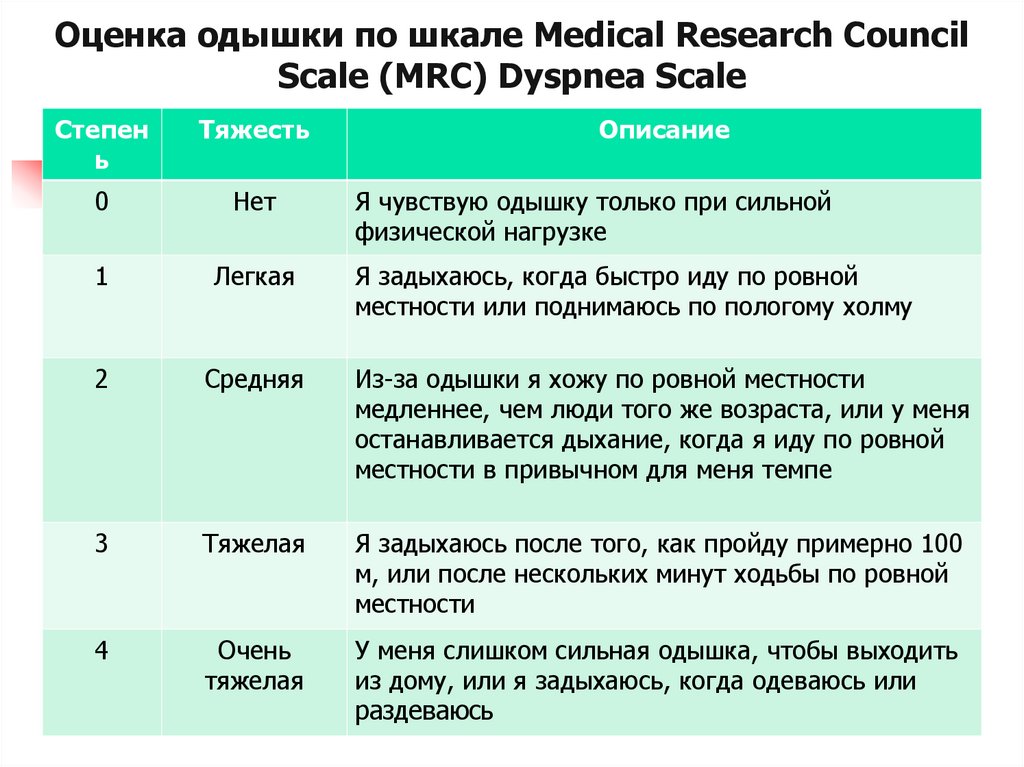
Оценка влияния одышки насостояние здоровья
осуществляется с использованием
вопросника Британского
медицинского совета (MRC).
Оценка одышки по шкале MRC
является чувствительным
инструментом прогноза
выживаемости больных ХОБЛ.
56.
Оценка одышки по шкале Medical Research CouncilScale (MRC) Dyspnea Scale
Степен
ь
Тяжесть
Описание
0
Нет
1
Легкая
Я задыхаюсь, когда быстро иду по ровной
местности или поднимаюсь по пологому холму
2
Средняя
Из-за одышки я хожу по ровной местности
медленнее, чем люди того же возраста, или у меня
останавливается дыхание, когда я иду по ровной
местности в привычном для меня темпе
3
Тяжелая
Я задыхаюсь после того, как пройду примерно 100
м, или после нескольких минут ходьбы по ровной
местности
4
Очень
тяжелая
У меня слишком сильная одышка, чтобы выходить
из дому, или я задыхаюсь, когда одеваюсь или
раздеваюсь
Я чувствую одышку только при сильной
физической нагрузке
57.
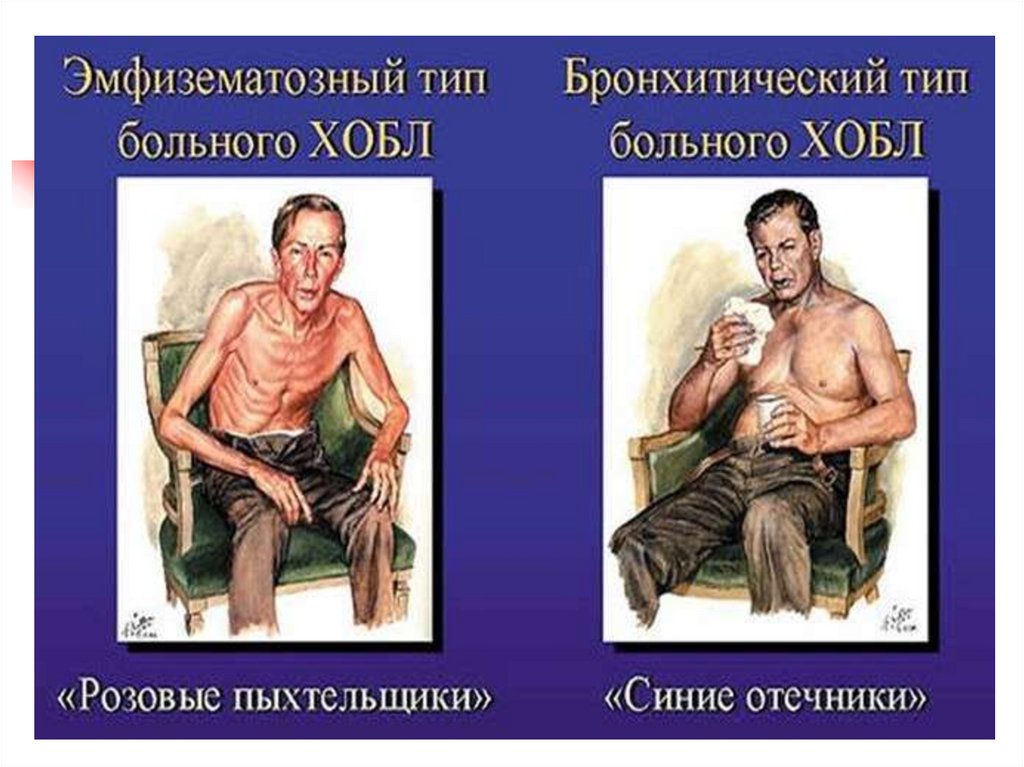
Клиническая картина ХОБЛСо среднетяжелым и тяжелым течением:
1. Эмфизематозная форма (розовые
пыхтельщики) – потеря массы тела и
одышка при нагрузке.
2. Бронхитическая форма (синие отечники) –
продуктивный кашель, гипоксия, легочная
гипертензия, легочное сердце развиваются рано. Осложнения: ОДН и
ХДН, легочная гипертензия, легочное
сердце, СН, пневмония, спонтанный
пневмоторакс.
58.
59.
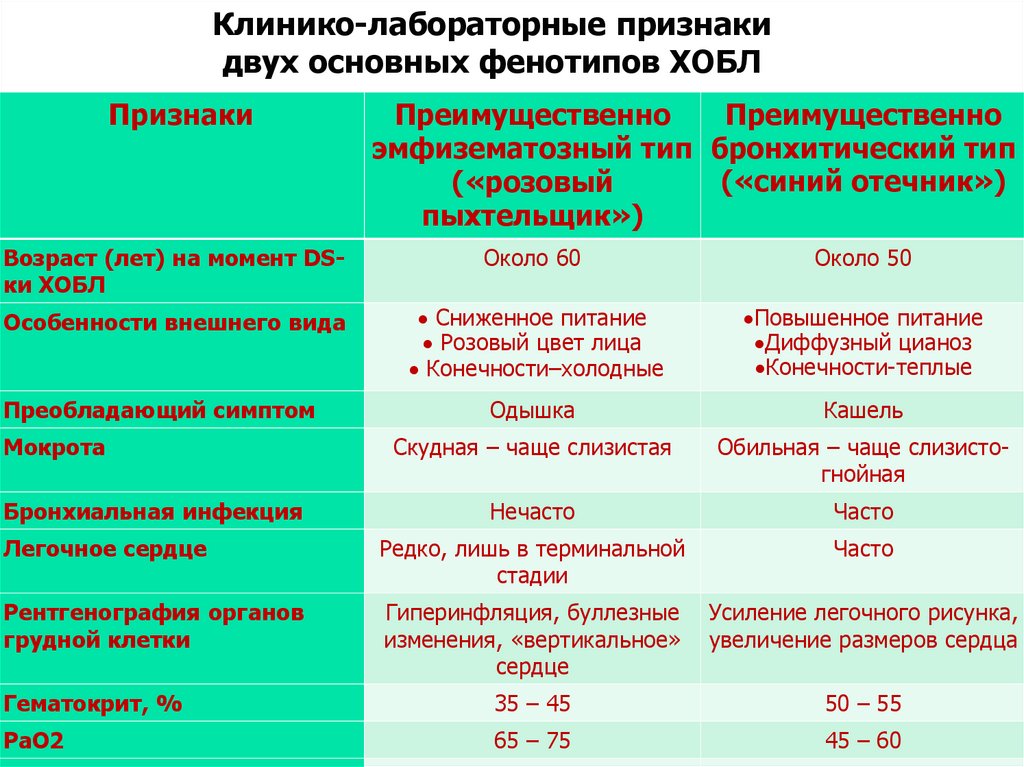
Клинико-лабораторные признакидвух основных фенотипов ХОБЛ
Признаки
Преимущественно
Преимущественно
эмфизематозный тип бронхитический тип
(«синий отечник»)
(«розовый
пыхтельщик»)
Возраст (лет) на момент DSки ХОБЛ
Около 60
Около 50
Особенности внешнего вида
Сниженное питание
Розовый цвет лица
Конечности–холодные
Повышенное питание
Диффузный цианоз
Конечности-теплые
Преобладающий симптом
Одышка
Кашель
Скудная – чаще слизистая
Обильная – чаще слизистогнойная
Нечасто
Часто
Легочное сердце
Редко, лишь в терминальной
стадии
Часто
Рентгенография органов
грудной клетки
Гиперинфляция, буллезные
изменения, «вертикальное»
сердце
Усиление легочного рисунка,
увеличение размеров сердца
Гематокрит, %
35 – 45
50 – 55
PaO2
65 – 75
45 – 60
Мокрота
Бронхиальная инфекция
60.
Диагноз ХОБЛ долженпредполагаться у всех пациентов
при наличии кашля, выделения
мокроты или одышки и
выявлении факторов риска
развития ХОБЛ.
61.
Диагностика ХОБЛ складываетсяна основе анализа ряда этапов:
-
тщательный сбор анамнеза;
объективного обследования;
результатов лабораторно–
инструментальных
исследований: спирометрия –
постбронходилатационные
значения ОФВ1/ФЖЕЛ < 70%
- обязательный признак
ХОБЛ, который существует на
всех стадиях заболевания.
62.
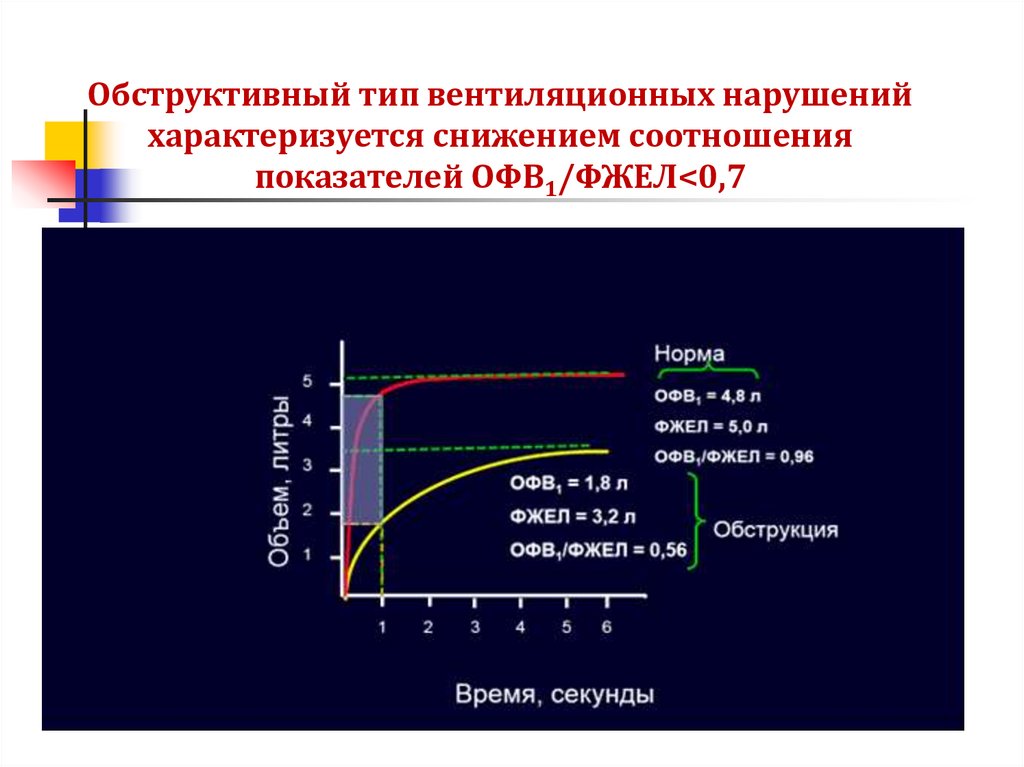
Обструктивный тип вентиляционных нарушенийхарактеризуется снижением соотношения
показателей ОФВ1/ФЖЕЛ<0,7
63.
Лабораторная диагностика ХОБЛклинический анализ крови и цитология мокроты.
При выраженной эмфиземе и молодом возрасте пациента
определить альфа-1- антитрипсин.
При обострении заболевания наиболее часто встречается
нейтрофильный лейкоцитоз с палочкоядерным сдвигом и
увеличение СОЭ. Наличие лейкоцитоза служит
дополнительным аргументом в пользу инфекционного
фактора как причины обострения ХОБЛ.
Может быть выявлена анемия (результат общего
воспалительного синдрома) так и полицитемия.
Полицитемический синдром (повышение числа
эритроцитов, высокий уровень гемоглобина – более 160
г/л у женщин и более 180 г/л у мужчин – и повышение
гематокрита >47% у женщин и >52% у мужчин) может
говорить о существовании выраженной и длительной
гипоксемии.
64.
Цитологическоеисследование мокроты
дает информацию
о характере
воспалительного
процесса и степени
его выраженности.
Определение
атипичных клеток
усиливает
онкологическую
настороженность и
требует
проведения
дополнительных
методов
обследования.
65.
Культуральноемикробиологическое
исследование мокроты
целесообразно проводить
при неконтролируемом
прогрессировании
инфекционного процесса и
использовать для подбора
рациональной
антибиотикотерапии.
С этой же целью
проводится
бактериологическое
исследование
бронхиального
содержимого, полученного
при бронхоскопии.
66.
Рентгенографияорганов грудной клетки
должна быть проведена всем
больным с предполагаемым
диагнозом ХОБЛ. Этот метод не
является чувствительным
инструментом для постановки
диагноза, но позволяет исключить
другие заболевания,
сопровождающиеся
аналогичными с ХОБЛ
клиническими симптомами
(опухоль, туберкулез, застойная
сердечная недостаточность и т.п.),
а в период обострения – выявить
пневмонию, плевральный выпот,
спонтанный пневмоторакс и т.д.
67.
Бронхоскопическоеисследование
служит
дополнительным
методом при
диагностике ХОБЛ для
исключения других
заболеваний и
состояний,
протекающих с
аналогичными
симптомами.
68.
Основные направления лечения:Нефармакологическое воздействие
Снижение влияния факторов риска.
Образовательные программы
Медикаментозное лечение
69.
Нефармакологическиеметоды воздействия
Группа
пациентов
Основные
(активные
меры)
Рекомендуе
В
мые
зависимости
от
региональн
ых программ
Больные
ХОБЛ
всех
степеней
тяжести
Отказ от
Физическая Вакцинация
курения (с
активность против
возможным
гриппа и
применение
против
м
пневмококк
фармаколог
овой
ичес-ких
инфекции
методов)
70.
Медикаментозная терапия ХОБЛ71.
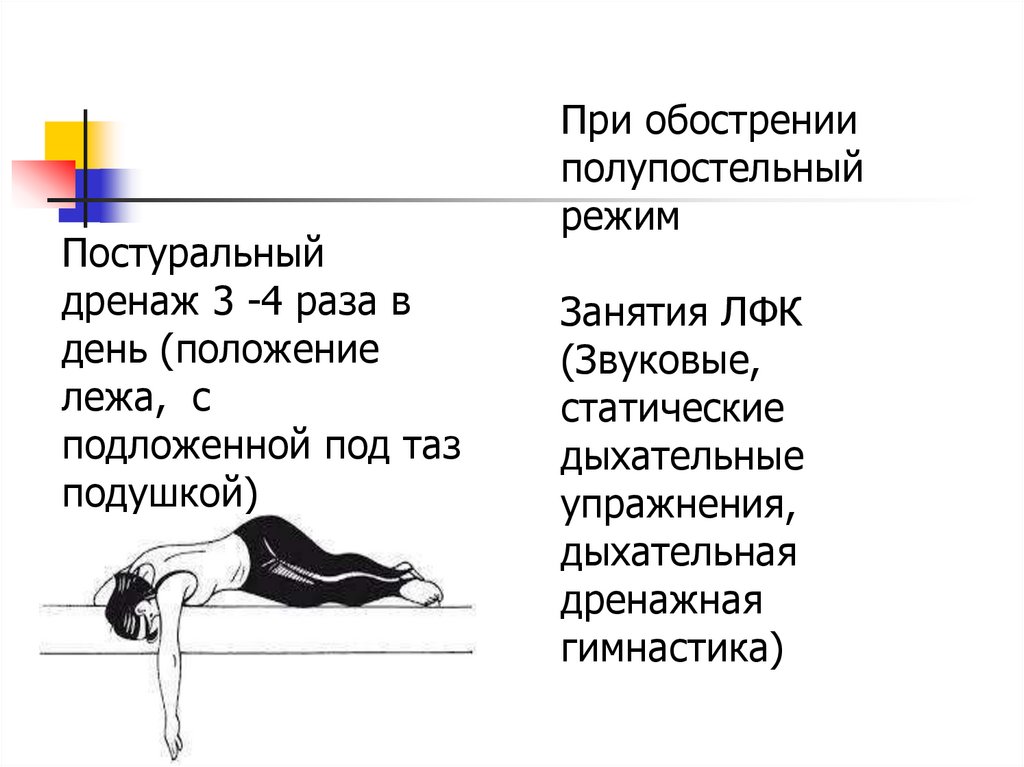
Постуральныйдренаж 3 -4 раза в
день (положение
лежа, с
подложенной под таз
подушкой)
При обострении
полупостельный
режим
Занятия ЛФК
(Звуковые,
статические
дыхательные
упражнения,
дыхательная
дренажная
гимнастика)
72.
Дренажные положения72
73.
Схема лечения в зависимости от стадии ХОБЛВсе стадии:
Исключение факторов риска
Ежегодная вакцинация противогриппозной вакциной
Ингаляции при необходимости одного из: атровент 40 мкг, беродуал
– 2 дозы, беротек – 200-400 мкг, сальбутамол 200-400 мкг
Стадии II, III и IV
Регулярные ингаляции (атровент 40 мкг 4 раза в сутки или спирива
18 мкг 1 раз в сутки ± серевент 50 мкг 2 раза в сутки или
формотерол 12 мкг 2 раза в сутки) ± внутрь теофиллин 0,2- 0,3 г 2
раза в сутки или
беродуал 2 дозы 4 раза в сутки или
серевент 50 мкг 2 раза в сутки или формотерол 12 мкг 2 раза в сутки
± теофиллин 0,2-0,3 г 2 раза в сутки
Реабилитационные мероприятия
73
74.
Схема лечения в зависимости от стадии ХОБЛСтадии III и IV
Регулярные ингаляции (беклометазон 1000-1500 мкг/сут
или будесонид 800-1600 мкг/сут или флутиказон 500-1000
мкг/сут
Или серетид 50/250 мкг (1-2 дозы 2 раза в сутки) (или
симбикорт 4,5/160 мкг (2-4 дозы 2 раза в сутки) при
ежегодных или более частных обострениях за последние 3
года и положительном функциональном ответе
(эффективность оценивается через 6-12 нед по
бронходилатационному тесту)
Реабилитационные мероприятия
74
75.
Муколитики (мукокинетики,мукорегуляторы)
Рекомендуют больным ХОБЛ, имеющим кашель и
вязкую мокроту
Амброксол – 150 мг/сут 12 мес – уменьшает частоту
обострений у части больных ХОБЛ средней тяжести
течения, имеющих выраженные клинические симптомы,
увеличивает проникновение а/б в трахеобронхиальный
секрет
Флуимуцил – 600-1200 мг/сут 3-6 мес – снижает
гиперинфляцию легких и частоту обострений ХОБЛ у
больных, не получающих ИГКС.
Антиоксидантная активность
75
76.
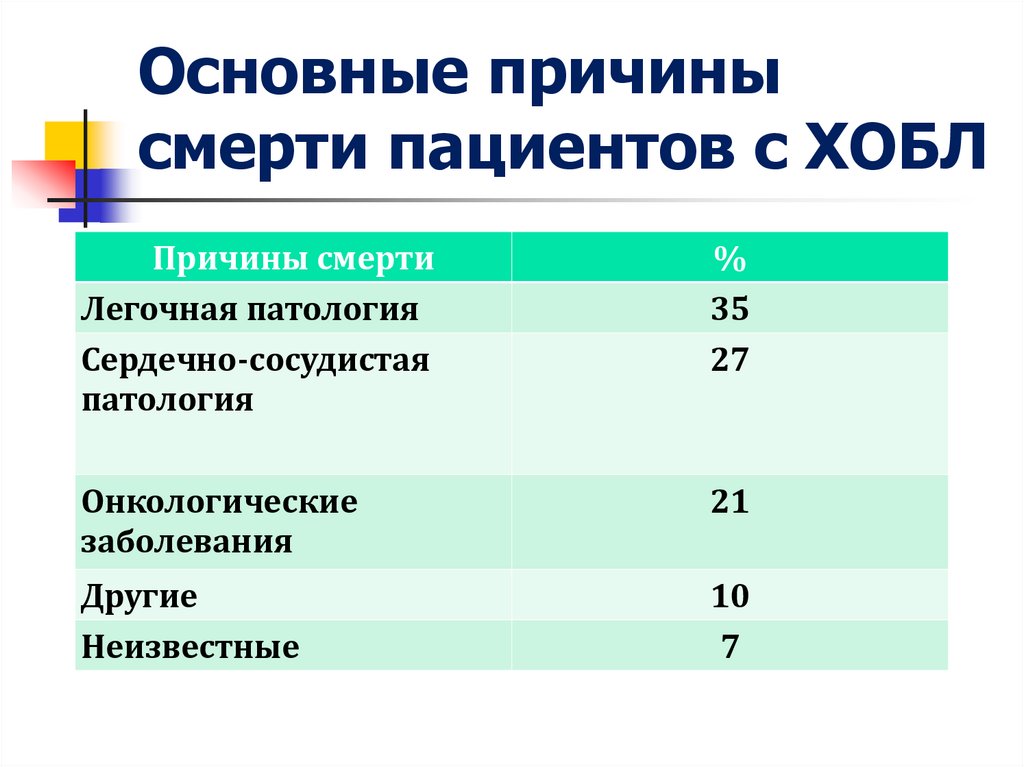
Основные причинысмерти пациентов с ХОБЛ
Причины смерти
Легочная патология
Сердечно-сосудистая
патология
%
35
27
Онкологические
заболевания
21
Другие
Неизвестные
10
7
77.
Реабилитация – мультидисциплинарная программа индивидуальнойпомощи больным ХОБЛ, которая предназначена для улучшения их
физической, социальной адаптации и автономии.
Компоненты реабилитации:
1. Физические тренировки (ходьба, увеличивать выносливость и силу,
велоэргометр, подъем гантелей 0,2-1,4 кг) – 6 мин шаговый тест. 8
недель, 10-45 мин, 1-5 раз в неделю.
2. Обучение больных (энергосберегающие технологии – как правильно
дышать, кашлять, мыться).
3. Психотерапия.
4. Рациональное питание (снижение массы тела более 10% в течение 6
мес или более 5% в течение последнего мес и особенно потеря
мышечной массы у больных ХОБЛ ассоциированы с высокой
летальностью): высококалорийная диета с повышенным содержанием
белка и дозированные физические нагрузки, обладающие
анаболическим действием.
Группы больных 6-8 чел с участием специалистов разного профиля в
течение 6-8 недель, 3 р/неделю
77

















































 Медицина
Медицина