Похожие презентации:
Биомеханика и кинезиология верхнего перекрестного синдрома
1. Федеральное государственное бюджетное образовательное учреждение высшего образования “Новосибирский государственный медицинский
университет”Министерства здравоохранения Российской Федерации
(ФГБОУ ВО НГМУ Минздрава России)
Кафедра факультетской терапии им. проф. Г.Д. Залесского (лечебный фак.)
Биомеханика и кинезиология верхнего перекрестного синдрома
Выполнил: студент 4 курса 2
группы лечебного факультета
Анисимов Андрей Максимович
Проверила: доцент, к.м.н.
Гантимурова Ольга Геннадьевна
Новосибирск, 2024 г.
2. Список литературы
1) Анатомия человека: учебное пособие / М.Г. Привес, Н.К. Лысенков, В.И. Бушкович. — СПб:Издательский дом СПбМАПО, 2006. — 720 с.
2) Основы построения тренировочного процесса у клиентов с верхним перекрестным синдромом:
материалы Междисциплинарной научно-практической конференции «Боль в руке и шее: актуальные
вопросы и решения» / Бегидова Т. П., Васильев В. А. — Ярославль : Сетевое издание «Вестник
доказательной медицины», 2021. — 17 с. URL: https://um.center/journal/vdm/issue/download/2/2 (дата
обращения: 04.10.2024).
3) PhysioSapiens : сайт. – URL: https://kinesiopro.ru/blog/verhnij-perekrestnyj-sindrom/ (дата обращения:
05.10.2024)
4) КОРРЕКЦИЯ НАРУШЕНИЙ ОСАНКИ С ПОМОЩЬЮ ФИЗИЧЕСКИХ УПРАЖНЕНИЙ ПРИ
ВЕРХНЕМ ПЕРЕКРЕСТНОМ СИНДРОМЕ // Сетевой электронный научно-образовательный журнал
«Современные вопросы биомедицины» («Modern Issues of Biomedicine») : сайт. – URL:
https://svbskfmba.ru/arkhiv-nomerov/2024-3/melnikov2024 (дата обращения: 05.10.2024)
5) Бонев, Л. Руководство по кинезитерапии / Л. Бонев. – София : Медицина и физкультура, 1978. – 358 с.
6) Статья "Биомеханика позвоночника" Ф.А Субботин (2023 год). Сайт. – URL: https://fsschool.ru/blog/1021719 (дата обращения: 11.10.2024)
7) Васюта, А.С. Верхний перекрестный синдром / А.С. Васюта // Physiotherapist : электронный журнал.
– URL: https://physiotherapist.ru/upper-crossed-syndrome/ (дата обращения: 11.10.2024).
3. Список литературы, продолжение
8. Попелянский, А.Я. Клиническая пропедевтика мануальной медицины / А.Я. Попелянский. – Москва :МЕДпресс-информ, 2003. – 135 с.
9. MANAGEMENT OF UPPER CROSS SYNDROME THROUGH THE USE OF ACTIVE RELEASE
TECHNIQUE AND PRESCRIBED EXERCISES / D. Thacker, J. Jameson, J. Baker, J. Divine // Logan
College of Chiropractic : электронный журнал. – URL: https://www.logan.edu/mm/files/LRC/SeniorResearch/2011-Apr-03.pdf. – Дата публикации: 03.04.2011.
10. Morris, C.E. The Torsional Upper Crossed Syndrome: A multi-planar update to Janda's model, with a case
series introduction of the mid-pectoral fascial lesion as an associated etiological factor / C.E. Morris, D.
Bonnefin, C. Darville // ScienceDirect : электронный журнал. – URL:
https://www.sciencedirect.com/science/article/abs/pii/S1360859215002181. – Дата публикации:
29.08.2015.
11. Sepehri, S. The effect of various therapeutic exercises on forward head posture, rounded shoulder, and
hyperkyphosis among people with upper crossed syndrome: a systematic review and meta-analysis / S.
Sepehri, R. Sheikhhoseini, H. Piri // Springer Nature : электронный журнал. – URL:
https://link.springer.com/article/10.1186/s12891-024-07224-4. – Дата публикации: 01.02.2024.
4. Введение в кинезиологию
Кинезиология (др.-греч. κίνησις «движение» + λόγος «знание») — наука о движении человека, научная ипрактическая дисциплина, изучающая мышечное движение во всех его проявлениях. Традиционно в
Советском Союзе, а затем в России она имела название «биомеханика» и до сих пор изучается в
спортивных учебных заведениях. В этом значении кинезиологию преподают на спортивных факультетах
и кафедрах по всему миру. На Западе биомеханика считается основной частью кинезиологии, в которой
рассматриваются не только механические, но также физиологические и психологические основы
движения живых существ.
Осанка – это типичное положение и анатомическое взаимоотношение сегментов тела конкретного
человека, в котором он находится непринужденно в состоянии покоя, пребывая в вертикальном
положении. Правильная осанка относится к состоянию скелетно-мышечного баланса, который вызывает
минимальное воздействие на структуры тела. Осанку характеризуют такие признаки, как:
• положение головы и шеи;
• симметрия структур, образующих пояс верхних конечностей (ключицы, лопатки и мышечные группы
их окружающие);
• особенности и выраженность изгибов позвоночного столба, что определяет форму и положение
спины;
• анатомические особенности грудной клетки и формы живота;
• положение таза и нижних конечностей.
5.
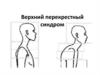
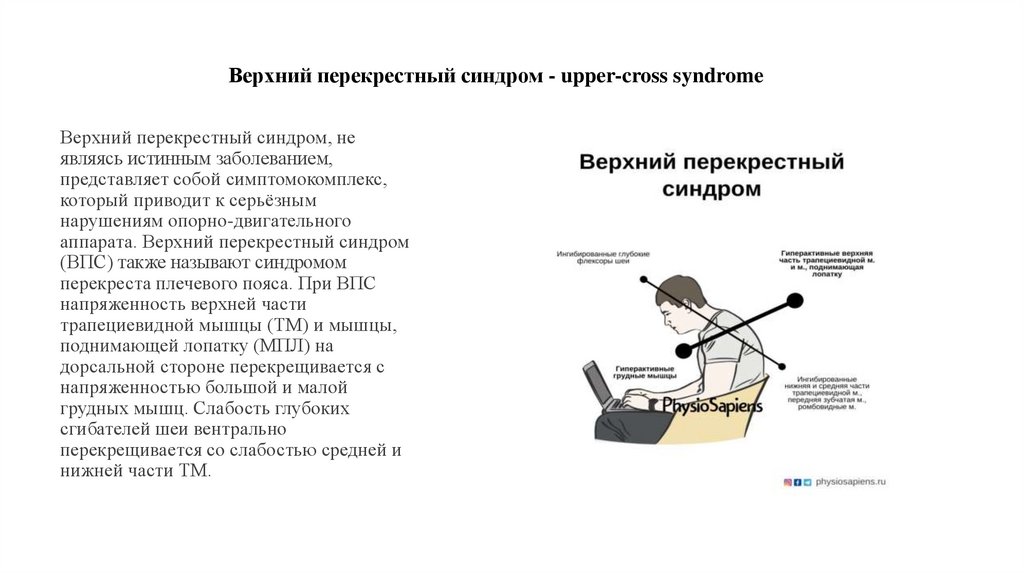
6. Верхний перекрестный синдром - upper-cross syndrome
Верхний перекрестный синдром, неявляясь истинным заболеванием,
представляет собой симптомокомплекс,
который приводит к серьёзным
нарушениям опорно-двигательного
аппарата. Верхний перекрестный синдром
(ВПС) также называют синдромом
перекреста плечевого пояса. При ВПС
напряженность верхней части
трапециевидной мышцы (ТМ) и мышцы,
поднимающей лопатку (МПЛ) на
дорсальной стороне перекрещивается с
напряженностью большой и малой
грудных мышц. Слабость глубоких
сгибателей шеи вентрально
перекрещивается со слабостью средней и
нижней части ТМ.
7. Ослабленные мышцы
• Нижняя и средняя части ТМ. Мышца начинается от остистых отростков всех грудных позвонков,от lig. nuchae и от linea nuchae superior затылочной кости. Верхние волокна мышцы спускаются и
прикрепляются к акромиальному концу ключицы, средние идут горизонтально к acromion, а нижние
поднимаются вверх и латерально к spina scapulae.
• Ромбовидная мышца. Начинается от остистых отростков двух нижних шейных и четырех верхних
грудных позвонков и прикрепляется к медиальному краю лопатки книзу от spina scapulae
• Передняя зубчатая мышца. Снижение активности передней зубчатой мышцы будет сопровождаться
снижением контроля над лопаткой в статике и динамике (Cricchio, 2011). Мышца начинается обычно
9 зубцами от девяти верхних ребер и прикрепляется к медиальному краю лопатки.
• Глубокие сгибатели шеи: Мm. scaleni anterior, medius, posterior - от поперечных отростков шейных
позвонков к 1 и 2 ребру. Mm. longi colli - лежит на передней поверхности всех шейных позвонков et
capitis - от поперечных отростков к затылочной кости, mm. recti capitis ant. et lat. - от атланта к
затылочной кости.
8. Напряженные мышцы
• Верхняя часть трапециевидной мышцы. Увеличение активности этой мышцы приводит к переднемунаклону и поднятию лопатки, в результате уменьшается субакромиальное пространство, что
увеличивает вероятность возникновения патологии плеча (Cricchio, 2011).
• Грудные мышцы. Напряженность большой грудной мышцы связано с увеличением «передней» силы,
воздействующей на плече-лопаточный сустав с последующим снижением его стабильности (Labriola,
2005). Начинается от медиальной половины ключицы (pars clavicularis), от передней поверхности
грудины и хрящей II—VII ребер (pars stemocostalis) и, наконец, от передней стенки влагалища прямой
мышцы живота (pars abdominalis); прикрепляется к crista tuberculi majoris плечевой кости.
Напряженная малая грудная мышца ограничивает вращение лопатки вверх, наружную ротацию и ее
задний наклон, тем самым уменьшая субакромиальное пространство (Borstad, 2005). Она начинается
четырьмя зубцами от II до V ребра и прикрепляется к processus coracoideus лопатки.
• Мышца, поднимающая лопатку. Укорочение этой мышцы может повлиять на координацию других
мышц и увеличить сдвигающую силу и компрессионную нагрузку в шейном отделе позвоночника
(Jeong, 2017). Начинается от поперечных отростков четырех верхних шейных позвонков, идет вниз и
латерально и прикрепляется к верхнему углу лопатки.
9. Мышечный дисбаланс
В.Янда (V Janda) (2013) описывает мышечный дисбаланс как состояние, при котором одни мышцы блокируются и ослабевают, адругие становятся короткими и жесткими. Такой дисбаланс способен привести к изменениям в тканях, что может вызвать появление
неправильных моделей движений у человека. Подобные состояния могут, в конечном итоге, вызвать такие побочные эффекты, как боль
и воспаление. В. Янда в значительной степени связывает эти предсказуемые закономерности с нахождением в неподвижном состоянии
и выполнением повторяющихся задач.
Мышечный дисбаланс может возникнуть в результате адаптации или дисфункции. Такой мышечный дисбаланс может быть как
функциональным, так и патологическим:
Функциональный дисбаланс мышц возникает в ответ на адаптацию к сложным моделям движений, включая дисбаланс силы или
гибкости антагонистических групп мышц. Структурный подход фокусируется на фактическом повреждении костно-мышечных
структур, таком как тендинит вращающей манжеты или травма связок. Функциональный подход исследует факторы,
способствующие структурным повреждениям. Такой подход наиболее полезен для физиотерапевтического лечения хронических
«дисфункций», таких как постоянная боль в суставах и тендиниты.
Когда мышечный дисбаланс нарушает функцию, он считается патологическим. Патологический мышечный дисбаланс обычно
связан с дисфункцией и болью, хотя его причиной не обязательно является начальное травматическое событие. Патологический
дисбаланс также может быть коварным; у многих людей мышечный дисбаланс возникает без боли. Однако в конечном итоге
патологический мышечный дисбаланс приводит к дисфункции суставов и изменению моделей движений, что, в свою очередь,
вызывает боль. Обратите внимание, что этот континуум мышечного дисбаланса может прогрессировать в любом направлении:
мышечный дисбаланс может привести к изменению моделей движений и наоборот. Некоторые травмы вызывают мышечный
дисбаланс, а другие могут быть результатом мышечного дисбаланса. Иногда патологический дисбаланс является функциональной
компенсацией травмы. Например, несбалансированные биомеханические нагрузки на суставы, возникающие в результате
мышечного дисбаланса, могут привести к повреждению суставов, создавая порочный круг боли и воспаления. Затем структурное
воспаление действует на нервно-мышечную систему сустава, вызывая дальнейшую дисфункцию. В конце концов, тело адаптирует
моторную программу движения, чтобы компенсировать дисфункцию. Функциональной причиной проблемы является мышечный
дисбаланс, а симптомами - боль и воспаление в результате структурного повреждения. Следовательно, повреждение может быть
как структурным, так и функциональным, но для точной диагностики и лечения врач должен решить, какое повреждение является
действительной причиной дисфункции.
10. Причины развития ВПС
Три клинические составляющие ВПС: смещение головы кпереди (FHP), округлость плеч (FSP) и груднойгиперкифоз имеют взаимосвязь в развитии, так, например, смещение головы кпереди связано с грудным
кифозом. Кроме того, сообщалось о взаимосвязи между смещенным кпереди положением головы и
круглыми плечами, а также между круглыми плечами и кифозом. Однако невозможно определить, что из
них является причиной, а что - следствием.
1) Причины FHP: данная поза также может быть связана с работой на компьютере, ношением рюкзака и
тяжестей на спине, а также с дыханием через рот и чрезмерным напряжением плеч.
2) Причины FSP: это нарушение осанки связано с повторяющимися действиями руками над головой
(игра в баскетбол и волейбол, работа маляра и т.д.), ношением рюкзака, курением, дыханием через
рот, использованием компьютера и ноутбука, а также продолжительными учебными занятиями.
3) Причины грудного гиперкифоза: у детей и подростков может развиться из-за неправильной осанки,
врожденных аномалий, болезни Шейермана-Мау. У взрослых причинами искривления выступают:
инфекции позвоночника, болезнь Бехтерева, остеопороз, дегенеративный артрит и т.д.
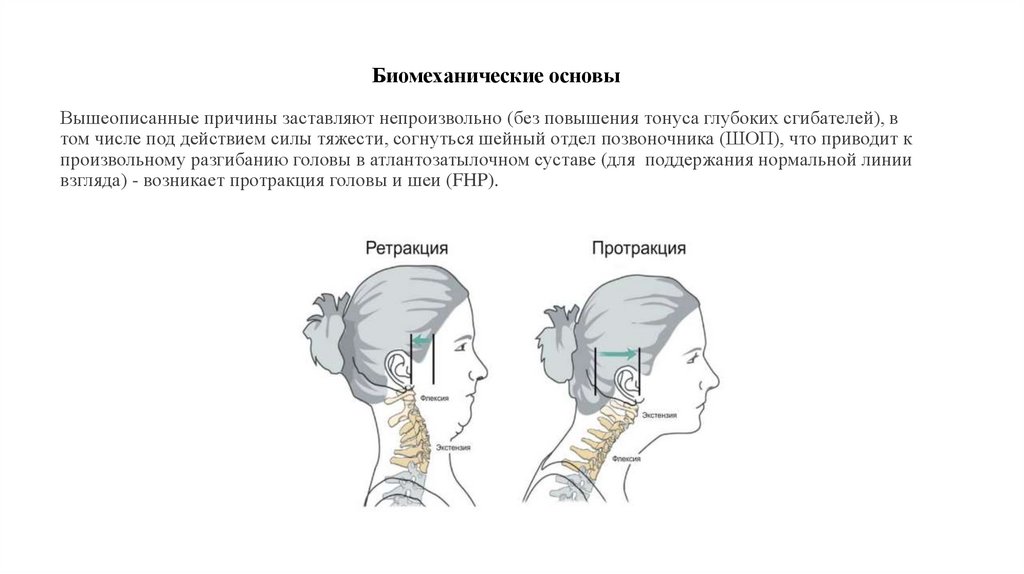
11. Биомеханические основы
Вышеописанные причины заставляют непроизвольно (без повышения тонуса глубоких сгибателей), втом числе под действием силы тяжести, согнуться шейный отдел позвоночника (ШОП), что приводит к
произвольному разгибанию головы в атлантозатылочном суставе (для поддержания нормальной линии
взгляда) - возникает протракция головы и шеи (FHP).
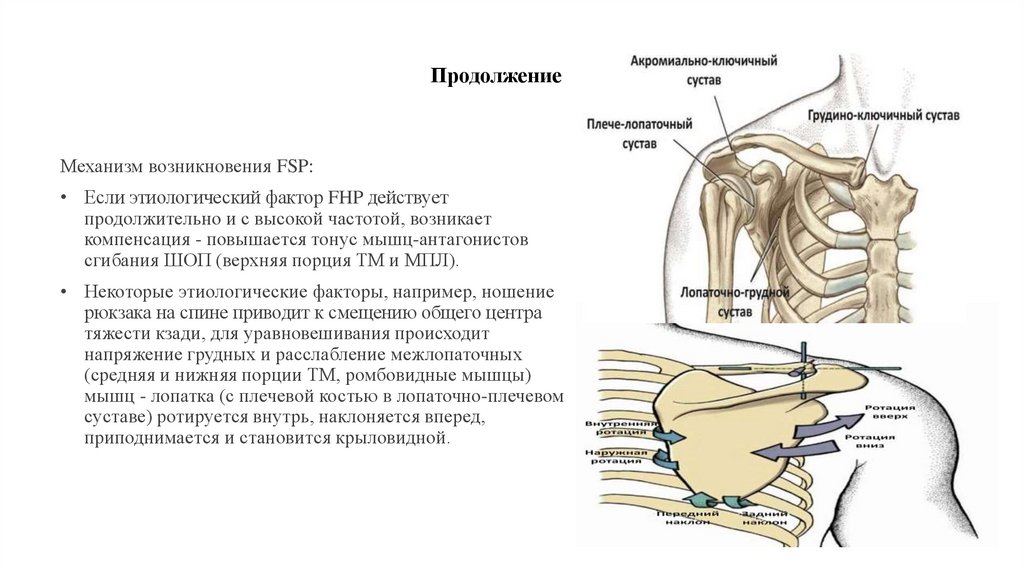
12. Продолжение
Механизм возникновения FSP:• Если этиологический фактор FHP действует
продолжительно и с высокой частотой, возникает
компенсация - повышается тонус мышц-антагонистов
сгибания ШОП (верхняя порция ТМ и МПЛ).
• Некоторые этиологические факторы, например, ношение
рюкзака на спине приводит к смещению общего центра
тяжести кзади, для уравновешивания происходит
напряжение грудных и расслабление межлопаточных
(средняя и нижняя порции ТМ, ромбовидные мышцы)
мышц - лопатка (с плечевой костью в лопаточно-плечевом
суставе) ротируется внутрь, наклоняется вперед,
приподнимается и становится крыловидной.
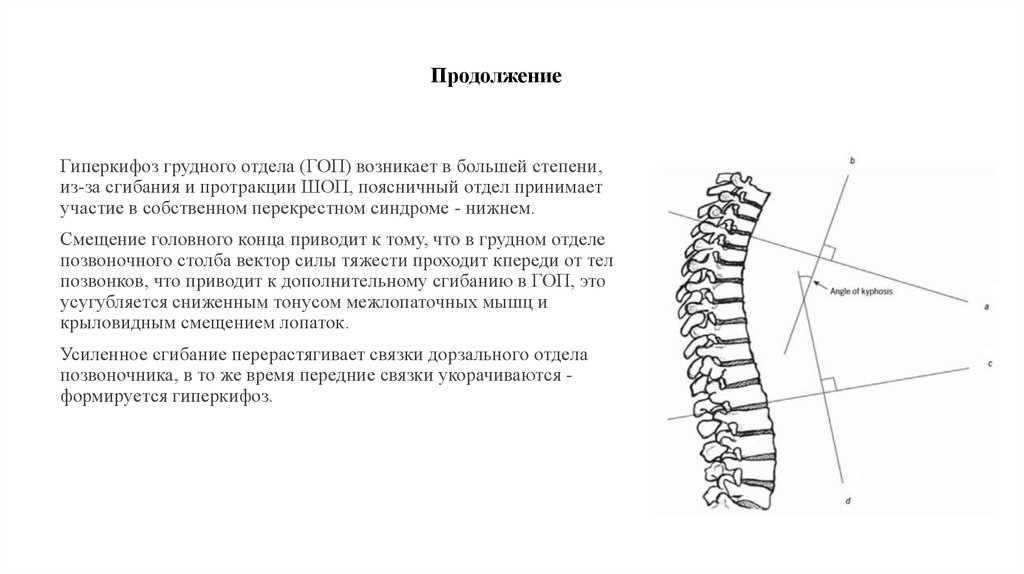
13. Продолжение
Гиперкифоз грудного отдела (ГОП) возникает в большей степени,из-за сгибания и протракции ШОП, поясничный отдел принимает
участие в собственном перекрестном синдроме - нижнем.
Смещение головного конца приводит к тому, что в грудном отделе
позвоночного столба вектор силы тяжести проходит кпереди от тел
позвонков, что приводит к дополнительному сгибанию в ГОП, это
усугубляется сниженным тонусом межлопаточных мышц и
крыловидным смещением лопаток.
Усиленное сгибание перерастягивает связки дорзального отдела
позвоночника, в то же время передние связки укорачиваются формируется гиперкифоз.
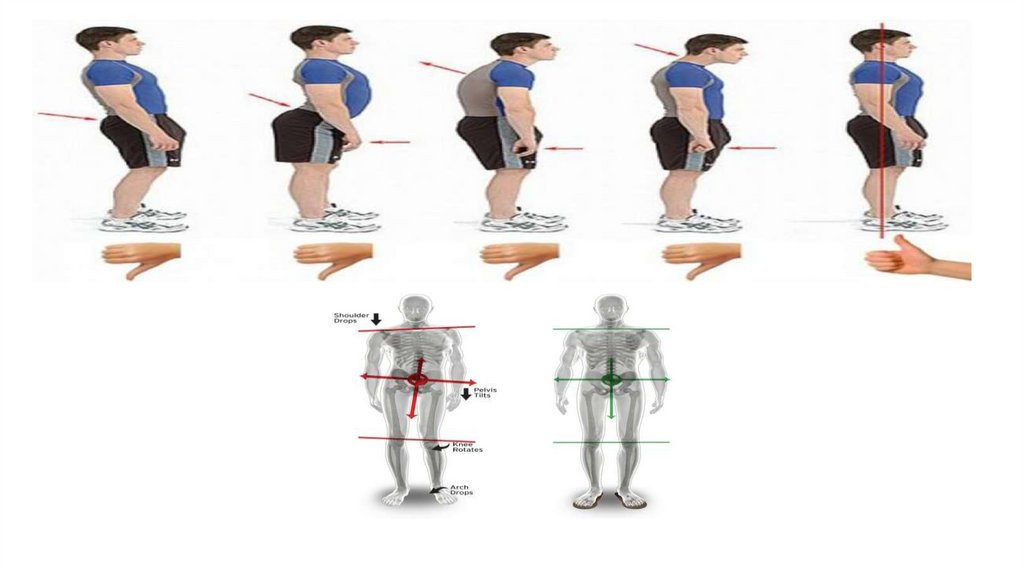
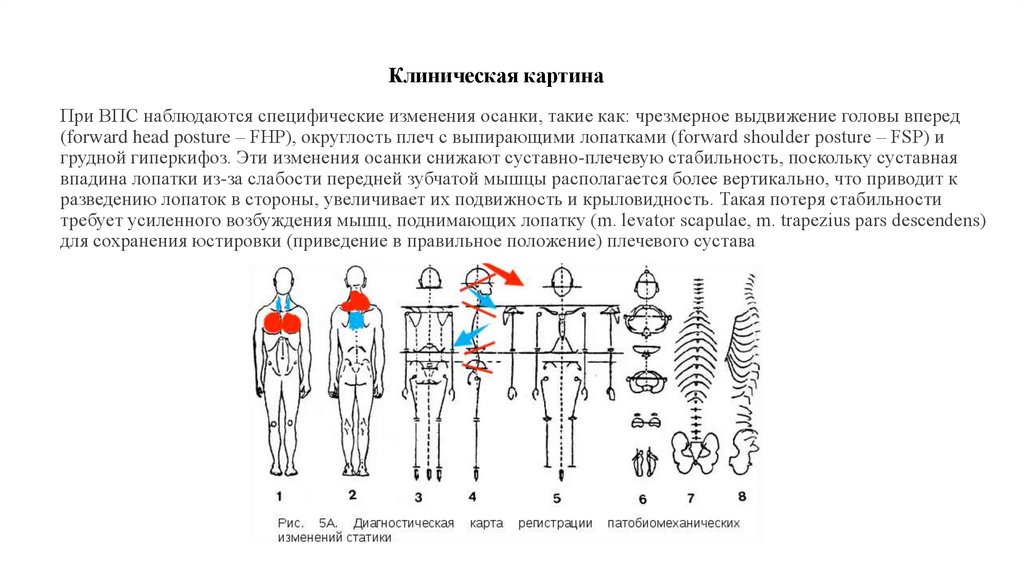
14. Клиническая картина
При ВПС наблюдаются специфические изменения осанки, такие как: чрезмерное выдвижение головы вперед(forward head posture – FHP), округлость плеч с выпирающими лопатками (forward shoulder posture – FSP) и
грудной гиперкифоз. Эти изменения осанки снижают суставно-плечевую стабильность, поскольку суставная
впадина лопатки из-за слабости передней зубчатой мышцы располагается более вертикально, что приводит к
разведению лопаток в стороны, увеличивает их подвижность и крыловидность. Такая потеря стабильности
требует усиленного возбуждения мышц, поднимающих лопатку (m. levator scapulae, m. trapezius pars descendens)
для сохранения юстировки (приведение в правильное положение) плечевого сустава
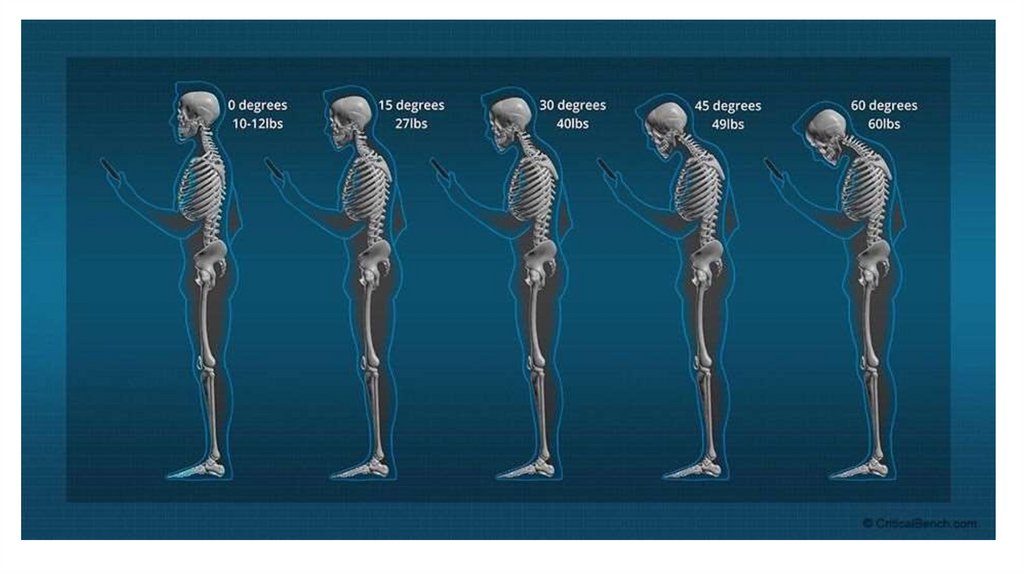
15. Forward head posture (FHP)
Исследования показали, что распространенность FHP составляет 52-68% у подростков и 11,4-67% у молодыхлюдей. При работе с мобильными электронными устройствами 91% пользователей сгибают шею, чтобы
посмотреть на гаджет вниз, а не поднимать его до уровня глаз. Она характеризуется переразгибанием
верхнешейного отдела позвоночника при одновременном сгибании его нижнешейного отдела, в результате чего
смещается центр тяжести вперед, вызывая нестабильность не только шейного отдела позвоночника, но и всего
опорно-двигательного аппарата, включая верхнюю часть туловища, а также вызывает хроническую боль в шее.
Переразгибание верхнешейного отдела позвоночника является типичным компенсаторным механизмом
поддержания горизонтальности взгляда у пациента. При этом задняя ротация черепа может способствовать
переразгибанию и сжатию в субокципитальной области.
В затылочной и височной областях головы триггерные точки в подзатылочных мышцах (mm. rectus capitis
posterior minor et major, mm. obliquus capitis superior et inferior) могут вызывать отраженную боль, которая
воспринимается как головная. Считается, что она передается через спинной мозг и каудальное ядро
тройничного нерва ствола головного мозга. Чрезмерное выдвижение головы вперед (FHP) может вызывать
накопление ноцицептивных веществ в мышцах, усиление компрессии фасеточных суставов и тел позвонков
шейного отдела, растяжение передней мускулатуры шеи и укорочение задней. Повышенная компрессия
фасеточных суставов способна вызвать дегенеративные изменения, приводящие к спондилезу. Большой и
малый затылочные нервы могут быть сдавлены из-за сужения межпозвоночного пространства, что приводит к
невралгии тройничного нерва.
16.
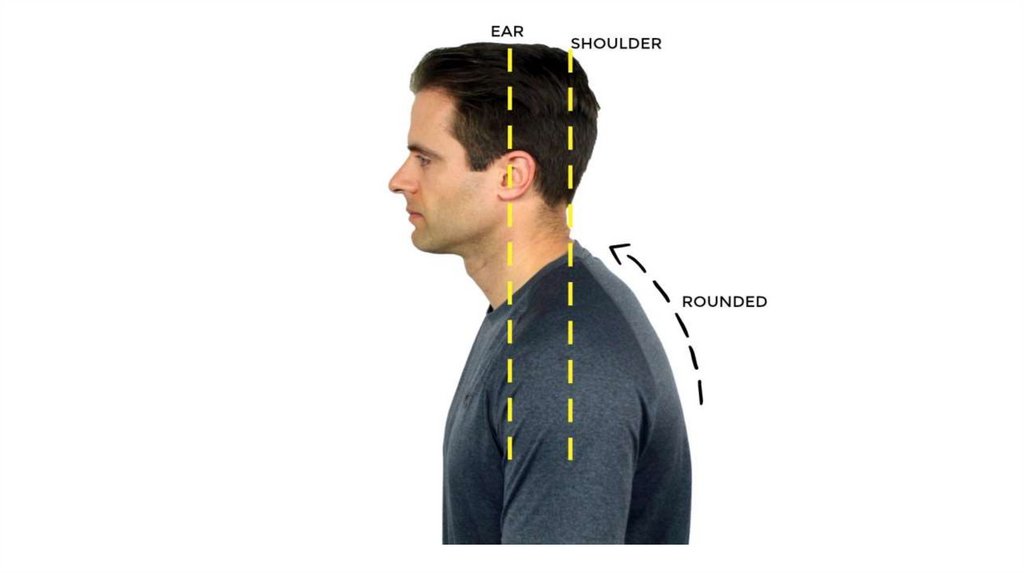
17. Forward shoulder posture (FSP)
При ВПС наблюдается и другой вариант изменения осанки в виде округлости плеч свыпирающими лопатками, известный как forward shoulder posture (FSP). Он характеризуется
вытянутой, ротированной внутрь, наклоненной вперед, приподнятой и отведенной
крыловидной лопаткой. Такое неправильное положение плеч приводит к увеличению
крутящего момента под действием гравитационных сил, который компенсируется
внутренними силами, создаваемыми мышцами и другими мягкими тканями вокруг плеча.
Данное нарушение осанки встречается у 73% здоровых лиц в возрасте 20-35 лет. При этом
мышечный дисбаланс проявляется в виде укорочения мышц передней части плеча (mm.
pectoralis major et minor, m. serratus anterior, m. trapezius pars descendens), а также удлинения
мышц его задней части (m. trapezius pars transversus et ascendens, mm. rhomboideus major et
minor)
18.
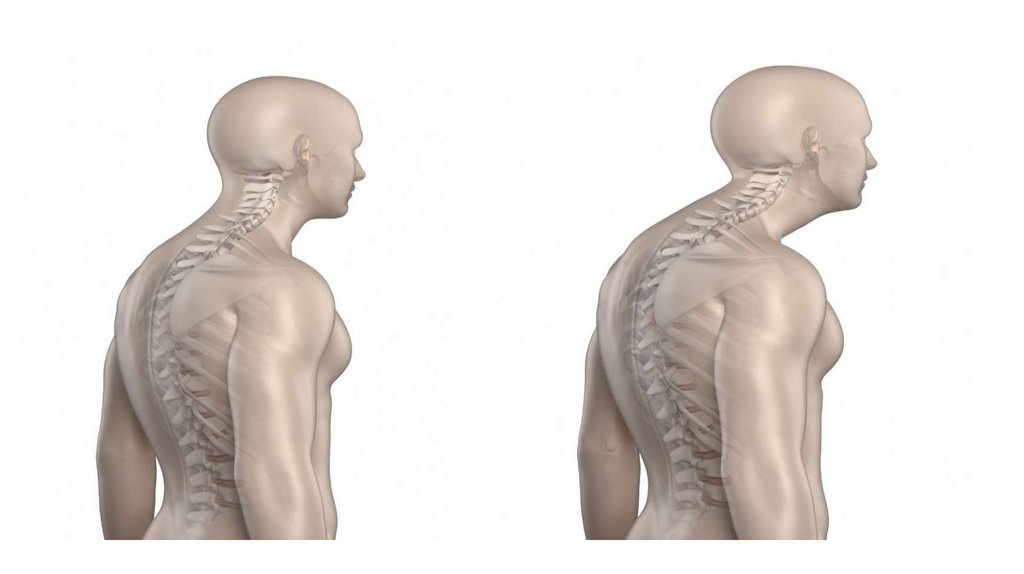
19. Грудной гиперкифоз
Другое специфическое изменение осанки при ВПС – гиперкифоз («круглая спина») диагностируется приискривлении грудного отдела позвоночника, превышающем более 40 градусов. Он увеличивает силу
тяжести на позвоночник, усиливая механическую нагрузку на его структуры и мягкие ткани. Гиперкифоз
не ограничивается пожилыми людьми. У лиц в возрасте 20-50 лет он встречается в 38% случаев, но
частота патологии возрастает с возрастом.
При увеличении кифоза в грудном отделе позвоночника передняя продольная связка и верхние мышцы
живота укорачиваются, а передняя поверхность тел позвонков сжимается, что приводит к увеличению
внутридискового давления. При этом растягиваются мышцы-разгибатели и задние связки дорсального
отдела позвоночника вместе с капсулами фасеточных суставов и задними волокнами фиброзного кольца.
Это состояние может вызвать боль, расширение грудной клетки, нарушение равновесия и
спровоцировать падение у пожилых лиц. С возрастом соединительная ткань постепенно теряет свою
эластичность и становится неэффективной в противодействии крутящему моменту, создаваемому силой
тяжести.
20.
21. Патогенез и биомеханика ВПС, учитывающие первоначальный компонент
Нам известно что у ВПС есть три компонента: FSP, FHP и гиперкифоз, также нам известно, что любой изэтих трех составляющих может стать первоначальным пусковым фактором для развития ВПС. Далее
детально рассмотрим патогенез и биомеханику каждого из этих компонентов в тех случаях когда:
1. Пусковой фактор - выдвижение головы вперед (FHP)
2. Пусковой фактор - выдвижение плеч вперед (FSP)
3. Пусковой фактор - гиперкифоз
22. Пусковой фактор - forward shoulder posture
1. Развитие FSPПатогенез:
Биомеханика:
Долгое сидение с согнутыми плечами: Это состояние
часто возникает у людей, занимающихся сидячей
работой за компьютером, особенно если монитор
находится слишком низко. Плечи выдвигаются вперед,
усугубляя укорочение грудных мышц и повышая тонус
передних мм. плеча.
Изменение положения лопаток: Плечи
выдвигаются вперед, и лопатки становятся
более пронированными. Это может
ограничивать подвижность плечевых суставов.
Увеличение активности грудных мышц: Грудные мышцы
(особенно большая грудная) становятся
доминирующими и укороченными, в то время как
антигравитационные мышцы (например, нижняя часть
трапециевидной мышцы и ромбовидные мышцы)
становятся ослабленными и менее активными.
Повышение нагрузки на шейный и грудной
отделы: Последствиями являются изменения в
биомеханике позвоночника, где выделяется
гиперкифоз, чтобы компенсировать смещение
вперед.
Нарушение нейромышечной координации: Слабость
стабилизирующих мышц ведет к нарушению работы
других мышечных групп, что способствует укорочению
мыш. групп впереди и ослаблению сзади.
Изменение нагрузки на диски: Осуществляется
перераспределение нагрузки, что может
приводить к дополнительным дискомфортным
ощущениям в области шеи и спины
23. Продолжение
2. Развитие FHPПатогенез:
Биомеханика:
Увеличение угла между осью шеи и плеч: Со
смещением головы вперед возникают
дополнительные нагрузки на шейные диски и
суставы.
Увеличение нагрузки на верхние шейные
сегменты: может привести к ухудшению
подвижности шеи и возникновению головных
болей.
Адаптация шейного отдела к переднему
положению: При длительном FSP шейные мышцы
(включая глубокие сгибатели шеи) становятся
ослабленными, что не позволяет голове оставаться
в правильном положении.
Укорочение мышц затылка: Под действием
хронического напряжения происходит укорочение
таких мышц как грудинно-ключично-сосцевидных
мышц и задних мышц шеи, что приводит к
дальнейшему смещению головы вперед.
Мышечно-скелетные адаптации: Для поддержания
головы в новой позиции, другие структуры шеи
приспосабливаются к измененному положению,
что может привести к сколиозу или другим
патологиям
24. Продолжение
3. Развитие гиперкифозаПатогенез:
Биомеханика:
Кумулятивный эффект FSP и FHP: Постепенное
укорочение грудных мышц и ослабление мышц
спины в результате предыдущих состояний
может вызывать чрезмерный изгиб в грудном
отделе.
Изменение угла наклона позвоночника:
Развивается чрезмерный кифоз, что может
приводить к дополнительным нагрузкам на
поясничный и шейный отделы.
Адаптивные изменения мышц: Мышцы,
поддерживающие нормальную осанку в грудном
отделе позвоночника, становятся недостаточно
активными, что увеличивает выраженность
кифоза.
Деформация и перегрузка дисков:
Поддерживающие структуры начинают
испытывать повышенное давление, что может
приводить к выдвижению межпозвоночных
дисков и развитию грыж.
Снижение стабильности: Слабые мышцы,
отвечающие за поддержку осанки, не могут
противостоять привычному вытягиванию плеч и
головы, что приводит к состоянию гиперкифоза.
Угнетение других структур: Грудная клетка
ограничивается в подвижности, что отражается
на функции дыхательных мышц.
25. Пусковой фактор - forward head posture
1. Развитие FHPПатогенез:
Биомеханика:
Увеличение нагрузки на шейный отдел: Из-за
смещения головы вперед увеличивается нагрузка
на шейные позвонки и мышцы, что может
вызывать боли и дискомфорт.
Изменение механики движения: Патология шеи
может привести к ухудшению подвижности и
координации движений головы и шеи, что влияет
на весь опорно-двигательный аппарат.
Персистирующая неправильная осанка: При
привычке держать голову в выдвинутом вперед
положении (например, во время работы за
компьютером или при использовании мобильных
устройств) увеличивается напряжение в передних
мышцах шеи (грудинно-ключично-сосцевидная
мышца и другие), а также в мышцах затылка.
Ослабление глубоких шейных сгибателей: Долгое
время в состоянии FHP приводит к снижению
активности и силы глубоких шейных мышц, что, в
свою очередь, ухудшает их способность
поддерживать голову в правильном положении.
Нарушение нейромышечной координации:
Слабость мышц приводят к тому, что тело
начинает компенсировать недостаточную
поддержку другими мышечными группами, что
может привести к перекрестным паттернам
напряжения.
26. Продолжение
2. Развитие FSPПатогенез:
Биомеханика:
Связь между FHP и FSP: Поскольку голова
смещена вперед, плечи начинают автоматически
выдвигаться вперед, что происходит как
компенсация. Это связано с тем, что плечевой
пояс пытается сохранить равновесие
относительно смещенной головы.
Изменение положения лопаток и плеч: В результате
FSP лопатки начинают пронироваться, выводя плечи
вперед и создавая дополнительное искривление в
грудном отделе позвоночника.
Укорочение грудных мышц: Увеличение
активности передних плечевых и грудных мышц
(включая большую грудную мышцу) становится
результатом этого смещения, что приводит к их
усиленному напряжению.
Нагрузка на плечевые суставы: Плечи вынуждены
нести дополнительную нагрузку, что может привести к
болевым ощущениям и ограничению подвижности
плечевых суставов.
Слабость антигравитационных мышц: При этом
ослабляются мышцы, ответственные за
поддержку нормального положения лопаток и
плеч (ромбовидные и нижние трапециевидные
мышцы), что усугубляет ситуацию.
27. Продолжение
3. Развитие гиперкифозаПатогенез:
Биомеханика:
Кумулятивный эффект FHP и FSP: С течением
времени состояние FHP и FSP может привести к
чрезмерному сгибанию грудного отдела
(гиперкифоз), искривление оси позвоночника
становится адаптивной реакцией на
предшествующие изменения.
Увеличение угла кифоза: Грудной отдел
становится слишком искривленным, что
приводит к увеличению нагрузки на поясничный
и шейный отделы позвоночника.
Мышечный дисбаланс: Укороченные грудные
мышцы и ослабленные задние структуры
(ромбовидные и трапециевидные мышцы)
способствуют прогрессированию кифотической
деформации.
Изменение механики дыхания: Гиперкифоз
ограничивает подвижность грудной клетки, что
может затруднить дыхание.
Дополнительные последствия: Увеличенное
давление на межпозвоночные диски и суставы
может привести к болезненным ощущениям и
ограничению подвижности в поясничном отделе.
Психосоматические элементы: В некоторых
случаях изменения в осанке могут быть реакцией
на стресс или эмоциональные факторы, что
также усугубляет гиперкифоз.
28. Пусковой фактор - гиперкифоз
1. Развитие гиперкифозаПатогенез:
Состояние позвоночного столба: Гиперкифоз
возникает из-за чрезмерного изгиба в грудном
отделе позвоночника. Это может быть вызвано
различными факторами, включая генетическую
предрасположенность, длительное сидение,
неправильную осанку, травмы или хронические
воспалительные заболевания (например,
анкилозирующий спондилит).
Укорочение мышц: Хроническое напряжение
передних мышц (грудных и живота) приводит к
укорочению этих мышечных групп, что делает
более трудным поддержание нормальной осанки.
Слабость задних мышц: В то время как передние
мышцы находятся в состоянии гипертонуса,
задние мышцы, такие как трапециевидные и
ромбовидные, становятся ослабленными и менее
активными, что нарушает баланс.
Биомеханика:
Изменение положения тела: При гиперкифозе
грудная клетка сгибается вперед, что приводит к
увеличенному углу наклона спины вперед и
смещению плеч вперед.
Нагрузка на шейный и поясничный отделы:
Увеличенная нагрузка на грудной отдел может
также вызвать компенсаторные изменения в
шейном и поясничном отделах, увеличивая риск
травм или дегенерации дисков и суставов.
29. Продолжение
2. Развитие FSPПатогенез:
Биомеханика:
Компенсация гиперкифоза: В результате
гиперкифоза плечевой пояс может выдвигаться
вперед, чтобы сбалансировать изменение центра
тяжести. Это происходит потому, что тело
пытается сохранить равновесие, учитывая новый
наклон вокруг грудного отдела.
Положение лопаток: Лопатки пронируются и
выдвигаются вперед, увеличивая нагрузку на
плечевые суставы и вызывая изменение механики
движений.
Укорочение и доминирование грудных мышц:
Плечи выдвигаются вперед, накапливая
напряжение в передних мышцах плеча и грудных
мышцах. Это приводит к укорочению этих мышц.
Нагрузка на спину: Смещение плеч вперед
увеличивает давление на верхние отделы
позвоночника и может вызывать боли и
дискомфорт.
Ослабление антигравитационных мышц:
Мышцы, отвечающие за стабилизацию лопаток
(ромбовидные и нижние трапециевидные),
становятся менее активными и не могут
поддерживать нормальную позицию лопаток.
30. Продолжение
3. Развитие FHPПатогенез:
Биомеханика:
Голова находится в невыгодном положении: Угол
между головой и шеей становится больше, что
приводит к давлению на шейные диски и суставы.
Увеличение нагрузки на шейный отдел: Это
состояние может повышать риск возникновения
болевых синдромов, головных болей и
ограничивать подвижность шеи.
Увеличение нагрузки на шею: Гиперкифоз и
связанные с ним изменения в плечах увеличивают
нагрузку на шейные мышцы. Когда голова
смещается вперед, это может привести к более
выраженному напряжению в передних мышцах
шеи (грудинно-ключично-сосцевидная мышца) и
укорочению задних мышц.
Ограничение подвижности: Слабость глубоких
шейных мышц не позволяет голове возвращаться
в нормальное положение, что приводит к
увеличению наклона вперед.
Нарушение нейромышечной координации: Такие
изменения могут нарушать координацию между
различными мышечными группами, что в свою
очередь ведет к постоянному усилению FHP.
31. Заключение по патогенезу и биомеханике
Верхний перекрестный синдром (UCS) представляет собой паттерн мышечного дисбаланса, который может возникатьв результате взаимодействия различных факторов, среди которых можно выделить выдвижение плеч вперед (FSP),
выдвижение головы вперед (FHP) и гиперкифоз. Каждый из этих компонентов может служить пусковым фактором для
развития UCS, создавая сложное взаимодействие, которое ухудшает общую функциональность опорно-двигательного
аппарата. Все три составляющих — FSP, FHP и гиперкифоз — не только могут возникать независимо как
первопричина, но и взаимодействуют между собой, создавая порочный круг, который усугубляет состояние пациента.
Если суммировать вышеописанное:
Развитие гиперкифоза может вызвать:
• Изменение осанки и нарушение
механики движений.
Укорочение передних грудных мышц и
ослабление антигравитационных мышц
спины.
Возникновение FSP и FHP как
компенсаторных реакций, стремящихся
сохранить равновесие и функцию.
FSP может стать пусковым фактором:
• Приводя к дальнейшему
укорочению грудных мышц и
снижению активности
стабилизирующих мышц.
FHP также может быть первопричиной:
• Которая в свою очередь требует
задействования других мышечных групп,
обстоятельствующих гиперкифоз и FSP.
Увеличивая нагрузку на шейный
отдел, что может привести к FHP
Увеличивая предрасположенность к болевым
синдромам и снижению подвижности шейного
отдела.
32. Диагностика
1)В клинической практике рекомендуется начинать оценку мышц с анализа позы в положении стоя(спереди, сзади, сбоку) и ходьбы. С помощью этого врач может получить общее представление о работе
мышц пациента и получает возможность всесторонне рассмотреть всю его двигательную систему, а не
ограничиваться локальным уровнем поражения (Liebenson, 2007).
2)Оценка гипермобильности (Page, 2010).
3)Тест на оценку паттерна движения при сгибании шейного отдела позвоночника.
4)Тест на оценку паттерна движения при отжиманиях.
5)Тест на оценку паттерна движения при отведении плеча.
6)Оценка мышечного баланса/дисбаланса (ММТ) (Page, 2010).
33. Оценка мышечного баланса по Пейдж
• Верхняя часть ТМ проверяется в положении пациента лежа на спине, с пассивно согнутой головой ибоковым наклоном в противоположную сторону. После того, как врач доходит до барьера, плечевой
пояс необходимо сместить дистально (обычно в конце толчка ощущается своего рода барьер, однако
при выраженном ограничении движения барьер имеет жесткий характер) (Liebenson, 2007).
• МПЛ исследуется аналогичным образом, за исключением того, что голова также поворачивается в
противоположную сторону.
• Глубокие задние мышцы шеи можно проверить только путем тщательной пальпации. Оценка грудиноключично-сосцевидной мышцы не является надежной, поскольку она пересекает слишком много
сегментов (Liebenson, 2007).
• Большая грудная мышца тестируется в положении пациента лежа на спине. При этом необходимо
стабилизировать туловище, поскольку возможный поворот туловища во время оценки абдукции плеча
может имитировать нормальную амплитуду движения. Различные части большой грудной мышцы
тестируются отдельно. Врач может воздействовать на определенные части, изменяя величину
абдукции плеча. Например, для оценки ключичной части рука свободно свисает вниз, а экзаменатор
лишь добавляет давление вниз. В норме ощущается лишь небольшой мягкий барьер.
34. Продолжение
• Брюшная часть. Врач отводит руку пациента на 150 градусов с небольшой наружной ротацией.Нормальная длина волокон этой части мышцы позволяет руке пациента лежать в горизонтальном
положении; небольшое избыточное давление вызывает мягкое сопротивление. Врач также может
пальпировать волокна большой грудной мышцы медиально к подмышечной впадине. На укорочение
или гипертонус мышцы указывает неспособность руки принять горизонтальное положение или
ощутимая болезненность в самой мышце.
• Грудино-реберная часть. Врач отводит руку пациента на 90 градусов и пальпирует мышечные волокна
у второго межреберного промежутка. Нормальная длина этих волокон позволяет руке пациента
лежать ниже горизонтального уровня. При этом ощущается некоторое сопротивление в конце
движения, когда врач применяет небольшое избыточное давление. Пальпация не вызывает
болезненности.
• Ключичная часть. Врач располагает руку пациента в положении разгибания рядом с телом.
Нормальная длина этих волокон позволяет руке пациента лежать ниже горизонтального уровня. Врач
оказывает мягкое давление передне-заднем и каудальном направлении, а также пальпирует волокна
чуть ниже ключицы. Сопротивление давлению должно быть мягким, а волокна не должны быть
болезненными при пальпации.
• Малая грудная мышца тестируется в положении пациента лежа на спине. Нормальное расстояние
между акромионом и столом составляет 2.5 см. Можно сравнить с другой стороной — оба акромиона
должны находиться на одном уровне; более высокий акромион указывает на возможное
напряжение/укорочение малой грудной мышцы.
35. Вариант коррекции (лечение) - КПКУ по Баятторку
Было проведено несколько исследований, показавших эффективность программ упражнений для людей сВПС, и одна из них — Комплексная программа корректирующих упражнений (КПКУ) (Bayattork, 2020).
Каждое занятие начинается с 10-минутной разминки и заканчивается 5-минутной заминкой.
Подобранные упражнения разработаны для трех фаз: начальной, фазы улучшения и поддержания.
36. Начальная фаза
Упражнения начальной фазы (см. рис.) включают лежание на поролоновом валике при трех различныхуглах отведения плеча (упражнения 1A-C), наружную ротацию плеча в положении лежа на боку
(упражнение 2), сгибание плеча в положении лежа на боку (упражнение 3), диагональное сгибание плеча в
положении стоя (упражнение 4) и армейский жим (упражнение 5). Пациенты с более выраженными
симптомами могут выполнять упражнения 4 и 5 в положении сидя. Как только человек восстановит
мышечный баланс в статических условиях, ему необходимо добавить движения для верхних конечностей в
положениях для упражнений. В течение этой фазы частота и интенсивность упражнений увеличиваются до
тех пор, пока участники могут демонстрировать хорошее качество движений. Продолжительность
начальной фазы составляет 2 недели, упражнения следует выполнять в течение семи подходов с
удержанием по 10 секунд до десяти подходов с удержанием по 15 секунд.
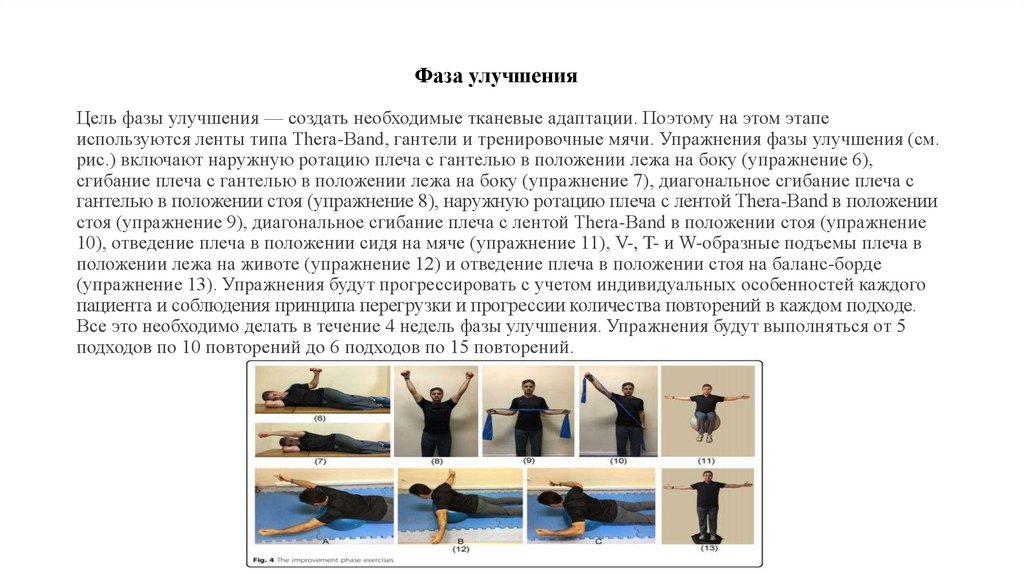
37. Фаза улучшения
Цель фазы улучшения — создать необходимые тканевые адаптации. Поэтому на этом этапеиспользуются ленты типа Thera-Band, гантели и тренировочные мячи. Упражнения фазы улучшения (см.
рис.) включают наружную ротацию плеча с гантелью в положении лежа на боку (упражнение 6),
сгибание плеча с гантелью в положении лежа на боку (упражнение 7), диагональное сгибание плеча с
гантелью в положении стоя (упражнение 8), наружную ротацию плеча с лентой Thera-Band в положении
стоя (упражнение 9), диагональное сгибание плеча с лентой Thera-Band в положении стоя (упражнение
10), отведение плеча в положении сидя на мяче (упражнение 11), V-, T- и W-образные подъемы плеча в
положении лежа на животе (упражнение 12) и отведение плеча в положении стоя на баланс-борде
(упражнение 13). Упражнения будут прогрессировать с учетом индивидуальных особенностей каждого
пациента и соблюдения принципа перегрузки и прогрессии количества повторений в каждом подходе.
Все это необходимо делать в течение 4 недель фазы улучшения. Упражнения будут выполняться от 5
подходов по 10 повторений до 6 подходов по 15 повторений.
38. Фаза поддержания
Упражнения фазы поддержания. Упражнения те же, что и в фазе улучшения, без увеличенияинтенсивности и частоты. Продолжительность этой фазы составляет 2 недели (Bayattork, 2020).
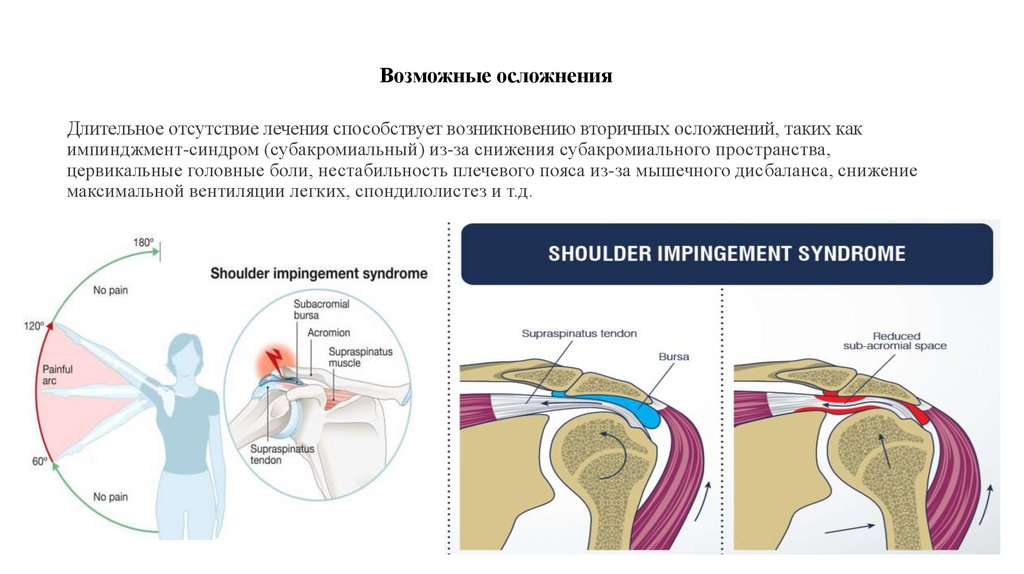
39. Возможные осложнения
Длительное отсутствие лечения способствует возникновению вторичных осложнений, таких какимпинджмент-синдром (субакромиальный) из-за снижения субакромиального пространства,
цервикальные головные боли, нестабильность плечевого пояса из-за мышечного дисбаланса, снижение
максимальной вентиляции легких, спондилолистез и т.д.
40. Заключение
ВПС не является самостоятельным заболеванием в прямом смысле, однако представляет собой комплекссимптомов, которые создают риск развития большого количества осложнений, таких как:
дегенеративных изменения и дисфункции суставов плечевого пояса, шейного отдела позвоночника;
формирования субакромимального импинджмент-синдрома; возникновения боли в шее, голове, плечах,
между лопатками, руках. Все это сопровождается снижением работоспособности и ухудшением качества
жизни больных. ВПС является причиной статических сагиттальных нарушений в верхней части тела
вследствие повторяющихся действий над головой при игровых видах спорта (волейбол, баскетбол,
гандбол, теннис), курения, дыхания через рот, длительного сидения за столом, использования гаджетов,
ношения рюкзака, чрезмерного напряжения плеч и других.
При всех формах нарушения осанки в неоптимальном двигательном стереотипе в верхней части тела
наблюдается, как правило, растяжение передней мускулатуры шеи и укорочение задней. Поэтому
программы физических упражнений направлены на активацию и укрепление ослабленных мышечных
групп за счет силовых упражнений и снижение напряжения в укороченных мышцах за счет упражнений
на растяжку





























 Медицина
Медицина