Похожие презентации:
История развития фтизиатрии. Эпидемиология, этиология, патогенез туберкулеза
1.
ПЗ № 12.
ФТИЗИАТРИЯ Наука о туберкулезе(от греч.“phthisis”- истощение,
увядание от болезни, чахотка).
Фтизиатрия изучает причины возникновения,
законы развития, методы профилактики,
выявления, диагностики и лечения туберкулеза
3.
История развитияучения о туберкулезе
Туберкулез известен очень давно, это спутник
человечества на протяжении всего времени его
существования.
Задолго до открытия возбудителей инфекционных
заболеваний люди предполагали, что туберкулез –
заразная болезнь.
Впервые основные симптомы туберкулеза описаны
Авиценной и Гиппократом. Описаны четыре
симптома: кашель, мокрота, кровохарканье и
истощение.
4.
История развитияучения о туберкулезе
В XVI веке французский анатом Сильвий впервые
употребил слово «бугорок» (tuberculum) при
описании поражения легких у больных, умерших
от чахотки.
В начале XIX века французский патолог Лаэннек и
немецкий терапевт Шенлейн ввели термин
«туберкулез». Они впервые показали, что бугорок
и казеозный некроз являются типичным,
универсальным морфологическим проявлением
туберкулеза.
5.
История развитияучения о туберкулезе
В 1882 году немецкий
бактериолог Роберт Кох
открыл возбудителя
туберкулеза, который был
назван бациллой Коха. С
тех пор 24 марта является
Всемирным днем борьбы с
туберкулезом.
В 1890 году Р. Кох впервые
получил туберкулин.
6.
История развития учения отуберкулезе (патанатомия)
В 1852 году Н.И. Пирогов описал гигантские клетки
в туберкулезном бугорке.
В 1912 году чешский патологоанатом Гон впервые
описал обызвествленный первичный
туберкулезный очаг.
1904 – 1930 годы А.И. Абрикосов, А.И. Струков –
российская школа патологоанатомов, изучавших
туберкулез. Впервые было доказано, что есть
первичный и вторичный периоды туберкулезной
инфекции, что есть диссеминированный
туберкулез и внелегочные формы туберкулеза.
7.
История развития учения отуберкулезе (диагностика)
1819 г. - Лаэннек предложил аускультацию легких
1890 г.– Р.Кох получил туберкулин
1892-1894 – Циль и Нильсен предложили метод
окрашивания КУМ
1895 год – открытие Рентгеном Х-лучей
1907 г. - Пирке (австр.) предложил кожную пробу с
туберкулином. Ввел понятие об аллергии.
Основоположник туберкулинодиагностики.
1910г. – Манту и Мендель предложили
внутрикожное введение туберкулина
8.
История развития ученияо туберкулезе
Профилактика
1919 г. - Кальметт
(Саlmette) и Герен
(Guerin) создали
противотуберкулезную
вакцину - BCG
Лечение
1882 г. – Форланини (ит.)
предложил искусственный
пневмоторакс
Середина 30-х годов XX
века – начало применения
хирургического лечения
1943г. – З.Ваксман получил
первый эффективный
противотуберкулезный
препарат - Стрептомицин.
9.
ТуберкулезЭто инфекционное заболевание
человека и животных,
вызываемое микобактерией
туберкулеза (от латинского
“tuberculum” – бугорок)
10.
Tуберкулез есть социальнозависимое заболеваниеСоциальные
факторы риска:
1. Нищета
2. Недостаточное питание
(голод)
3. Неудовлетворительные
жилищные условия
4. Низкий уровень гигиены
5. Войны, социально –
экономические
кризисы,безработица
6. Волны миграции
Социальные
группы риска:
1. Лица из МЛС
2. Мигранты, беженцы
3. Лица БОМЖ
4. Пенсионеры
5. Солдаты в армии
11.
Туберкулез – широкораспространенное заболевание
Ежегодно в мире заболевает
туберкулезом около 10 млн человек,
и погибает около 2 млн человек.
Туберкулез как причина смерти
занимает первое место среди всех
инфекционных болезней
12.
Распространенность туберкулезав мире
(ВОЗ, 2009)
13.
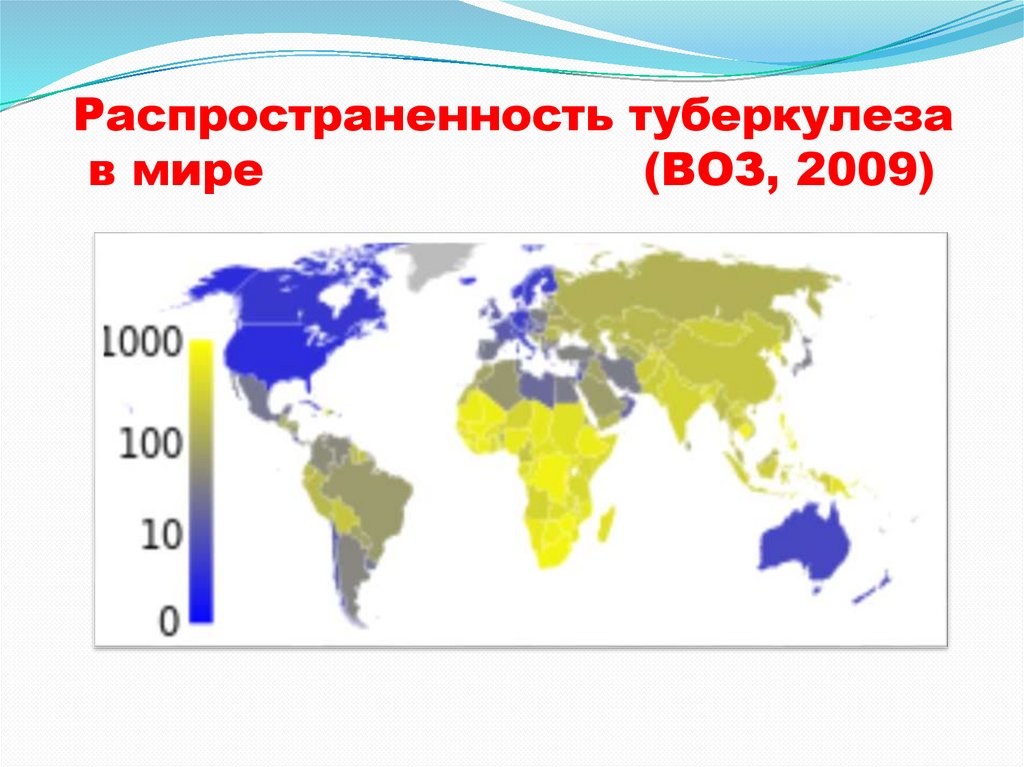
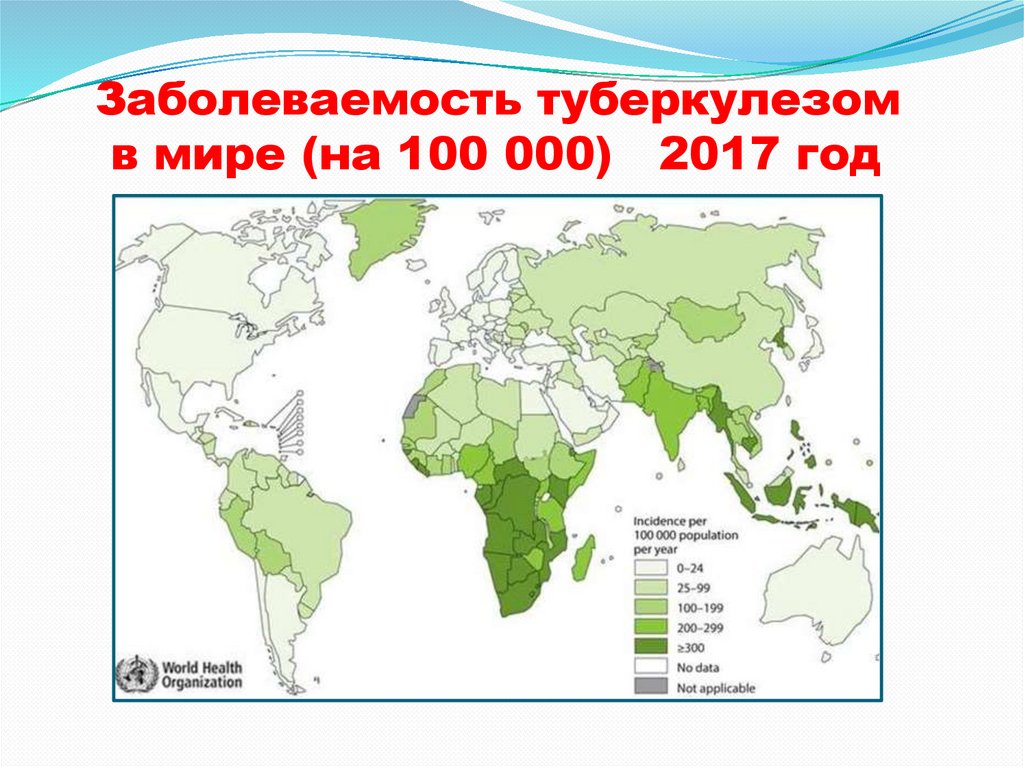
Заболеваемость туберкулезомв мире (на 100 000) 2017 год
14.
Заболеваемость туберкулезом внастоящее время:
Россия – 30 - 40 на 100 000
Индия – 220 на 100 000
Европа – 10 – 25 на 100 000
Африка – 250 – 400 на 100 000
США, Канада – 10-15 на 100 000
15.
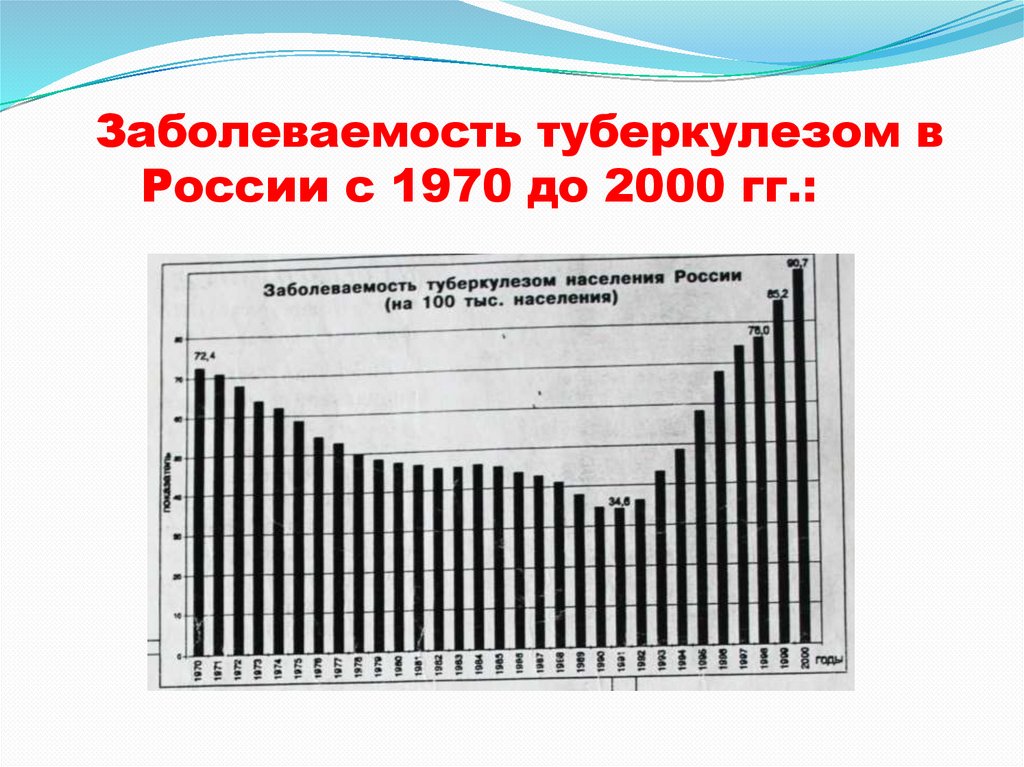
Заболеваемость туберкулезом вРоссии с 1970 до 2000 гг.:
16.
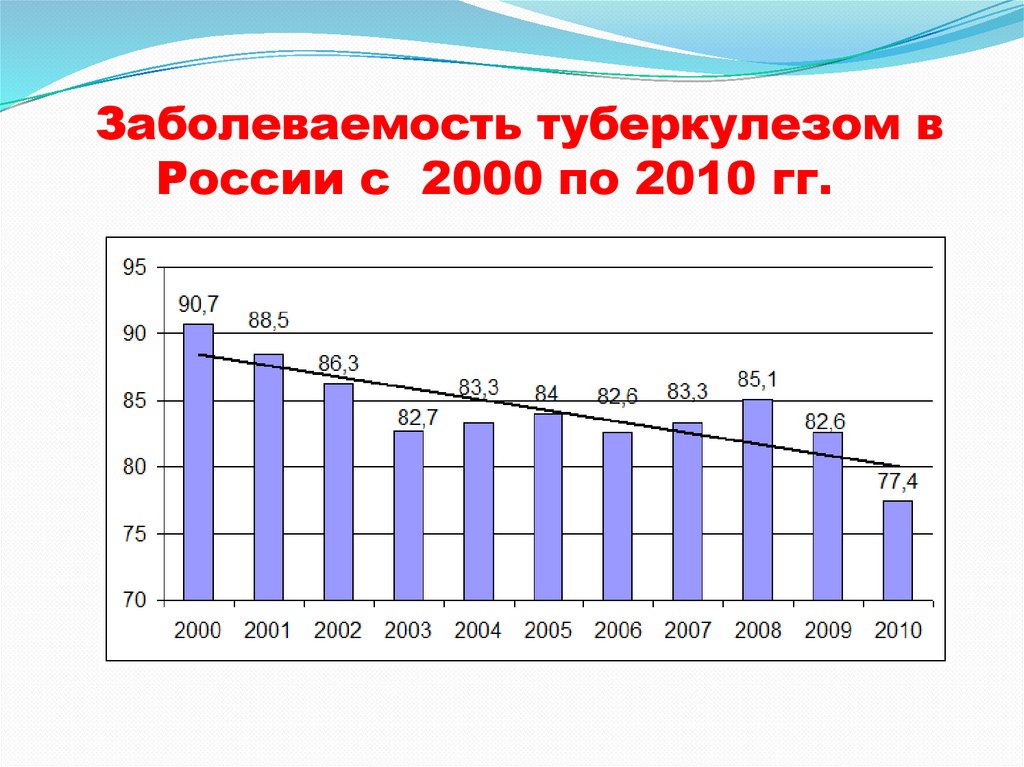
Заболеваемость туберкулезом вРоссии с 2000 по 2010 гг.
17.
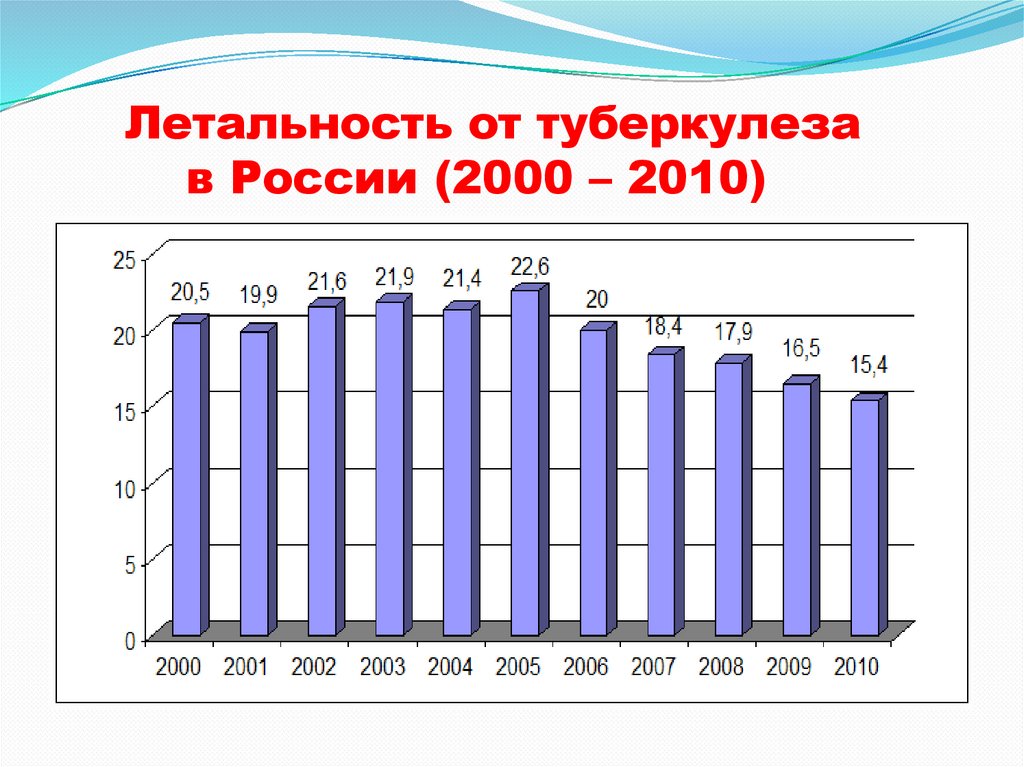
Летальность от туберкулезав России (2000 – 2010)
18.
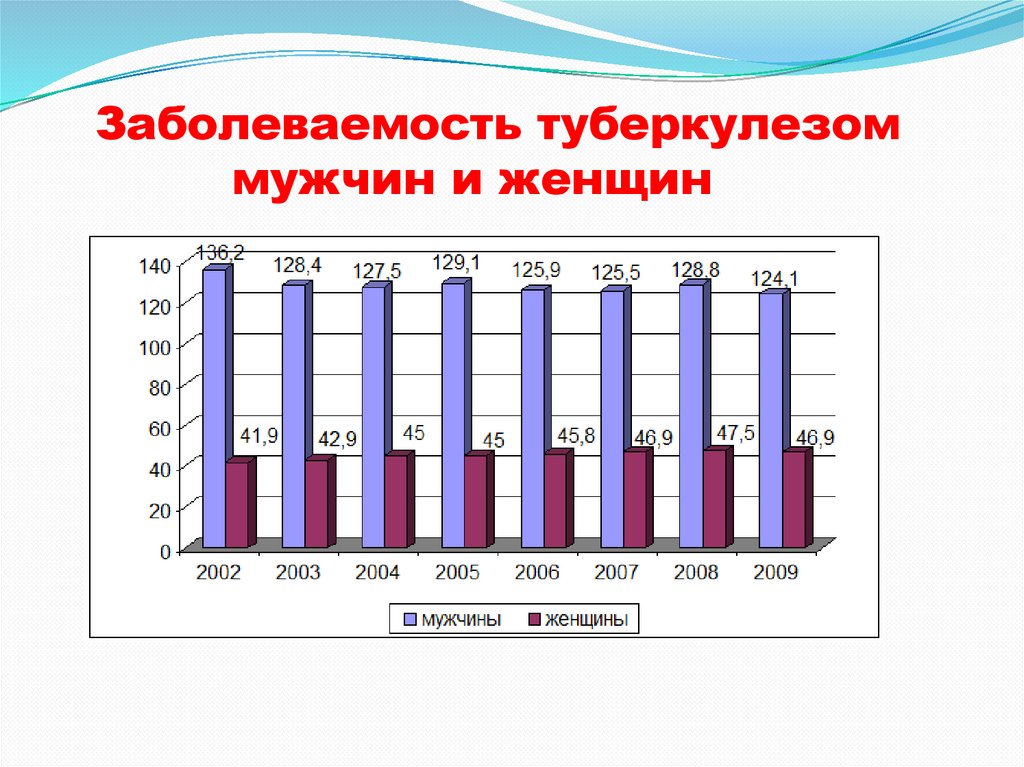
Заболеваемость туберкулезоммужчин и женщин
19.
Современные проблемыроссийской фтизиатрии:
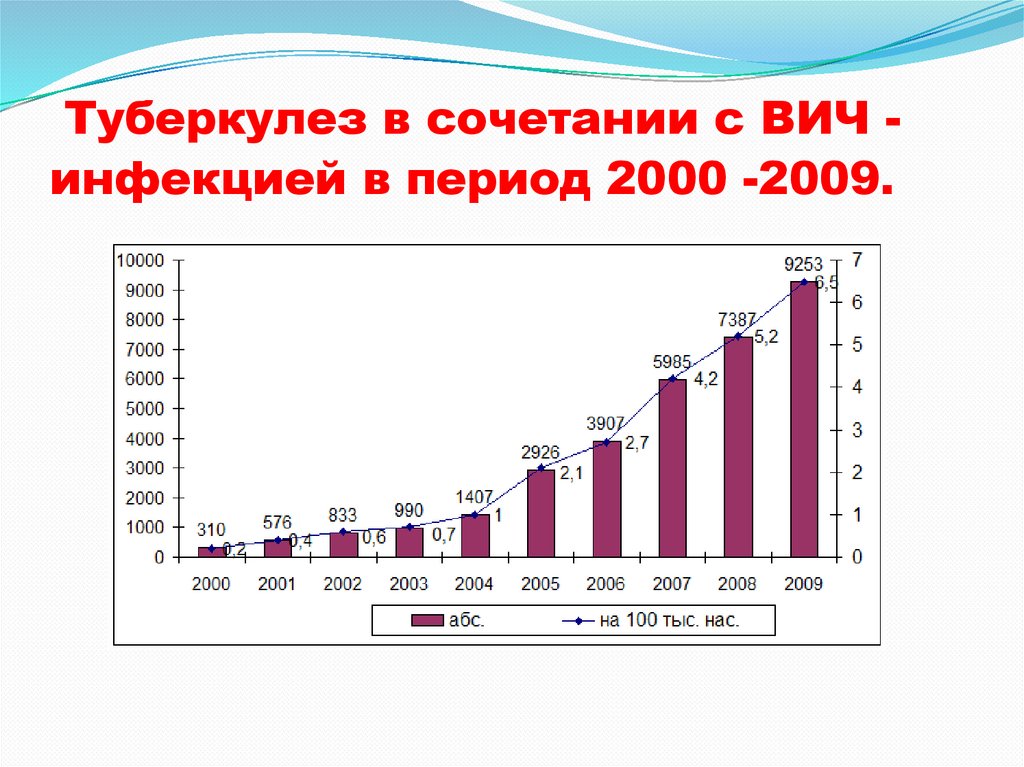
1. Рост числа больных туберкулезом в сочетании с
ВИЧ-инфекцией (15 – 20% от всех больных)
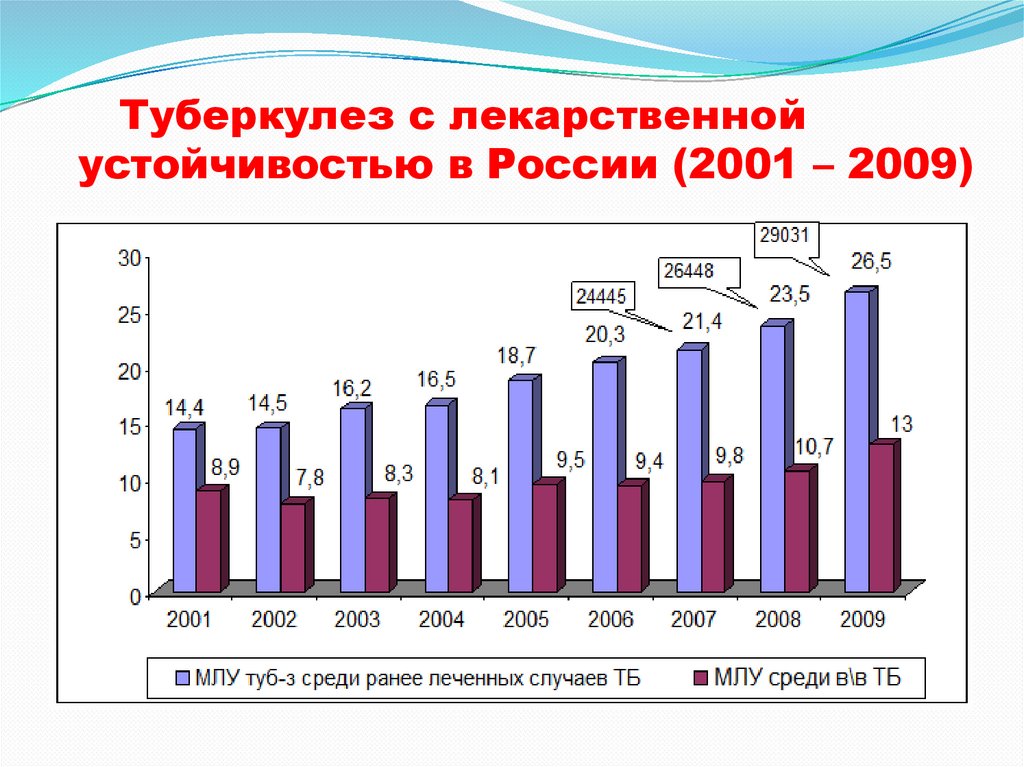
2. Рост числа больных с лекарственной
устойчивостью ( 25-30% всех впервые выявленных
больных имеют МЛУ)
20.
Туберкулез в сочетании с ВИЧ инфекцией в период 2000 -2009.21.
Туберкулез с лекарственнойустойчивостью в России (2001 – 2009)
22.
Медико – биологические факторыриска развития туберкулеза
Заболевания
Периоды в жизни человека
1. ВИЧ - инфекция
9. Длительные
2. Сахарный диабет
стрессовые состояния
10. Старость
11. Беременность и
послеродовый период
3. Алкоголизм и наркомания
4. Хронические неспецифические
заболевания легких
5. Пневмокониозы (силикоз)
6. Психические заболевания
7. Язвенная болезнь желудка
8. Длительный прием
кортикостероидов и
иммунодепрессантов
23.
Источники инфекциии основные пути заражения
Источники
Пути заражения
1. Больные
1. Аэрогенный (95 –
туберкулезом
люди
2. Больные
туберкулезом
животные
98%)
2. Алиментарный
3. Контактный
4. Трансплацентарный
24.
Этиология туберкулезаМикобактерия
туберкулеза
(МБТ)
25.
Микобактерии туберкулеза (МБТ) относятся ксемейству
бактерий
Micobacteriacae,
порядку
Actinomycetalis, роду Mycobacterium
Этимологически слово «микобактерия» происходит
из греческих слов myces - гриб и bacterium, bactron палочка, прутик. Компонент названия «гриб»
обусловлен тенденцией этих микроорганизмов
образовывать нитчатые и ветвящиеся формы,
похожие на плесень.
Наиболее важными видом актиномицетов являются
М. tuberculosis (МБТ); М. bovis и ее вариант БЦЖ
(бацилла Кальметта-Герена); М. africanum и М.
microti. Эта группа микобактерии отличается
выраженным
генетическим
сходством.
26.
РазличаютМикобактерии
туберкулезного комплекса
Нетуберкулезные
микобактерии
1. M.tuberculosis
1. M. avium
2. M.bovis
2. M. fortuitum
3. M.africanum
3. M. cansasii
4. M. microti
4. M. marinum
5. M.pinipedii
5. M. Intracellulare и др.
6. M.caprae
7. M. canetti
27.
Патогенными для человекаявляются:
1. Mycobacterium tuberculosis ( человеческий
тип)
2. Mycobacterium bovis
(бычий тип)
3. Mycobacterium africanum (промежуточный
тип)
28.
Микобактерия туберкулеза29.
Особенности морфологического ибиохимического строения МБТ
Клеточная стенка – содержит гликолипиды (Cord –
фактор) и сульфатиды, которые обеспечивают
высокую вирулентность МБТ (повреждают
макрофаги, препятствуют завершенному
фагоцитозу) и устойчивость МБТ во внешней среде,
в том числе к кислотам, щелочам и спиртам.
Белки МБТ (туберкулопротеиды) – носители
антигенных свойств МБТ, в виде ферментных систем
определяют принадлежность микобактерий к
разным видам, вирулентность и устойчивость к
лекарственным средствам.
30.
Основные биологические свойстваМБТ
1. Высокая устойчивость во внешней среде
2. Высокая вирулентность
3. Способность к образованию L – форм
4. Способность к формированию
лекарственной устойчивости
31.
L-формы МБТL-формы МБТ возникают при длительном воздействии
на них неблагоприятных факторов в условиях
макроорганизма (воздействие противотуберкулезных
препаратов или хороший иммунитет).
МБТ теряет местами свою клеточную мембрану, что
приводит к глубоким морфологическим и
функциональным изменениям: резко снижается обмен
веществ и вирулентность возбудителя, бактерии не
могут размножаться и вызвать заболевание.
Но L-формы могут длительно персистировать
(пребывать) в организме, поддерживая своим
присутствием противотуберкулезный иммунитет, а
также, при благоприятных для них условиях (снижение
иммунитета хозяина) способны к реверсии – обратному
превращению в вирулентные формы МБТ
32.
Лекарственная устойчивость МБТПервичная
Устойчивость штаммов
МБТ, выделенных от
пациентов, не
получавших ранее
специфическую терапию
или получавших
препараты не более 1
месяца.
Вторичная
Устойчивость штаммов
МБТ, выделенных у
пациентов на фоне
противотуберкулёзной
терапии, проводимой в
течение месяца и более
33.
Патогенез туберкулезаТри уровня защиты дыхательной системы от
агрессивных факторов внешней среды:
1. Механический –в изгибах носовых ходов
2. Муко-цилиарный клиренс – в бронхах
3. Фагоцитоз – в альвеолах
34.
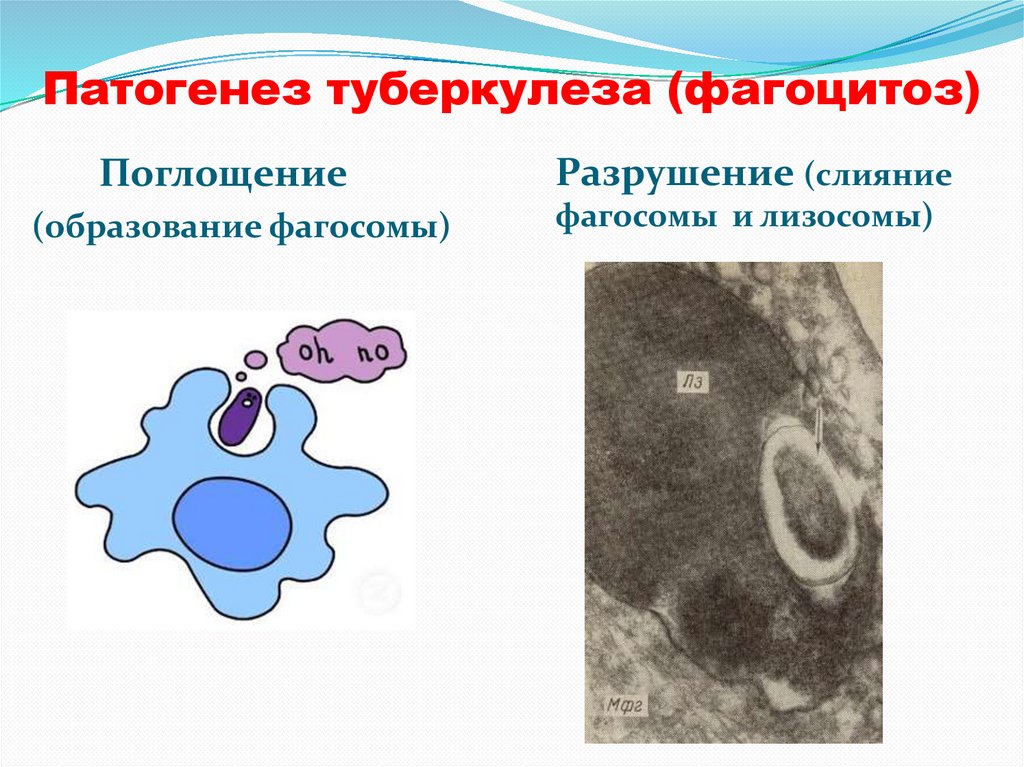
Патогенез туберкулеза (фагоцитоз)Поглощение
Разрушение (слияние
(образование фагосомы)
фагосомы и лизосомы)
35.
Роль (функции) T – лимфоцитовв фагоцитозе
1. Активация макрофагов посредством
медиаторов: интерлейкин-2, γ- интерферон
2. Обеспечение поступления новых
макрофагов из резерва (моноциты крови)
3. T – киллеры непосредственно убивают
МБТ
36.
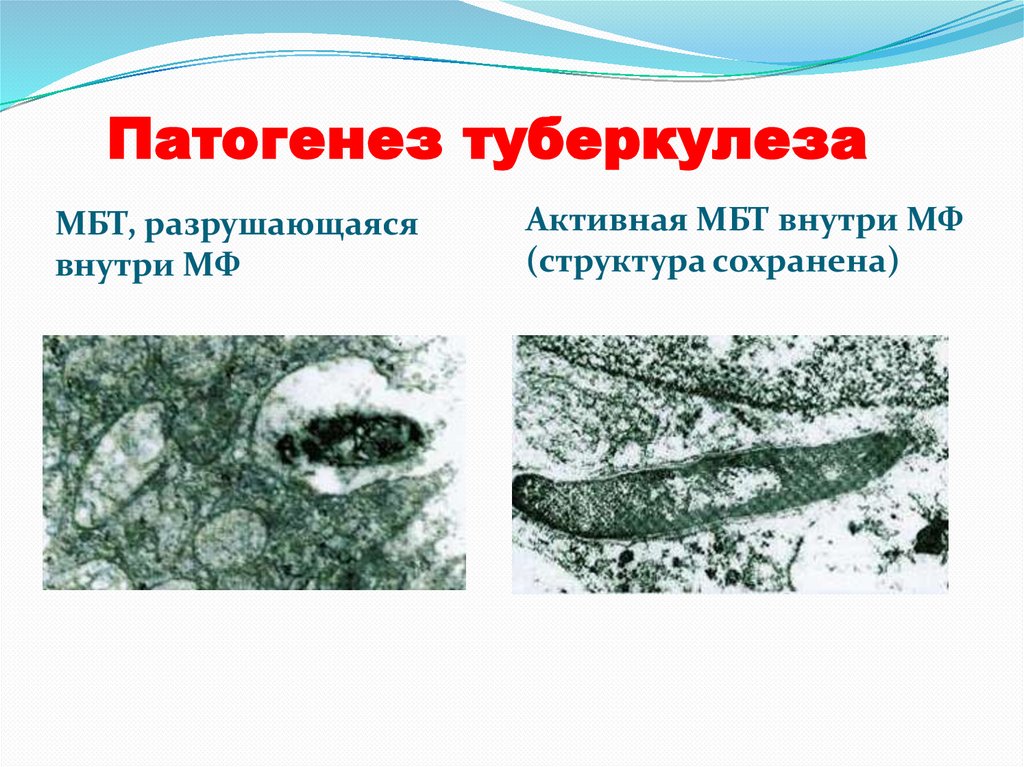
Патогенез туберкулезаМБТ, разрушающаяся
внутри МФ
Активная МБТ внутри МФ
(структура сохранена)
37.
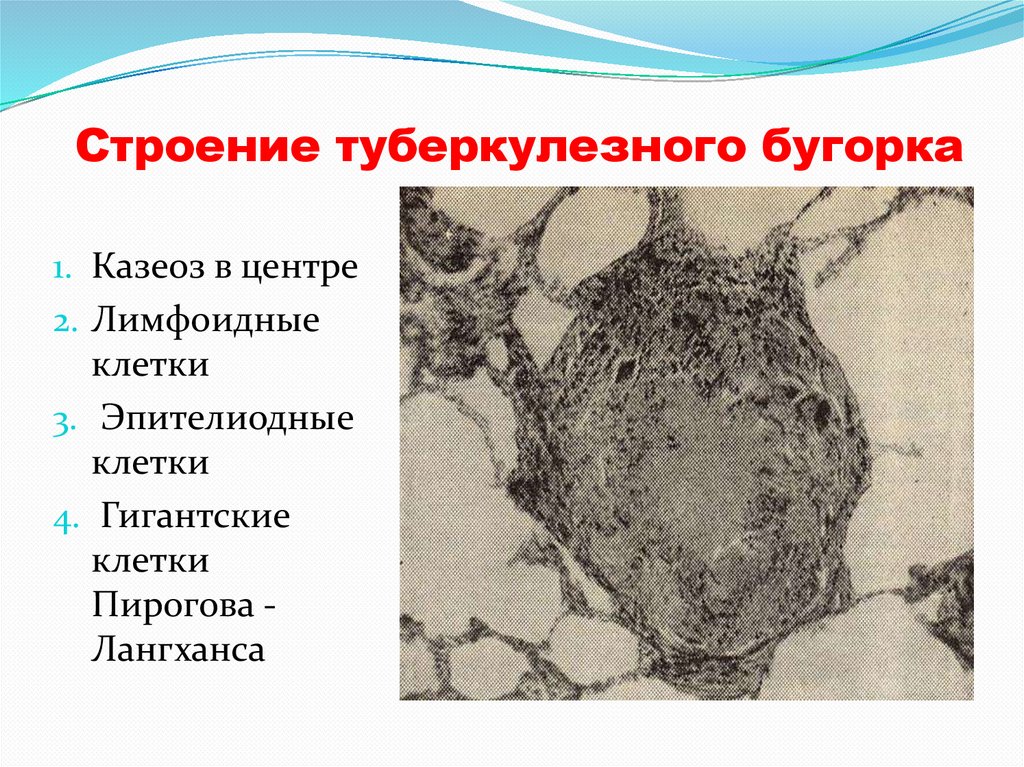
Строение туберкулезного бугорка1. Казеоз в центре
2. Лимфоидные
клетки
3. Эпителиодные
клетки
4. Гигантские
клетки
Пирогова Лангханса
38.
Туберкулезный бугорок39.
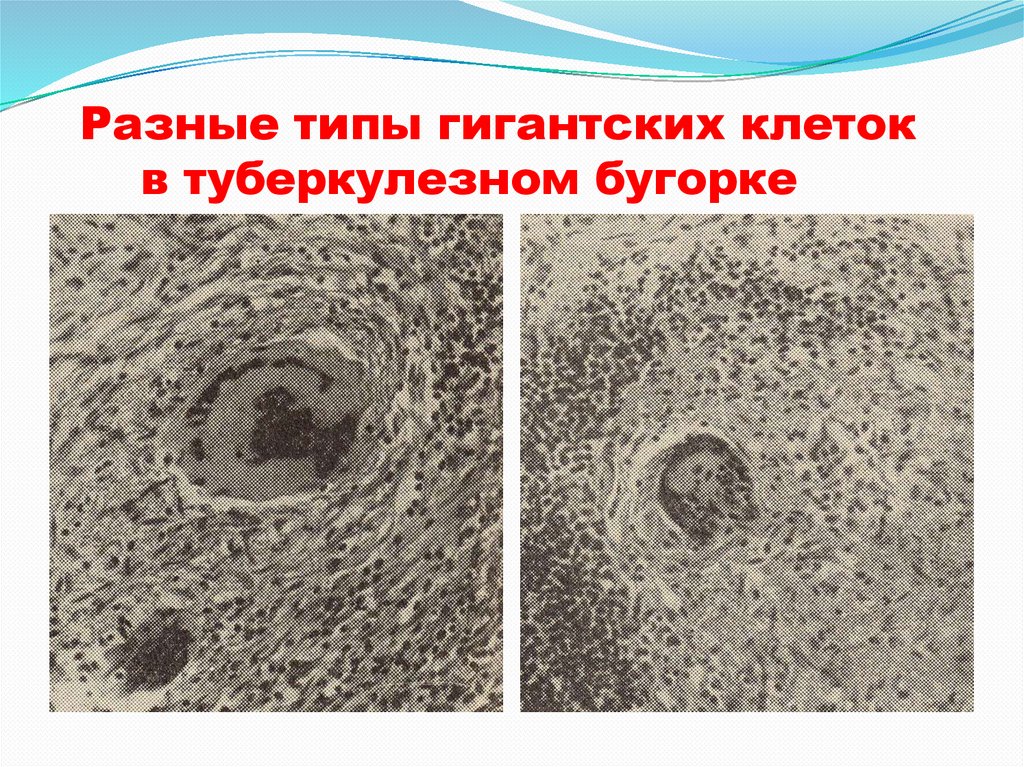
Разные типы гигантских клетокв туберкулезном бугорке
40.
Прогрессированиетуберкулезного процесса
41.
Заживлениетуберкулезного процесса
42.
Итак, этапы туберкулезногопроцесса
Прогрессирование
Обратное развитие
Очаги
Рассасывание
Инфильтрация
Уплотнение
Распад
Рубцевание
Бронхогенное
Обызвествление
обсеменение
43.
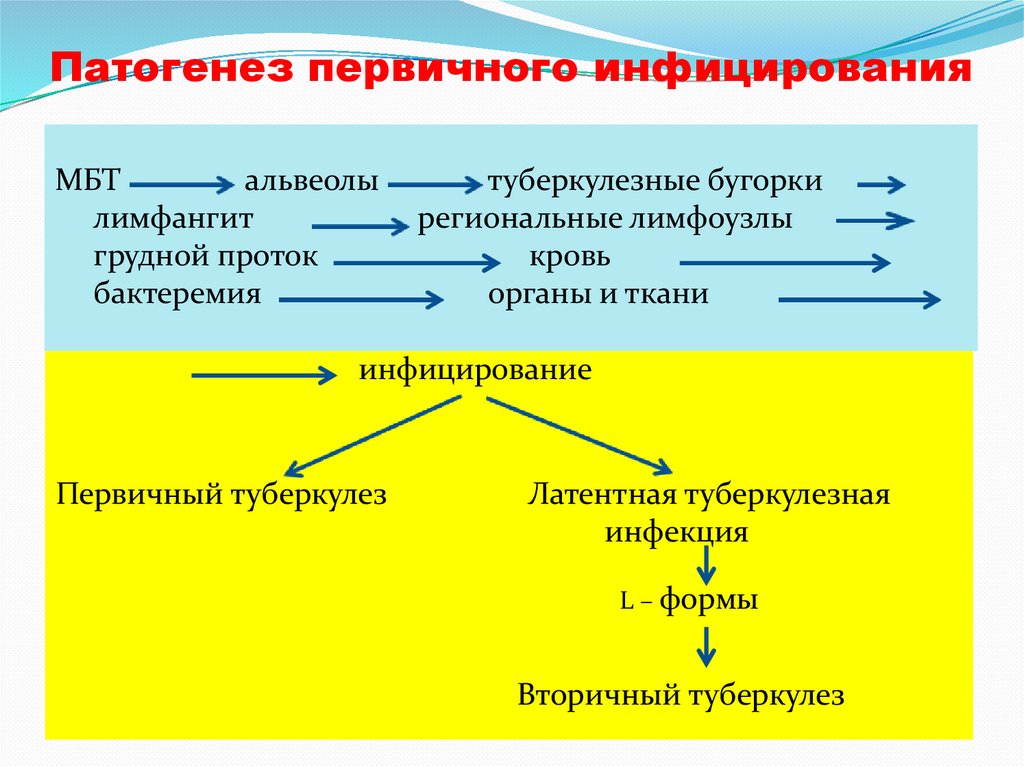
Патогенезпервичного инфицирования
Первичное инфицирование – первое проникновение
вирулентных МБТ в организм человека. Период в течение 1
года после момента спонтанного первичного инфицирования
называется ранним периодом туберкулезной инфекции.
В течении раннего периода туберкулезной инфекции выделяют
предаллергический период (с момента внедрения МБТ в
организм до развития специфической сенсибилизации) и
аллергический период, который характеризуется наличием
специфической сенсибилизации в виде положительной
чувствительности к туберкулезным антигенам, выявляемой
методами иммунодиагностики.
Предаллергический период длится обычно 6 -8 недель, и
называется еще биологическим инкубационным периодом.
Аллергический период обычно сохраняется всю жизнь.
44.
Патогенез первичного инфицированияМБТ
альвеолы
лимфангит
грудной проток
бактеремия
туберкулезные бугорки
региональные лимфоузлы
кровь
органы и ткани
инфицирование
Первичный туберкулез
Латентная туберкулезная
инфекция
L – формы
Вторичный туберкулез
45.
Патогенез первичного инфицированияВ результате сенсибилизации организма в ответ на
антигены МБТ в разных органах могут развиваться
реакции воспаления, которые морфологически и
клинически не являются специфическими
(туберкулезными), но этиологически они
обусловлены именно наличием МБТ. Такие
реакции называют параспецифическими.
Клинические проявления: узловатая эритема,
кератоконъюнктивиты, плевриты, перикардиты,
артриты, нефриты и др.
Параспецифические реакции являются «масками
туберкулезной инфекции».
46.
Патогенез первичного инфицированияС началом аллергического периода первичной туберкулезной
инфекции ситуация может развиваться по двум вариантам: либо
человек заболеет, либо нет.
В 90% случаев развития заболевания не происходит, МБТ
сохраняются в лимфоузлах и органах в виде L-форм. Такое состояние,
при котором МБТ присутствуют в организме человека, обусловливая
положительные реакции на туберкулезные аллергены, при
отсутствии клинических и рентгенологических признаков
локального туберкулеза, называется латентной туберкулезной
инфекцией (ЛТИ)(или латентным микробизмом). Иногда в
период ЛТИ могут быть параспецифические реакции.
У 5% впервые инфицицированных развивается заболевание –
первичная форма туберкулеза. Период с момента заражения до
появления первых клинических проявлений называется
клиническим инкубационным периодом. Он может длиться до 1
года, чаще заболевание развивается в течение первых 3-6 месяцев.
У 5% туберкулез развивается в течение всей оставшейся жизни.
47.
Первичный туберкулезФормы туберкулеза,
которые
развиваются при
первичном
инфицировании
или сразу после
него
Болеют
преимущественно
дети и подростки
Механизм
возникновения –
экзогенная
суперинфекция
48.
Вторичный туберкулезФормы
Болеют преимущественно
взрослые
туберкулеза,
которые
развиваются через
Механизмы возникновения:
много лет после
1. эндогенная реактивация
первичного
2. экзогенная суперинфекция
инфицирования
49.
Пути распространениятуберкулезной инфекции
внутри организма
1. Гематогенный
2. Лимфогенный
3. Бронхогенный
4. Контактный

































 Медицина
Медицина