Похожие презентации:
e2b4bc2f_obezbolivanie_v_stomatologii_2(lektsiya_2)
1.
ФЕДЕРАЛЬНОЕ ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ ОБРАЗОВАТЕЛЬНОЕУЧРЕЖДЕНИЕ ВЫСШЕГО ОБРАЗОВАНИЯ
«БАШКИРСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ»
МИНИСТЕРСТВА ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
МЕДИЦИНСКИЙ КОЛЛЕДЖ
Тема лекции:
«Обезболивание в
стоматологии»
2.
Боль– неприятное сенсорное и эмоциональное переживание,
связанное с действительным или потенциальным
повреждением тканей, или описанное в терминах такого
повреждения (IASP, 1994 год).
3. ФИЗИОЛОГИЯ БОЛИ
ФИЗИОЛОГИЯ БОЛИ
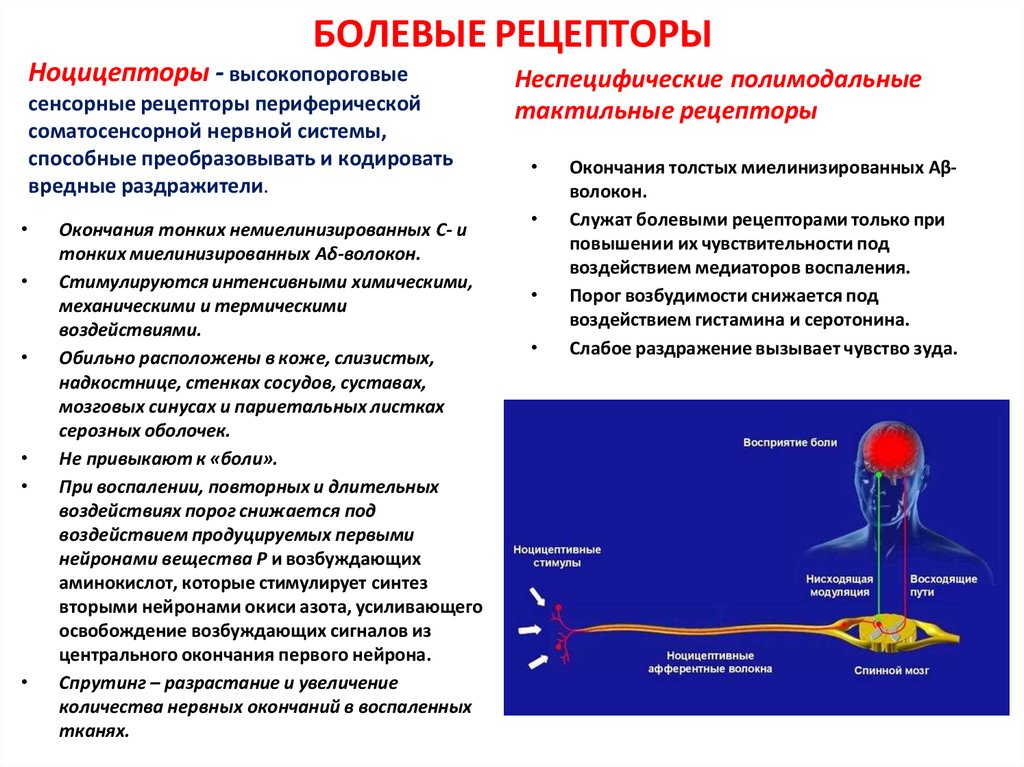
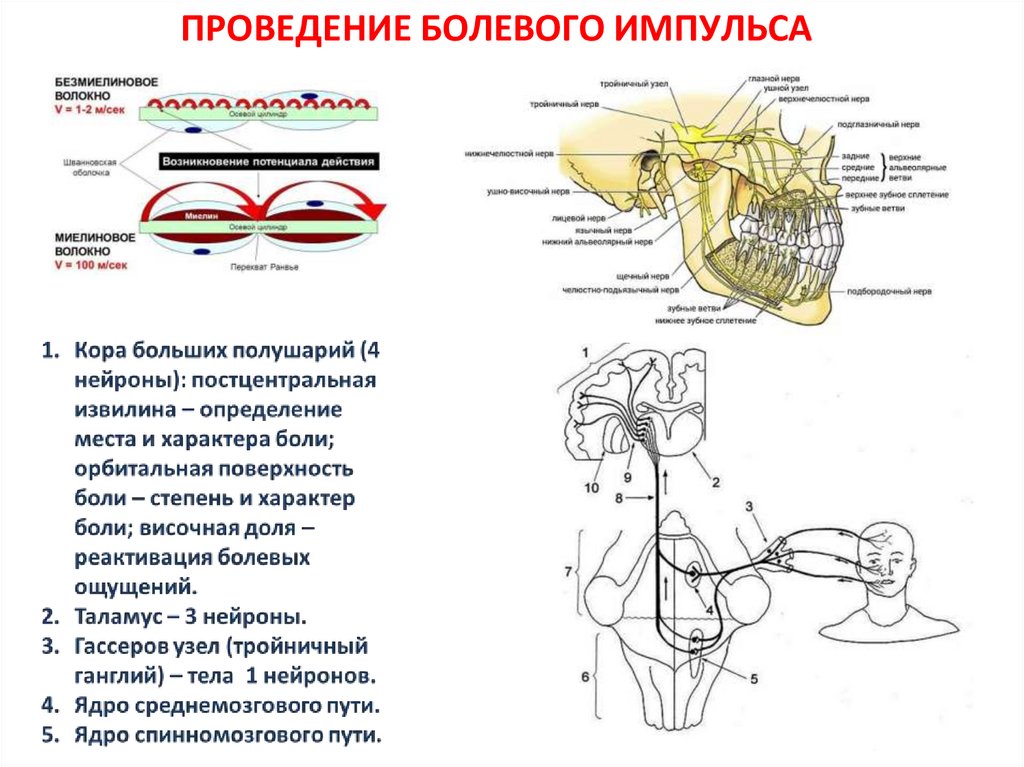
4. БОЛЕВЫЕ РЕЦЕПТОРЫ
Ноцицепторы - высокопороговыесенсорные рецепторы периферической
соматосенсорной нервной системы,
способные преобразовывать и кодировать
вредные раздражители.
Окончания тонких немиелинизированных С- и
тонких миелинизированных Аδ-волокон.
Стимулируются интенсивными химическими,
механическими и термическими
воздействиями.
Обильно расположены в коже, слизистых,
надкостнице, стенках сосудов, суставах,
мозговых синусах и париетальных листках
серозных оболочек.
Не привыкают к «боли».
При воспалении, повторных и длительных
воздействиях порог снижается под
воздействием продуцируемых первыми
нейронами вещества P и возбуждающих
аминокислот, которые стимулирует синтез
вторыми нейронами окиси азота, усиливающего
освобождение возбуждающих сигналов из
центрального окончания первого нейрона.
Спрутинг – разрастание и увеличение
количества нервных окончаний в воспаленных
тканях.
Неспецифические полимодальные
тактильные рецепторы
Окончания толстых миелинизированных Aβволокон.
Служат болевыми рецепторами только при
повышении их чувствительности под
воздействием медиаторов воспаления.
Порог возбудимости снижается под
воздействием гистамина и серотонина.
Слабое раздражение вызывает чувство зуда.
5. ПРОВЕДЕНИЕ БОЛЕВОГО ИМПУЛЬСА
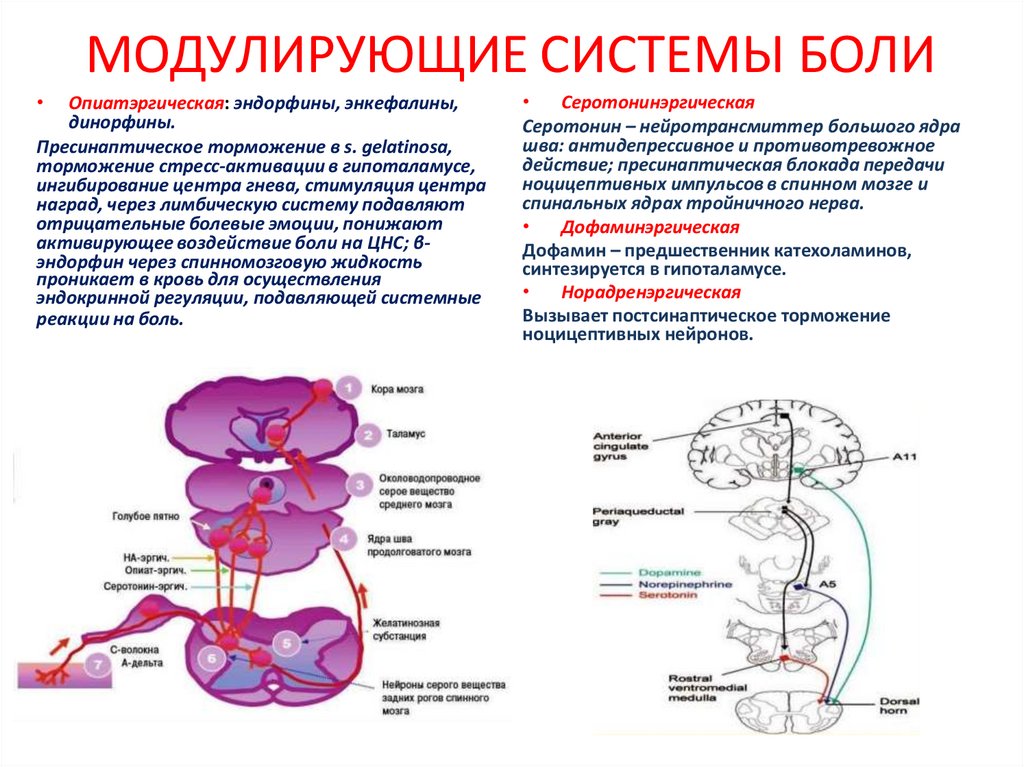
6. МОДУЛИРУЮЩИЕ СИСТЕМЫ БОЛИ
Опиатэргическая: эндорфины, энкефалины,
динорфины.
Пресинаптическое торможение в s. gelatinosa,
торможение стресс-активации в гипоталамусе,
ингибирование центра гнева, стимуляция центра
наград, через лимбическую систему подавляют
отрицательные болевые эмоции, понижают
активирующее воздействие боли на ЦНС; βэндорфин через спинномозговую жидкость
проникает в кровь для осуществления
эндокринной регуляции, подавляющей системные
реакции на боль.
Серотонинэргическая
Серотонин – нейротрансмиттер большого ядра
шва: антидепрессивное и противотревожное
действие; пресинаптическая блокада передачи
ноцицептивных импульсов в спинном мозге и
спинальных ядрах тройничного нерва.
Дофаминэргическая
Дофамин – предшественник катехоламинов,
синтезируется в гипоталамусе.
Норадренэргическая
Вызывает постсинаптическое торможение
ноцицептивных нейронов.
7. ОСОБЕННОСТИ БОЛИ В СИСТЕМЕ ТРОЙНИЧНОГО НЕРВА
Зона чувствительной иннервации кожи лица самая «густая» в организме.
Тройничный ганглий - самый крупный чувствительный нервный узел в
организме.
• Ядро средне-мозгового пути погружено в ткань мозга.
• Высокоспециализированные ядра, в значительной степени проецированы не
только на кору мозга, но и на лимбическую систему, обеспечивают
эмоционально-эфферентный компонент.
• Гетеротопическая боль (вследствие конфергенции афферентных нейронов и
центральной сенситизации): отраженная возникает в зубах противоположной
стороны и других участках лица); проекционная – в соседних зубах. Выявляется
у 2/3 больных с болью в дистальных зубах;
частота прямо пропорциональна тяжести и постоянству
боли, обычно распространяется вертикально.
(Пузин М. Н., 1997; Falace D. A., Muse T. L., 1992)
8. МЕСТНАЯ АНЕСТЕЗИЯ
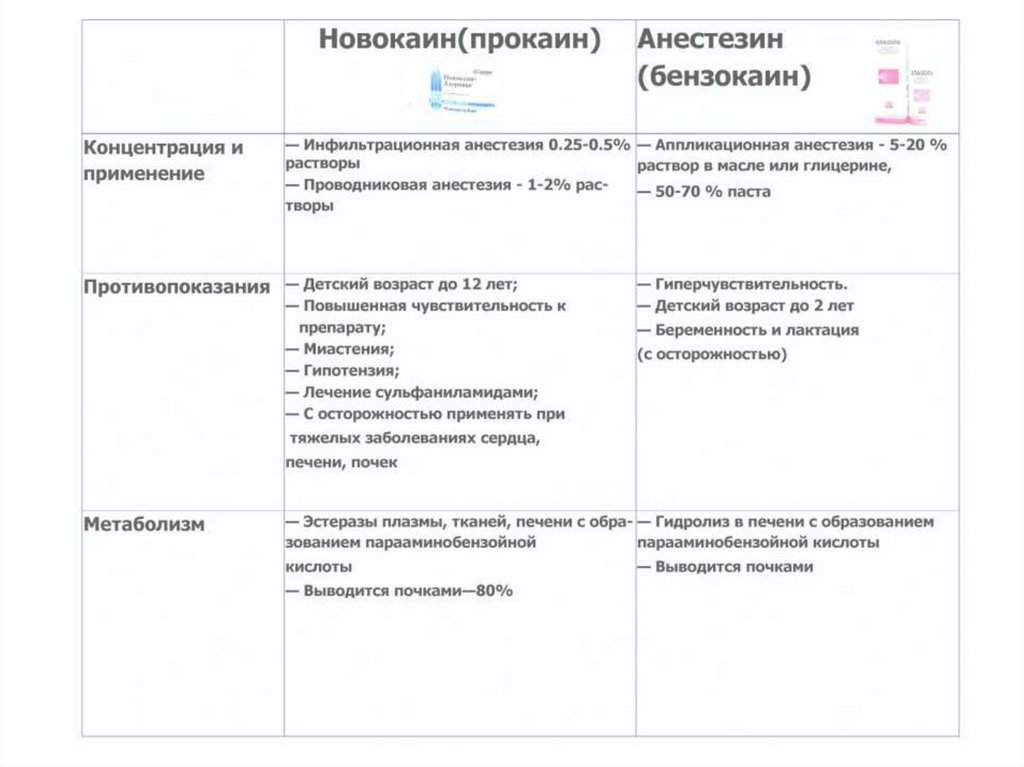
В основном проводится с помощью местных анестетиков (см. лекцию 1).ВИДЫ МЕСТНОЙ АНЕСТЕЗИИ, ПРИМЕНЯЕМЫЕ В СТОМАТОЛОГИИ
ТЕРМИНАЛЬНАЯ (АППЛИКАЦИОННАЯ) – воздействие на поверхностный болевые рецепторы.
ИНФИЛЬРАЦИОННАЯ АНЕСТЕЗИЯ – блокада нервных окончаний и
нервных волокон непосредственно в зоне вмешательства:
• прямой метод (введение анестетика непосредственно в зону вмешательства);
• непрямой (введение анестетика в ткани рядом с очагом операции;
К пародонтальным ее видам относят интралигмаентрарную, интрасептальную, внутрикостную.
ПРОВОДНИКОВАЯ АНЕСТЕЗИЯ - блокада ветвей верхне- или нижнечелюстного нерва.
СТВОЛОВАЯ АНЕСТЕЗИЯ – блокада верхнечелюстного или нижнечелюстного нервов у наружного
основания черепа (у круглого, овального отверстий).
Пройдите по ссылке для просмотра учебного фильма*
https://youtu.be/_1uiCvGeUeA
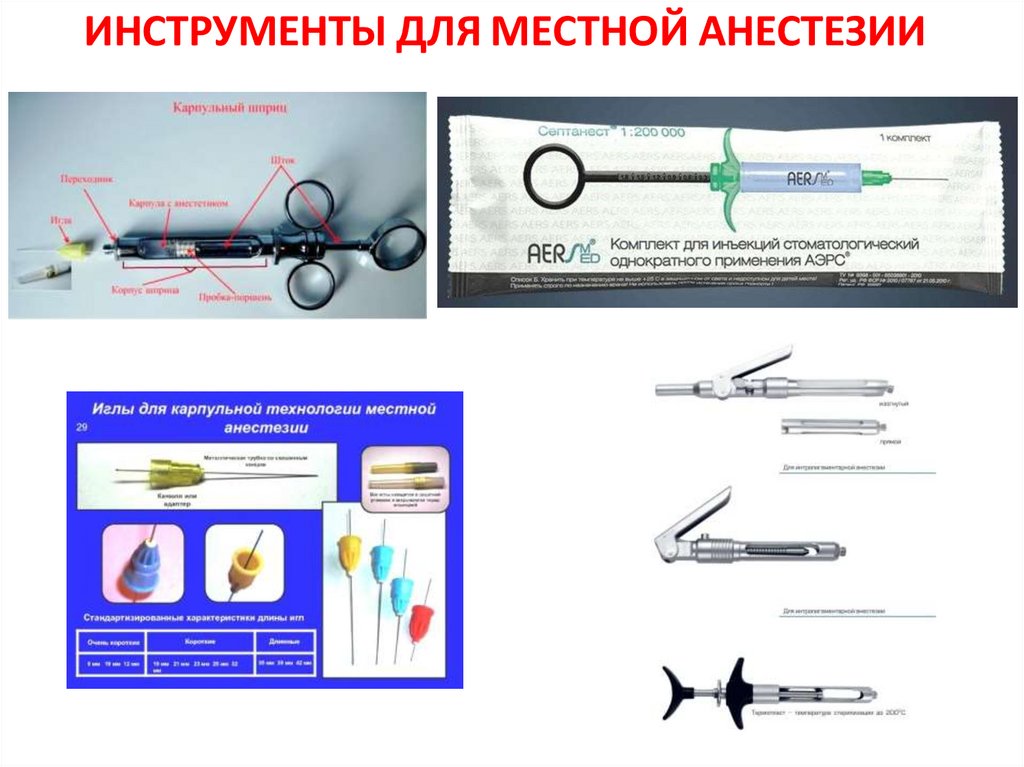
9. ИНСТРУМЕНТЫ ДЛЯ МЕСТНОЙ АНЕСТЕЗИИ
10.
11.
12. ОБЩИЕ ОСЛОЖНЕНИЯ МЕСТНОЙ АНЕСТЕЗИИ
Обморок (синкоп) - приступ кратковременной внезапной потери сознанияс
нарушением
постурального
тонуса
и
быстрым,
полным,
самостоятельным восстановлением нормального состояния.
Главные признаки любого синкопального состояния - внезапность,
кратковременность и обратимость.
Медицинская помощь: перевести в горизонтальное положение,
"опрыскивание" водой, дать понюхать пары нашатырного спирта.
Коллапс - синдром острой сосудистой недостаточности.
Клиника: резкая слабость и головокружение, сохранённым но
безучастным к окружающему сознанием, бледностью кожи и слизистых,
землистым цветом лица, акроцианозом и гипергидрозом, снижением
систолического давления до 95 мм рт ст и ниже с пульсовым давлением
20-25, слабым и учащённым пульсом, поверхностным учащённым или
замедленным дыханием.
Медицинская помощь: перевести в горизонтальное положение
Трендленбурга, кофеин или кордиамин подкожно или внутривенно 1-2
мл; при ухудшении или неэффективности преднизалон 60 мг или
дексаметазон 4 - 8 мг в/м или в/в; 40 % глюкозу 20 мл в/в, при
кровопотери восстановление объёма потерянной крови.
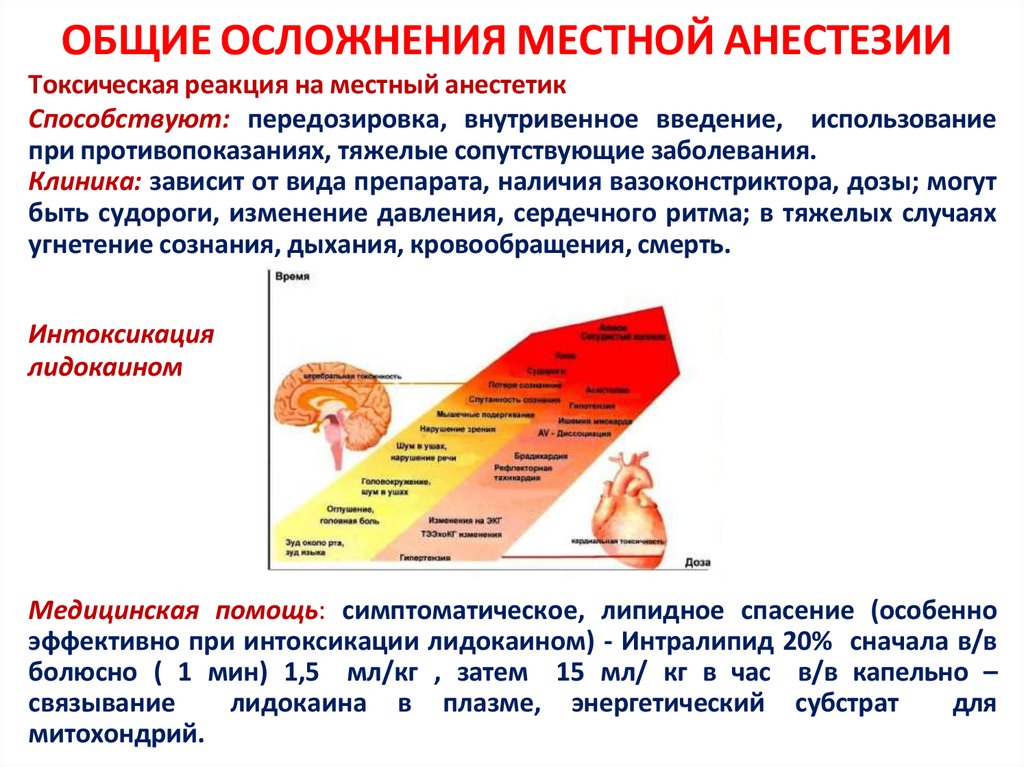
13. ОБЩИЕ ОСЛОЖНЕНИЯ МЕСТНОЙ АНЕСТЕЗИИ
Токсическая реакция на местный анестетикСпособствуют: передозировка, внутривенное введение, использование
при противопоказаниях, тяжелые сопутствующие заболевания.
Клиника: зависит от вида препарата, наличия вазоконстриктора, дозы; могут
быть судороги, изменение давления, сердечного ритма; в тяжелых случаях
угнетение сознания, дыхания, кровообращения, смерть.
Интоксикация
лидокаином
Медицинская помощь: симптоматическое, липидное спасение (особенно
эффективно при интоксикации лидокаином) - Интралипид 20% сначала в/в
болюсно ( 1 мин) 1,5 мл/кг , затем 15 мл/ кг в час в/в капельно –
связывание
лидокаина в плазме, энергетический субстрат
для
митохондрий.
14. ОБЩИЕ ОСЛОЖНЕНИЯ МЕСТНОЙ АНЕСТЕЗИИ
Аллергические реакции – крапивница, анафилактический шок.Острая крапивница - группа заболеваний, характеризующихся развитием
зудящих волдырей и/или ангиоотеков.
Клиника: проявляется в виде зудящих волдырей и/или ангиоотеков.
Волдырь при крапивнице имеет три характерных признака:
центральный отек разных размеров, иногда и формы, почти всегда
окруженный рефлекторной эритемой;
зуд, иногда ощущение жжения;
обратимость, волдырь исчезает бесследно в течение 1–24 ч.
Ангиоотек характеризуется следующими признаками:
быстроразвивающийся отек глубоких слоев дермы, подкожной
клетчатки и подслизистого слоя;
чувство распирания и болезненности чаще, чем зуд;
эритема может отсутствовать;
разрешение в период до 72 ч.
Медицинская помощь:
антигистаминные препараты 2 поколения
(цетенизин, лоратадин и др.); при ангиоотеке при ухудшении может
понадобиться трахеостомия или коникотомия.
Показания для госпитализации:
• отек гортани, языка, глотки;
• крапивница при анафилаксии.
15. АНАФИЛАКТИЧЕСКИЙ ШОК
Анафилактический шок – острая тяжёлая системная угрожающая жизни реакциягиперчувствительности,
сопровождающаяся
выраженными
нарушениями
гемодинамики (согласно международным рекомендациям (WAO): снижение
систолического артериального давления ниже 90 мм.рт.ст или на 30% от исходного
уровня), приводящими к недостаточности кровообращения и гипоксии во всех
жизненно важных органах.
Гипотония для детей определена как:
< 70 mmHg от 1 месяца до 1-го года
< 70 mmHg + (2 х возраст)] c 1до 10 лет,
< 90 mmHg от 11 до 17 лет.
Клиника
Согласно международным рекомендациям, врач должен подумать об
анафилаксии:
1. При остром развитии реакции через несколько минут, часов после введения
предполагаемого аллергена (лекарственное средство (ЛС) и характеризующейся
сочетанием двух или более следующих клинических проявлений:
а) Поражение кожи и/или слизистых в виде генерализованной крапивницы, зуда
и/или эритемы, отека губ, языка, небного язычка.
б)Респираторные проявления (затруднение дыхания, одышка, кашель,
заложенность носа, чихание, хрипы в груди, стридор, гипоксемия).
в) Внезапное снижение артериального давления (АД) и, как следствие, развитие
коллапса, синкопальных состояний, паралича сфинктеров.
г) Персистирующие гастроинтестинальные нарушения в виде спастических болей в
животе, рвоты.
2. Наряду с этим, одним из вариантов течения анафилаксии может служить острое
изолированное снижение АД через несколько минут, часов после воздействия
известного аллергена (ЛС).
ОТСУТСТВИЕ КОЖНЫХ ПРЯВЛЕНИЙ НЕ ИСКЛЮЧАЕТ ШОК!!!
16. АНАФИЛАКТИЧЕСКИЙ ШОК
Лечение анафилактического шока на догоспитальном этапе(Клинические рекомендации, 2018 г.)
1.
2.
Прекратить поступление аллергена (введение препарата).
Уложить больного на спину, приподнять нижние конечности, если без сознания - повернуть
его голову в сторону, выдвинуть нижнюю челюсть для предупреждения западения языка,
асфиксии и предотвращения аспирации рвотными массами. Если у больного есть зубные
протезы, их необходимо удалить. Нельзя поднимать пациента или переводить его в
положение сидя, так как это в течение нескольких секунд может привести к фатальному
исходу.
Срочно выполнить пункты 4, 5, 6!!!
3.
Срочно вызвать скорую помощь (бригаду реанимации).
4.
5.
Как можно быстрее ввести в/м в середину передне-латеральной поверхности
бедра 0,3-0,5 мл 0,1% раствора адреналина взрослым, максимальная доза детям 0,3 мл. При необходимости введение эпинефрина можно повторить через 5-15
минут. Большинство пациентов отвечают на первую или вторую дозу адреналина.
Оценить кровообращение, дыхание, проходимость дыхательных путей, сознание, состояние
кожи и вес пациента.
В случаях нарушения проходимости дыхательных путей корнем языка в результате нарушения
сознания необходимо выполнить тройной прием Сафара (в положении пациента лежа на спине
переразгибают голову в шейно-затылочном сочленении, выводят вперед и вверх нижнюю челюсть,
приоткрывают рот), при возможности - вводят воздуховод или интубационную трубку. У больных с
нарушением проходимости дыхательных путей вследствие отека глотки и гортани необходимо как
можно быстрее интубировать трахею. В случаях невозможности или затруднений при интубации
необходимо выполнить коникотомию (экстренное рассечение мембраны между щитовидным и
перстневидным хрящами).
6.
Обеспечить доступ воздуха или по показаниям дыхание чистым кислородом 6-8 л/мин.
17. АНАФИЛАКТИЧЕСКИЙ ШОК Лечение анафилактического шока
Как можно быстрее ввести в/м в середину передне-латеральнойповерхности бедра 0,3-0,5 мл 0,1% раствора адреналина взрослым,
максимальная доза детям - 0,3 мл. При необходимости введение
эпинефрина можно повторить через 5-15 минут. Большинство
пациентов отвечают на первую или вторую дозу адреналина.
5. Обеспечить поступление к больному свежего воздуха или
ингалировать кислород (6-8 л/мин.) (по показаниям).
7. Как можно быстрее наладить внутривенный доступ: вводить 1-2
литра 0,9% раствора хлорида натрия (то есть для взрослого 5-10
мл/кг в первые 5-10 минут; для ребенка – 10 мл/кг).
.
18. АНАФИЛАКТИЧЕСКИЙ ШОК Лечение анафилактического шока
7.Как можно быстрее наладить внутривенный доступ: вводить 1-2
литра 0,9% раствора хлорида натрия (то есть для взрослого 5-10
мл/кг в первые 5-10 минут; для ребенка – 10 мл/кг).
8. При клинической смерти выполнить сердечно-легочную
реанимацию!
9. Контроль пульса, АД, оксигенации каждые 2-5 мин
10. Транспортировать пациента в реанимацию.
Препараты 2 линии
• Глюкокортикостероиды: взрослым дексаметазон 8-32 мг в/в капельно,
преднизалон 90-120 мг в/в струйно; детям преднизалон 1 мг/кг (до 50 мг).
• Бета-2-агонисты при сохранении бронхоспазма сальбутамол 2,5 мг/2,5 мл через
небулайзер или аминофилин 5-6 мг/ кг в/в в течение 20 мин.
Препараты 3 линии
• антигистаминные препараты
НЕЛЬЗЯ НАЧИНАТЬ ЛЕЧЕНИЕ С ПРЕПАРАТОВ 2 и 3 ЛИНИИ, ПОДНИМАТЬ ИЛИ САДИТЬ
ПАЦИЕНТА!!!
19. ОБЩИЕ ОСЛОЖНЕНИЯ МЕСТНОЙ АНЕСТЕЗИИ
ПРОЧИЕ ОСЛОЖНЕНИЯ (гипертонический криз, приступ астмы, приступстенокардии и др.
Развиваются при несоблюдении противопоказаний к анестетикам, психоэмоциональном стрессе, недостаточном обезболивании, введении анестетика
внутривенно, реакции на консерванты в составе анестетика (парабен).
В стоматологическом кабинете должны быть препараты, рекомендованные
клиническими протоколами, для лечения данных осложнений. При
необходимости вызывается бригада скорой помощи.
Гипертонический криз – это остро возникшее выраженное повышение АД,
сопровождающееся клиническими симптомами, требующее немедлен-ного
контролируемого его снижения с целью предупреждения или ограничения
поражения органов-мишеней (РКО, 2010г).
В большинстве случаев ГК развивается при систолическом АД >180 мм рт.ст. и/или
диастолическом АД >120 мм рт. ст., однако возможно развитие и при менее
выраженном повышении АД.
Причины: психо-эмоциональный стресс, боль, передозировка вазоконстриктора.
Клиника: развивается быстро с преимущественным повышением систолического
давления, выраженным чувством страха, «вегетативной бурей».
Медицинская помощь при неосложненном кризе сублингвально: каптоприл 6,2550 мг или моксонидин 0,4 мг, или клонидин 0,15-0,3 или пропроналол 80 мг
(клинические протоколы, 2019 г)












 Медицина
Медицина