Похожие презентации:
Этиологические факторы развития лейкозов
1. Этиологические факторы развития лейкозов
- радиация- алкилирующие вещества
- ингибиторы топоизомеразы II
- растворители ( бензол )
- продукты перегонки нефти
- лекарственные средства (цитостатики, бутатион, левомицетин )
- ретровирусы ( Эпштейн – Барр )
- следствие гематологических нарушений
( истинная полицитемия, пароксизмальная
ночная гематурия, миелодисплазия )
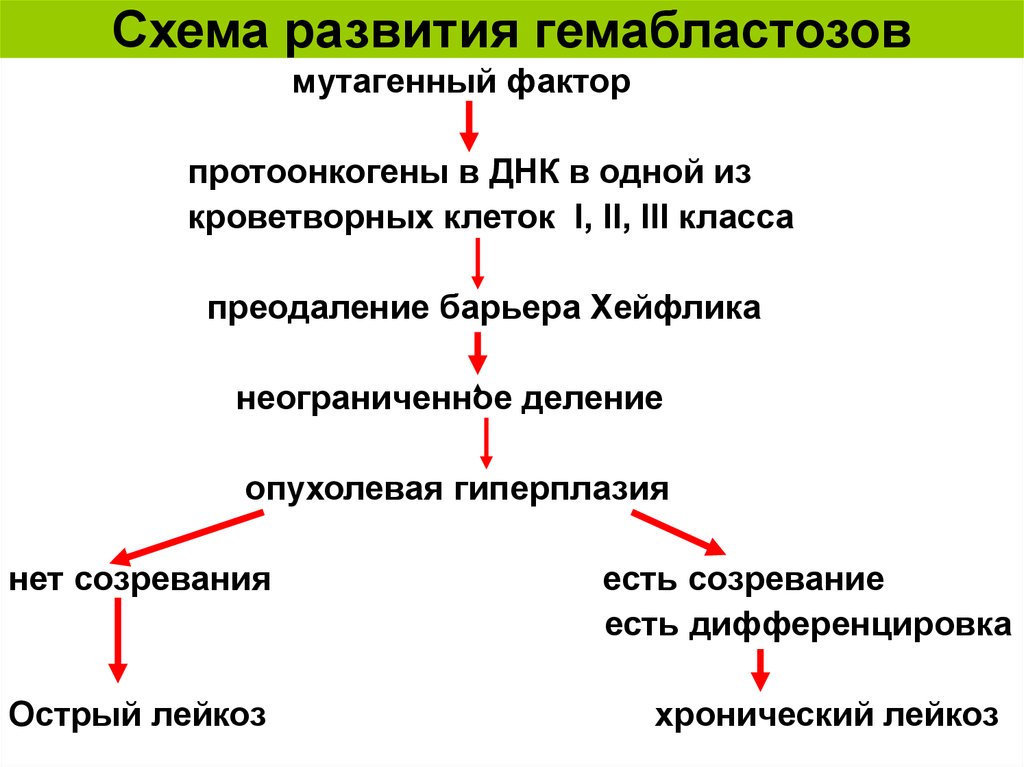
2. Схема развития гемабластозов
мутагенный факторпротоонкогены в ДНК в одной из
кроветворных клеток I, II, III класса
преодаление барьера Хейфлика
неограниченное деление
опухолевая гиперплазия
нет созревания
Острый лейкоз
есть созревание
есть дифференцировка
хронический лейкоз
3. FAB – франко-американо-британская классификация острых миелоидных лейкозов
М0 – недифференцированные – 2-3%М1 – миелобластный с минимальными
признаками клеточного созревания (без
дифференцировки)
- 20%
М2 – миелобластный с созреванием (с формированием некоторых гранул) – 30 – 40%
М3 – промиелоцитарный
- 5-10%
М4 – миеломоноцитарный
- 15-20%
М5 – моноцитарный
- 10%
М6 – эритролейкоз
- 5%
М7 – мегакариобластный
-1%
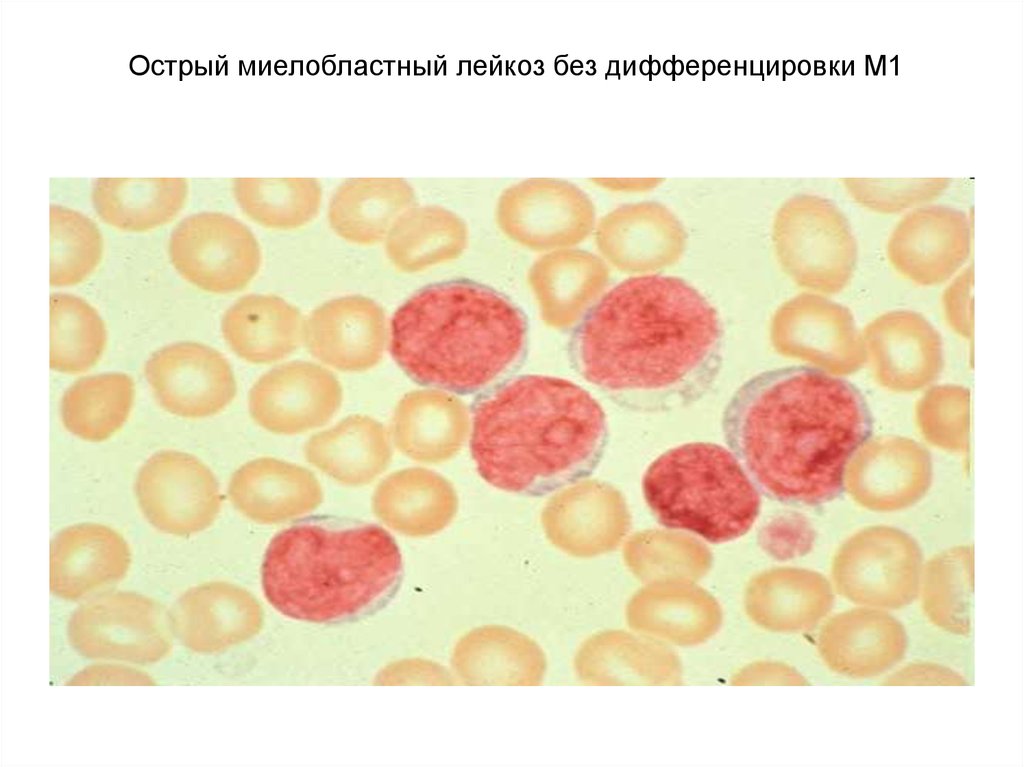
4.
Острый миелобластный лейкоз без дифференцировки М15. Острый лейкоз
- В крови: - гемоглобин – снижен- эритроциты – снижены
- тромбоциты – снижены
- лейкоциты – снижены, повышены,
в норме
ОКЛ менее 80*109 /л - сублейкемический
ОКЛ более 80*109 /л - лейкемический
ОКЛ норма или снижение – алейкемический
- В крови появляются бластные клетки
- Может определяться лейкемический
провал, а может быть скрытым
6. Острый лейкоз
- В костном мозге:- гиперплазия
- анаплазия
- метаплазия
- Гипоксия (анемия)
- Геморрагический синдром
- Лейкемические проявления
7. Маркеры лейкозов
М0 – все гистохимические реакции - !иммунофенотип – CD 13, 33, 34
хромосомные аномалии М1, 2 - (миелобластный)
- реакция на миелопероксидазу +
- реакция на судан черный (липиды) +
- иммунофенотип – CD 13, 33
- хромосомные аномалии - t(8;21)
8. Маркеры лейкозов
Острый лимфолейкоз (пре В- клеточный)- реакция Шик (гликоген в
гранулярной форме) +
- иммунофенотип – CD 10, 19
- хромосомные аномалии - t(9;22)
9. Хронический миелолейкоз
ОКЛ – повышено: миелобласты – 4 – 5%промиелоциты – 8 - 10%
миелоциты – 10 - 18%
метамиелоциты – 20%
палочкоядерные – 20%
сегментоядерные – 10 - 15%
Очень много базофилов и эозинофилов
Лимфоциты – снижены
Моноциты - снижены
Эритроциты – снижены
Гемоглобин – снижен
10. Хронический лимфолейкоз IV стадия финал
В крови:лимфоциты – увеличены или сильно увеличены
- лимфоциты – 60 – 80%
- пролимфоциты – определяются
- опухолевые лимфоциты - недифференцированы
эритроциты – снижены
гемоглобин – снижен
тромбоциты – снижены
В костном мозге: лимфоидная метаплазия
Клиника: - увеличение лимфоузлов, селезенки
(безболезненны)
- аутоиммунные осложнения (запретные клоны)
- иммунные гемолитические анемии
11. Причины смерти при хроническом лимфолейкозе
30% - несвязанные с хроническимлимфолейкозом
50% - инфекция
15% - осложнения лечения
5% - кровотечения, гемолиз, инфекции
ХЛЛ - неизлечимы
12. Стадии хронического лимфолейкоза
0 - лимфоцитоз до 15*109/лпродолжительность жизни
- около 150 месяцев
I - лимфоденопатия
- около 100 месяцев
II - спленомегалия
- около 70 месяцев
III – анемия
- около 19 месяцев
IV – тромбоцитопения
- около 19 месяцев
13.
14.
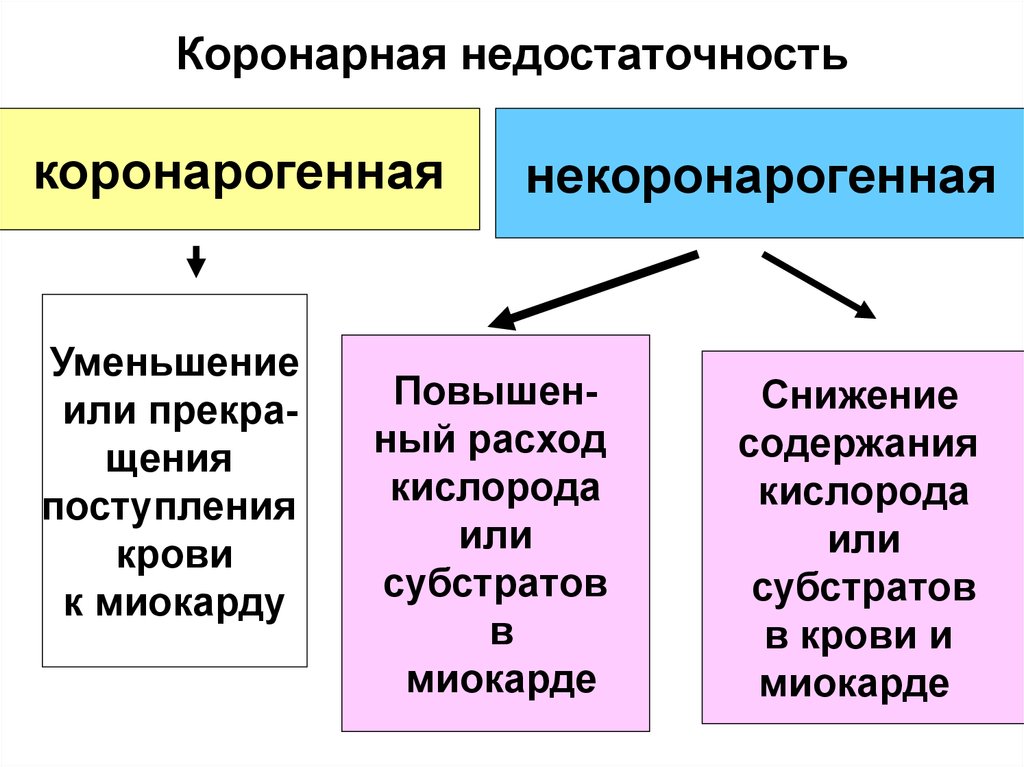
15. Коронарная недостаточность
коронарогеннаяУменьшение
или прекращения
поступления
крови
к миокарду
некоронарогенная
Повышенный расход
кислорода
или
субстратов
в
миокарде
Снижение
содержания
кислорода
или
субстратов
в крови и
миокарде
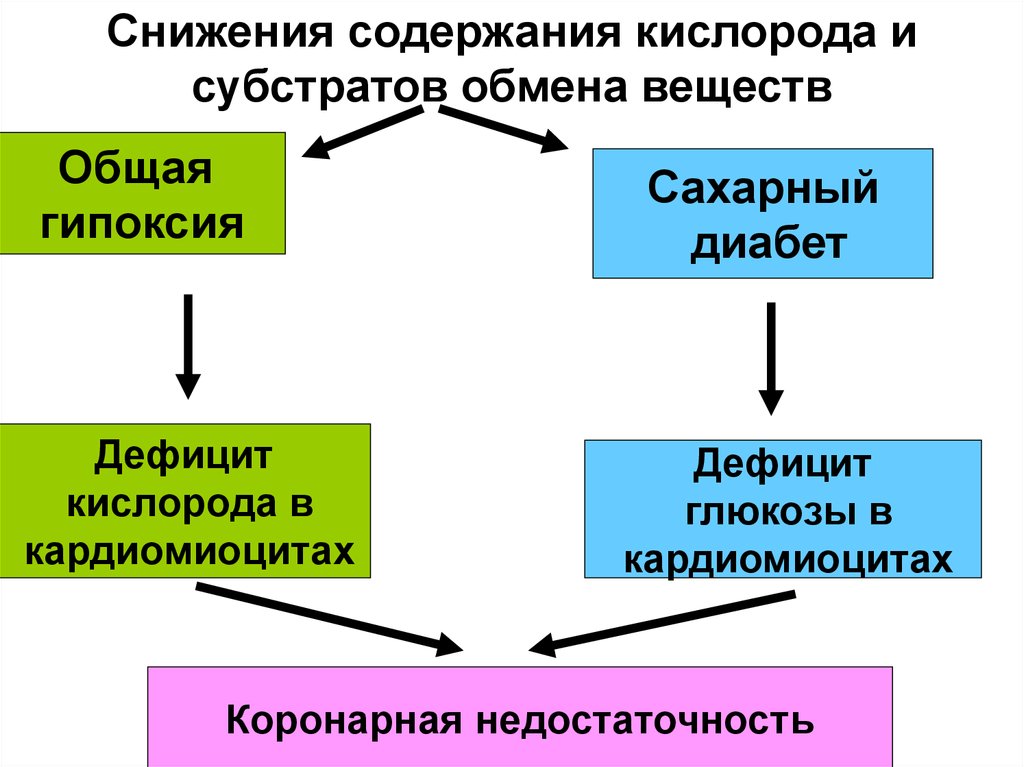
16. Снижения содержания кислорода и субстратов обмена веществ
Общаягипоксия
Дефицит
кислорода в
кардиомиоцитах
Сахарный
диабет
Дефицит
глюкозы в
кардиомиоцитах
Коронарная недостаточность
17.
Увеличение потребления миокардом кислородаЗначительное повышение работы
сердца вызывает
Чрезмерная
физическая
нагрузка
гиперволемия
Выраженная
гемоконцентрация
18. Повреждение миокарда избытком катехоламинов связано с:
- Повышением расхода кислорода вмиокарде, за счет положительного хронои инотропного эффекта
- Снижением механизмов ресинтеза АТФ
- Снижением коронарного кровотока
- Образованием избытка активных форм
кислорода и перекисей липидов
19. Факторы вызывающие коронарную недостаточность
- Атеросклероз коронарных артерий- Агрегаты форменных элементы крови
или тромбы
- Спазм коронарных артерий
- Уменьшение притока крови к сердцу и
снижение перфузионного давления в
коронарных артериях
20.
21.
22.
23.
24.
25.
26.
27.
28. Изменение в клетках в зависимости от продолжительности ишемии
Несколькосекунд
1 – 2 минуты
Около 10
минут
Начало снижения уровня АТФ
Прекращение сократительной
функции
Снижение уровня АТФ на 50%
Около 20
минут
Снижение уровня АТФ на 90%
20 – 40 минут
Необратимое повреждение
кардиомиоцитов
29.
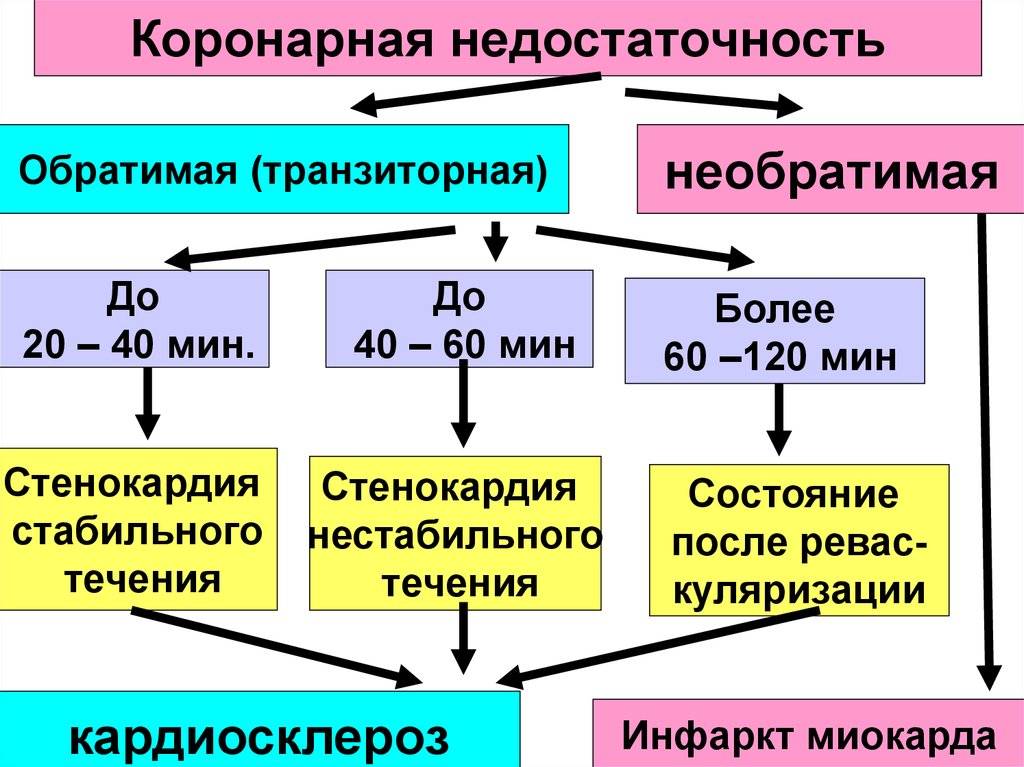
Коронарная недостаточностьОбратимая (транзиторная)
необратимая
До
20 – 40 мин.
До
40 – 60 мин
Более
60 –120 мин
Стенокардия
стабильного
течения
Стенокардия
нестабильного
течения
кардиосклероз
Состояние
после реваскуляризации
Инфаркт миокарда
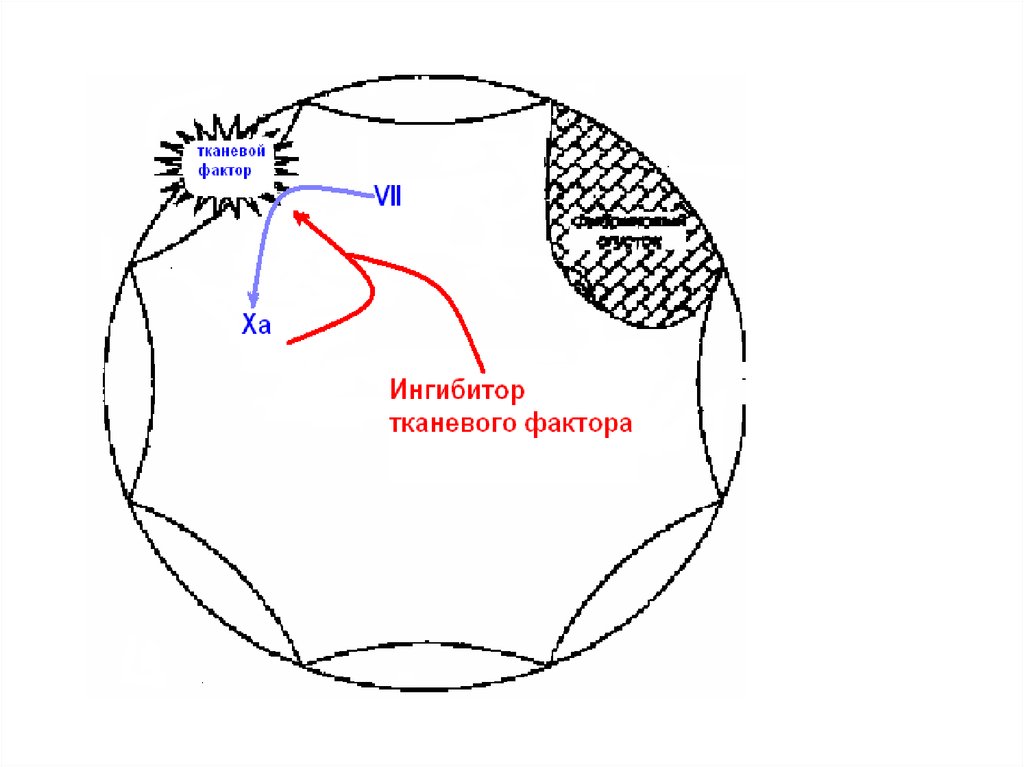
30.
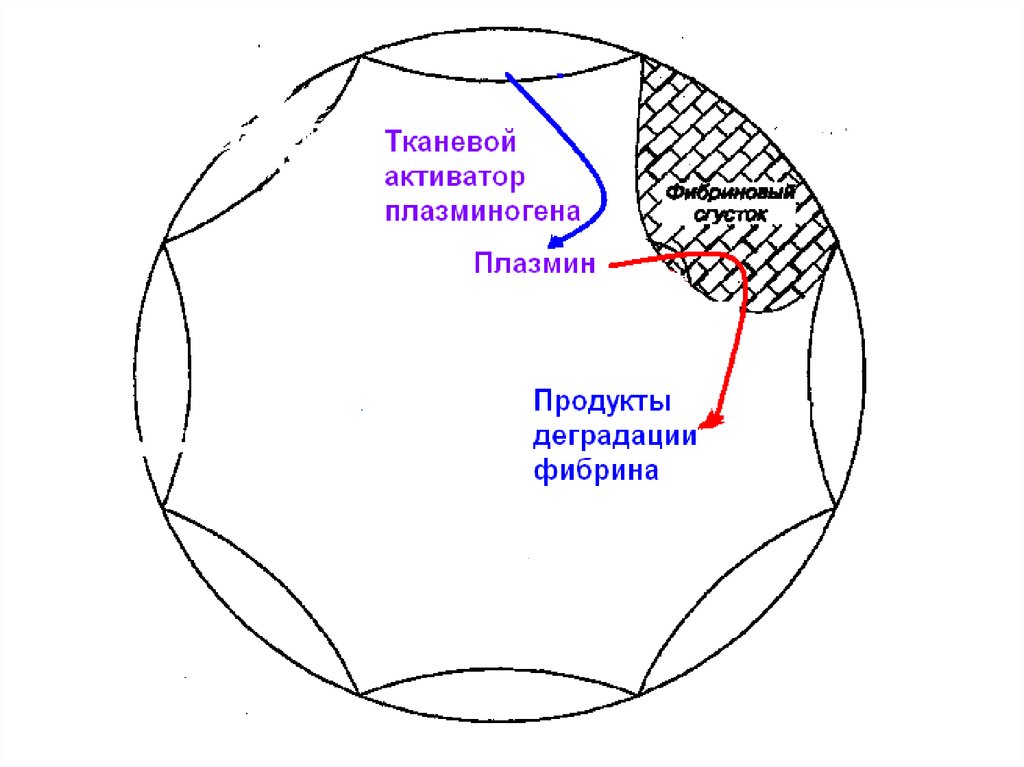
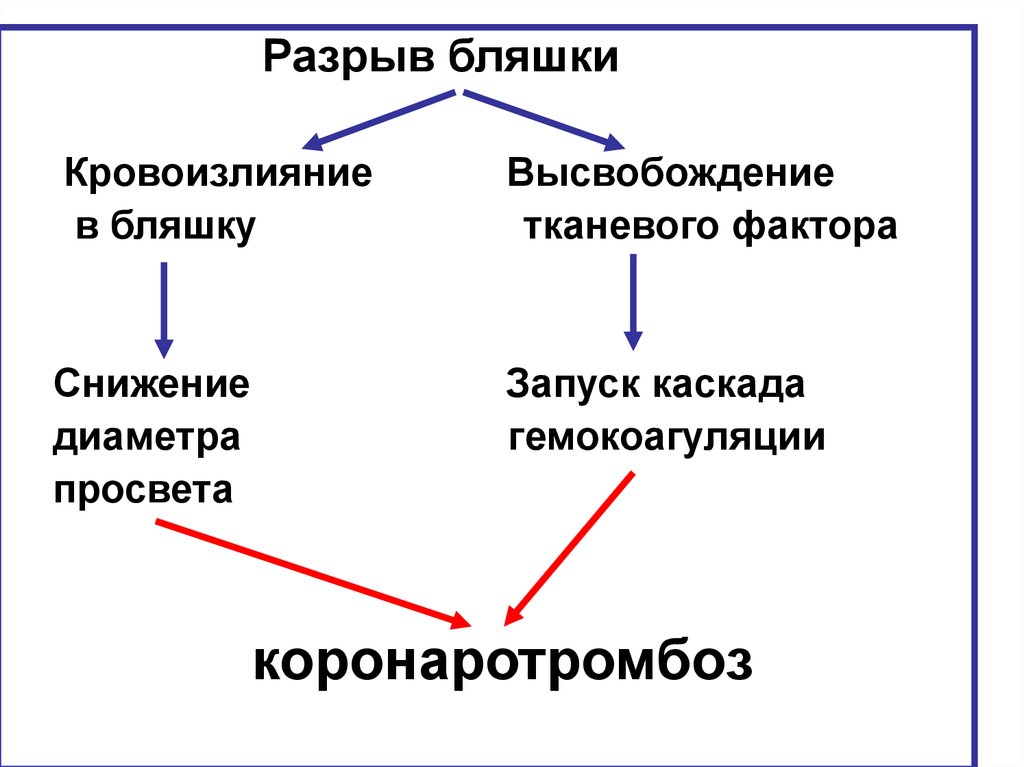
Разрыв бляшкиКровоизлияние
в бляшку
Высвобождение
тканевого фактора
Снижение
диаметра
просвета
Запуск каскада
гемокоагуляции
коронаротромбоз
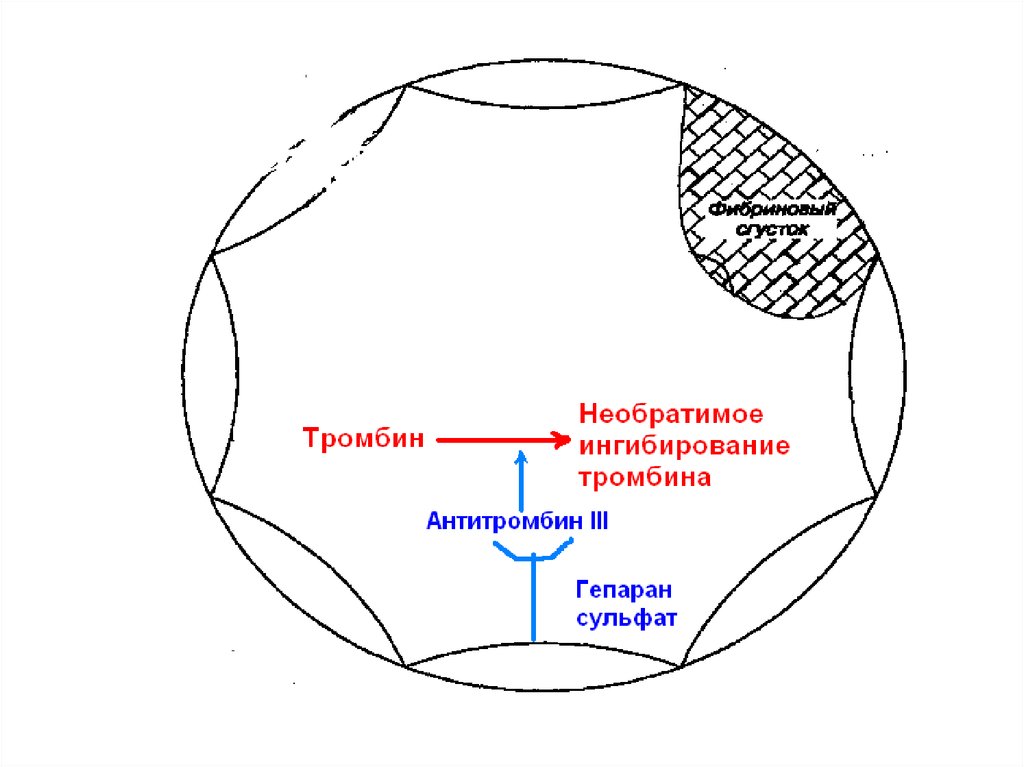
31.
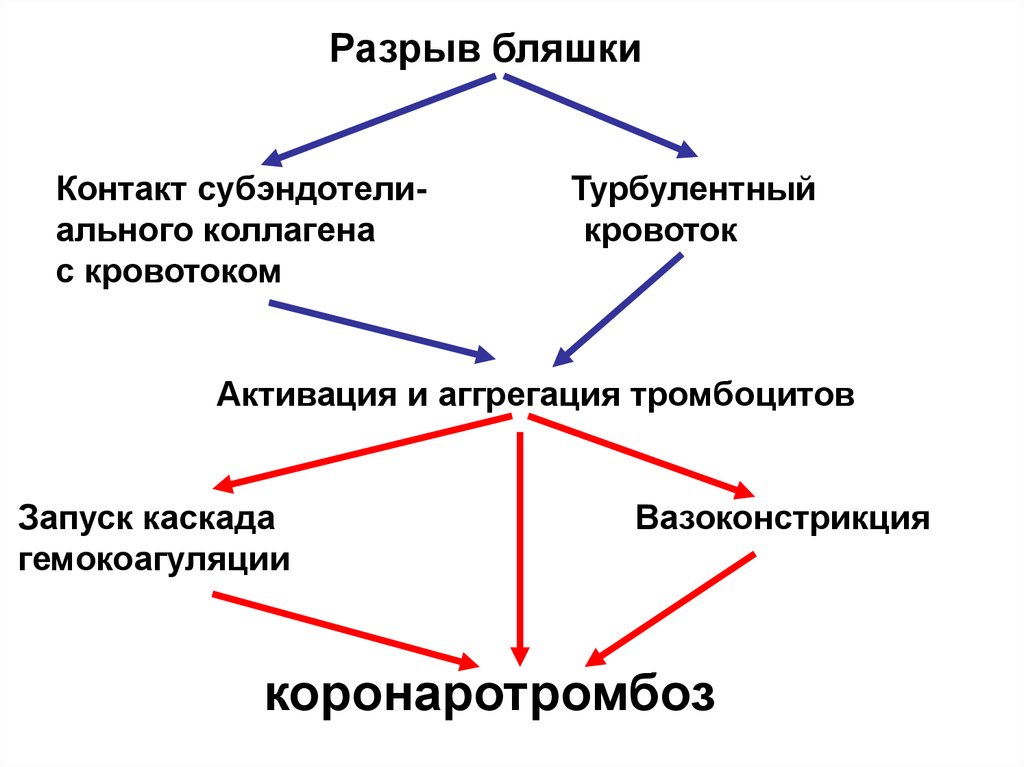
Разрыв бляшкиКонтакт субэндотелиального коллагена
с кровотоком
Турбулентный
кровоток
Активация и аггрегация тромбоцитов
Запуск каскада
гемокоагуляции
Вазоконстрикция
коронаротромбоз
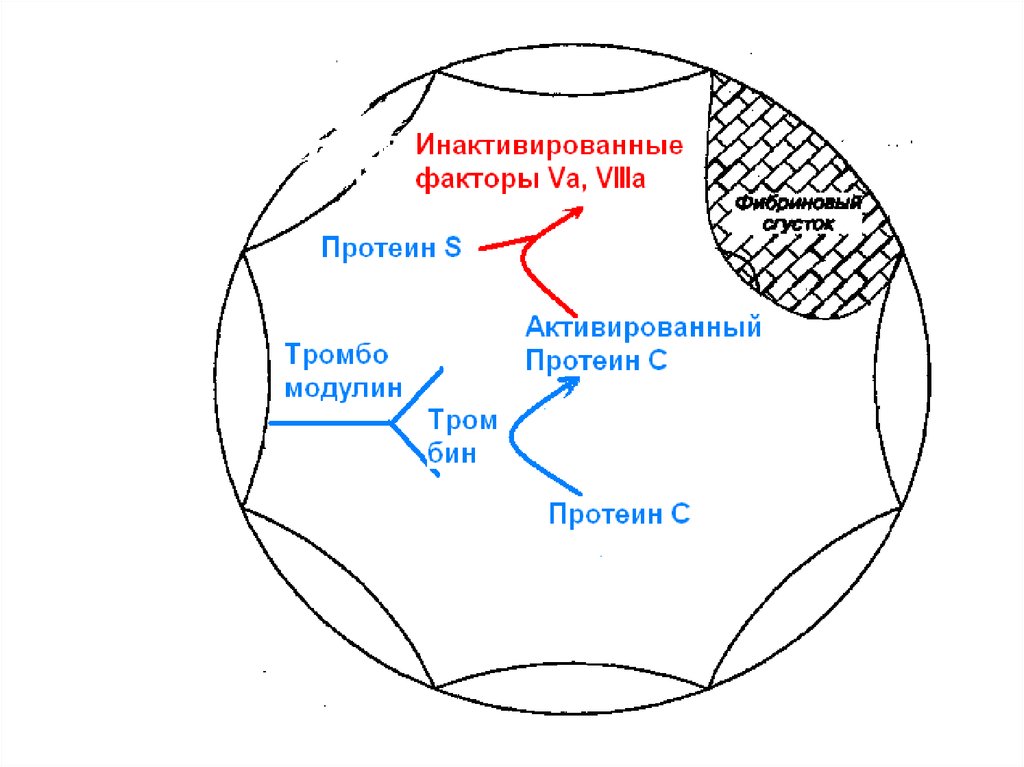
32.
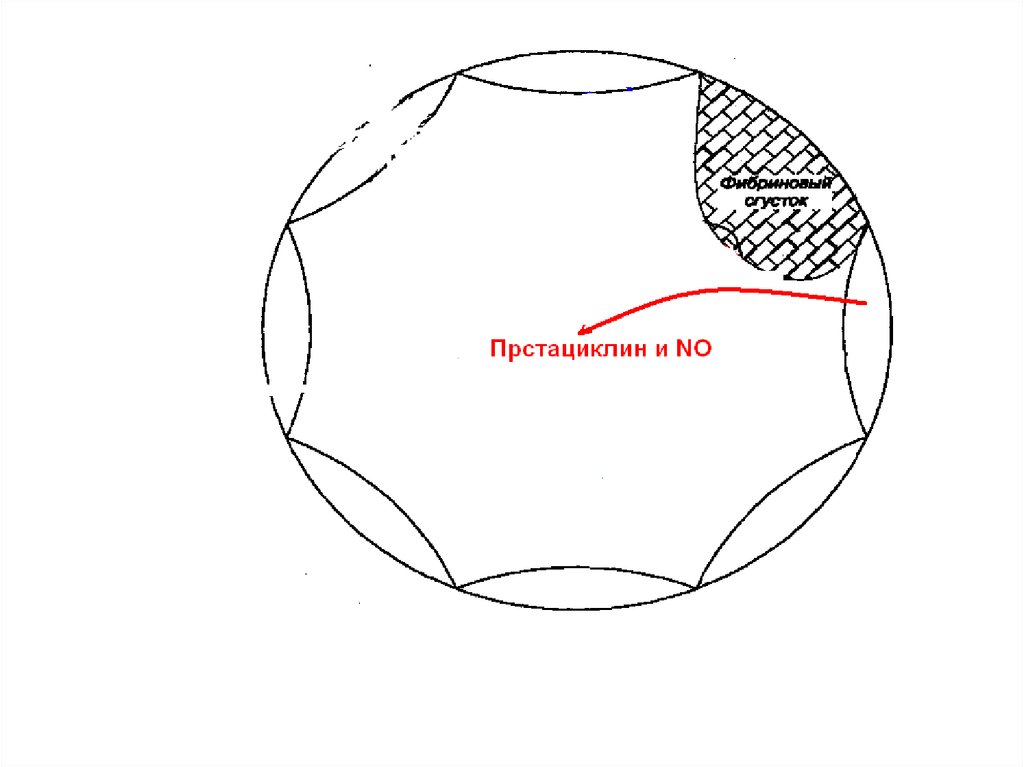
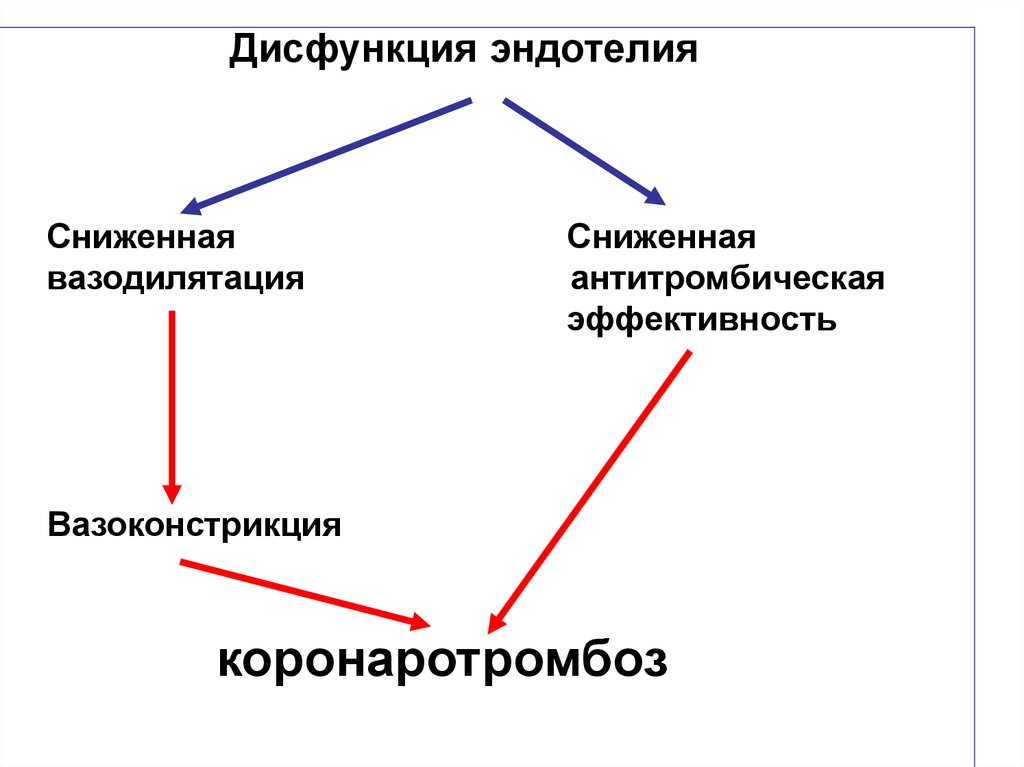
Дисфункция эндотелияСниженная
вазодилятация
Сниженная
антитромбическая
эффективность
Вазоконстрикция
коронаротромбоз
33.
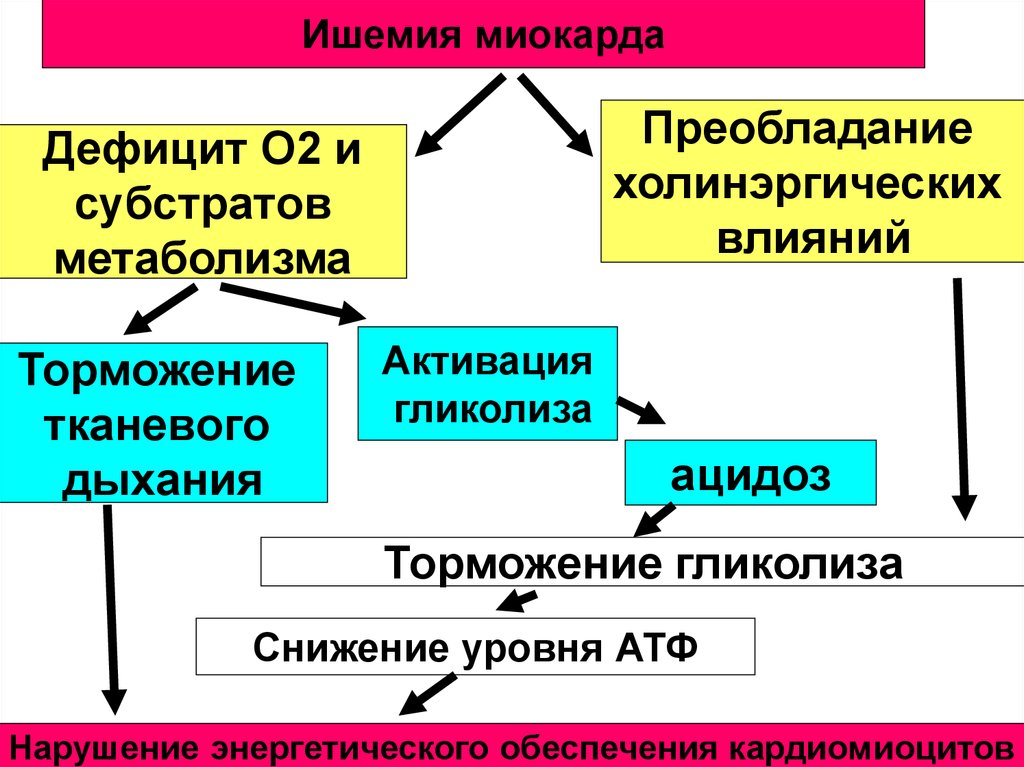
Ишемия миокардаПреобладание
холинэргических
влияний
Дефицит О2 и
субстратов
метаболизма
Торможение
тканевого
дыхания
Активация
гликолиза
ацидоз
Торможение гликолиза
Снижение уровня АТФ
Нарушение энергетического обеспечения кардиомиоцитов
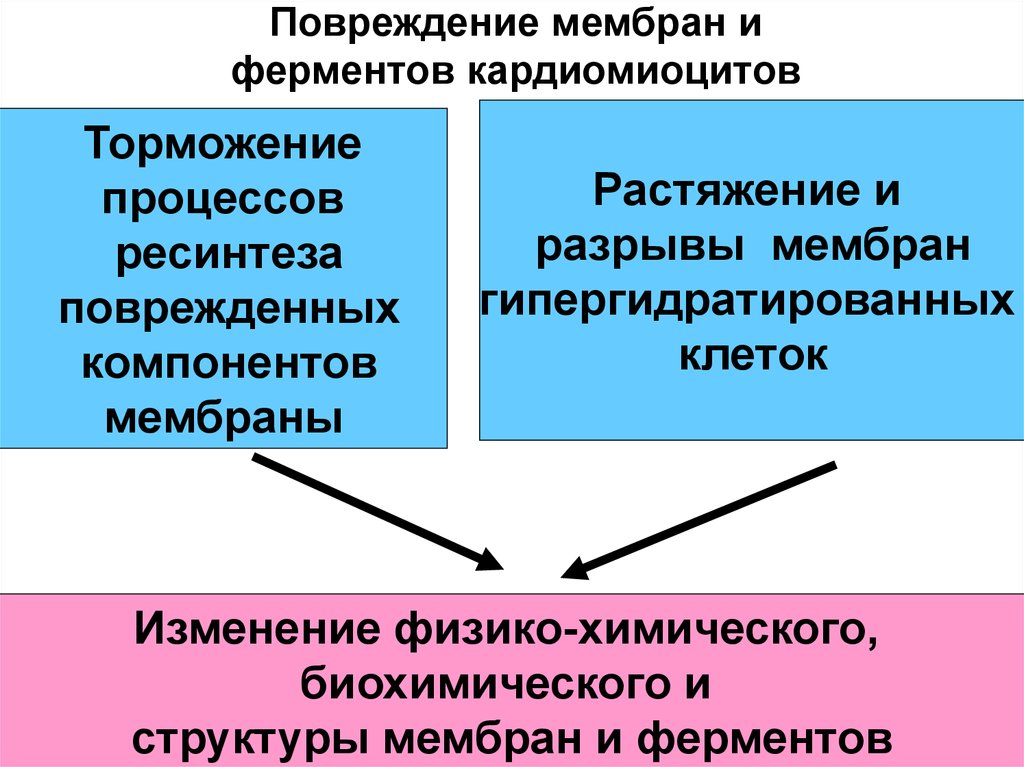
34. Повреждение мембран и ферментов кардиомиоцитов
Торможениепроцессов
ресинтеза
поврежденных
компонентов
мембраны
Растяжение и
разрывы мембран
гипергидратированных
клеток
Изменение физико-химического,
биохимического и
структуры мембран и ферментов
35. Нарушение внутри- и внеклеточного соотношения и распределения отдельных ионов и жидкости
- Увеличение концентрации К+ вне клеток- Накопление жидкости в клетках
- Повышение концентрации Na+ в клетках
- Увеличение концентрации Са2+ в клетках
36.
Избыток адреналина в миокардеАутоокисление
адреналина
в адренхром
Увеличение
транспорта Са2+
в кардиомиоциты
Усиление
гидролиза
АТФ
Ксантин в
Мочевую кислоту
Генерация избытка активных форм кислорода
Накопление избытка субстратов ПОЛ
Интенсификация ПОЛ
37.
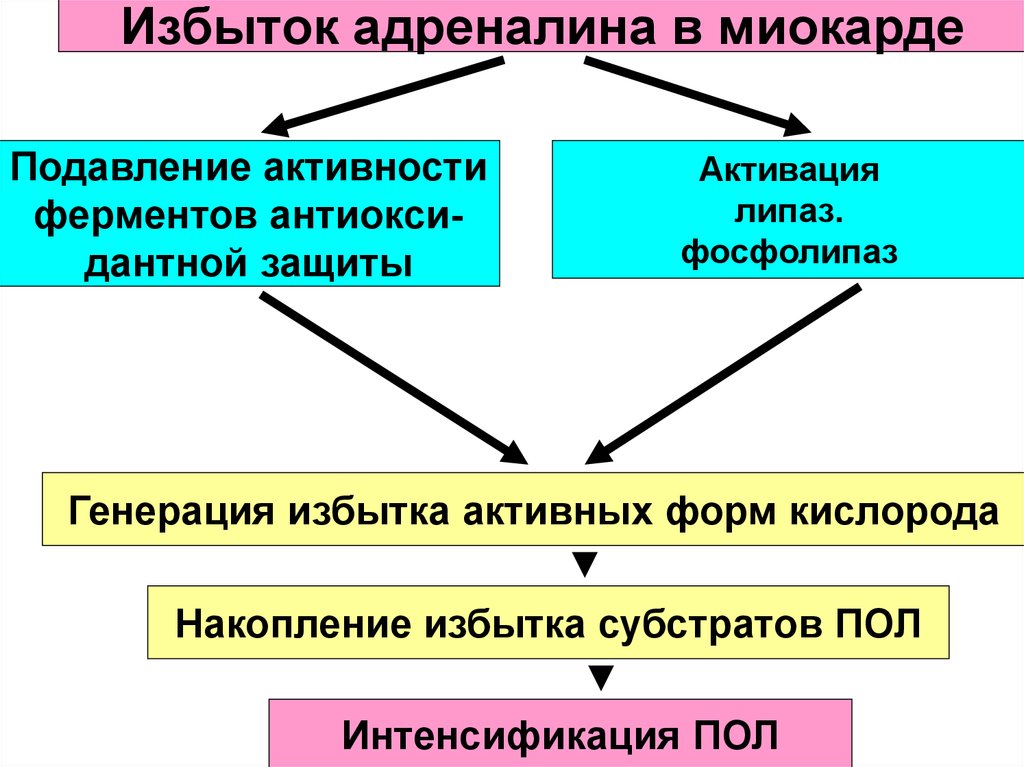
Избыток адреналина в миокардеПодавление активности
ферментов антиоксидантной защиты
Активация
липаз.
фосфолипаз
Генерация избытка активных форм кислорода
Накопление избытка субстратов ПОЛ
Интенсификация ПОЛ



















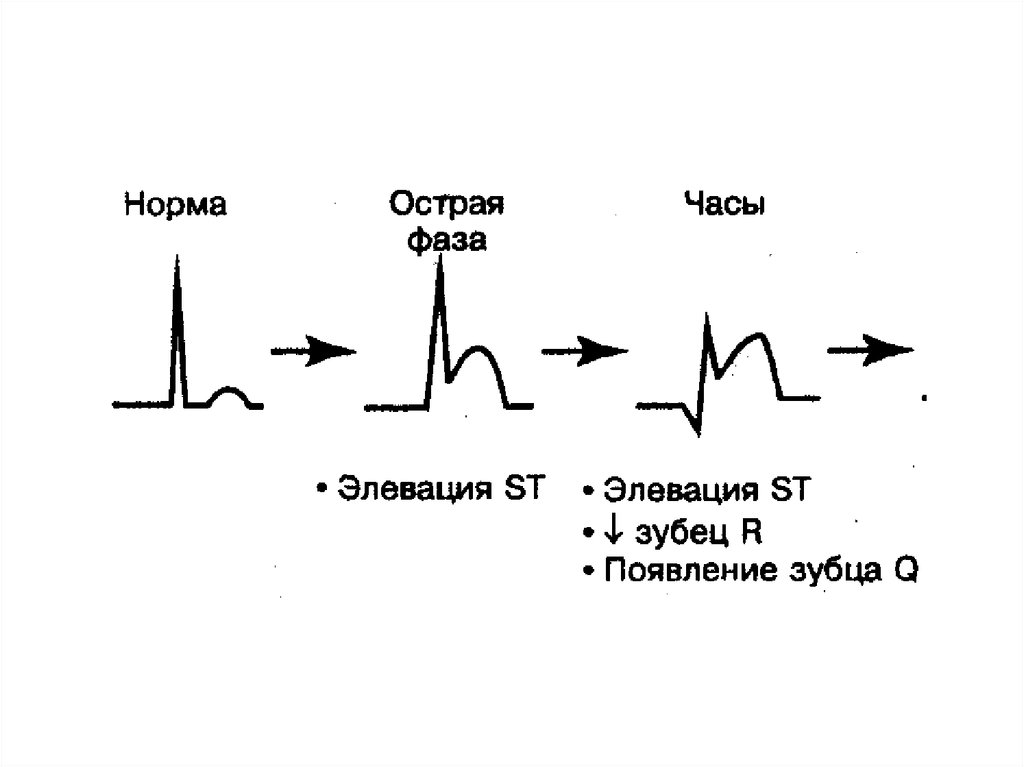
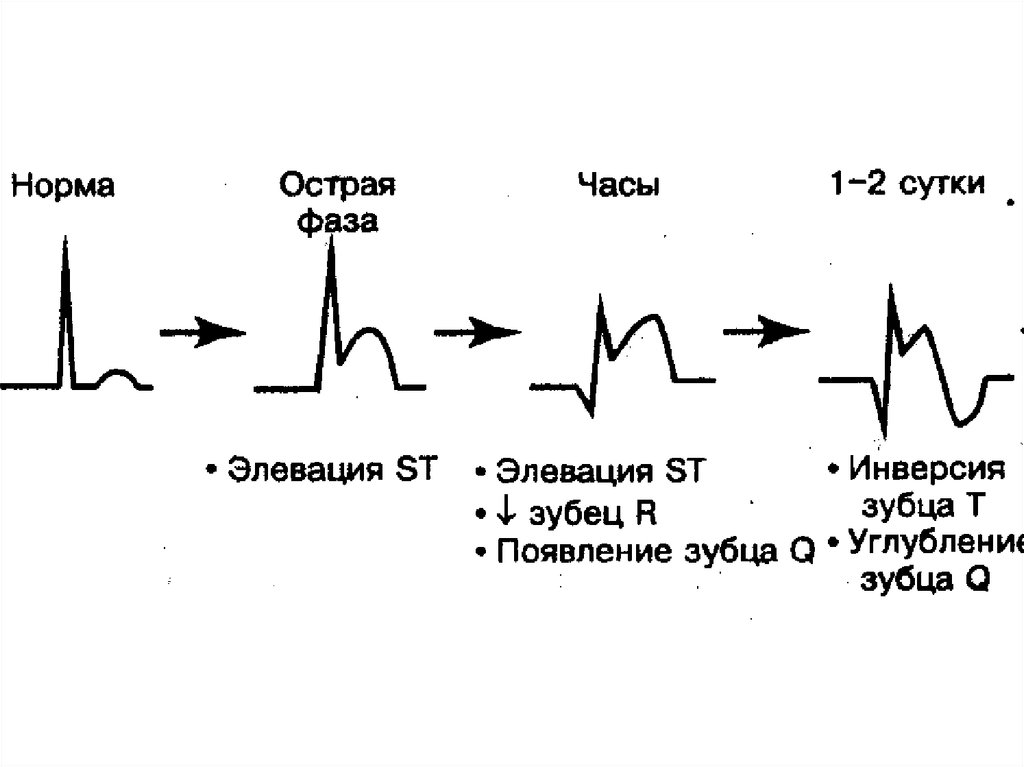
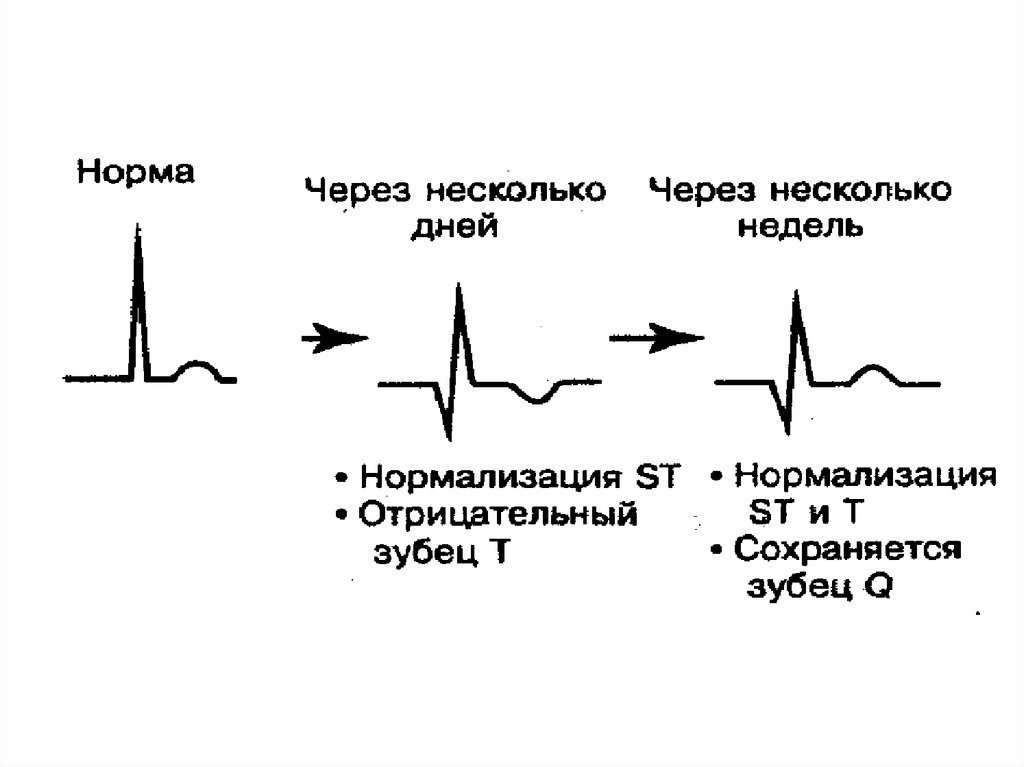

 Медицина
Медицина








