Похожие презентации:
Рекомендации ESC по клапанным порокам сердца
1. Обзор рекомендаций ESC по клапанным порокам сердца
Федеральное государственное бюджетное учреждение«Национальный медицинский исследовательский центр профилактической
медицины» Министерства здравоохранения РФ
СНК по кардиологии
Выполнила: студентка РНИМУ им. Н.И.Пирогова
Володина В.А. 6 курс ЛФ
Руководитель кружка: директор НМИЦ Профилактической медицины,
член-к. РАН, профессор, д.м.н. Драпкина Оксана Михайловна
Москва 2017
2. План обзора
Общие положения новых рекомендацийРекомендации по отдельным клапанным порокам
Аортальная регургитация
Аортальный стеноз
Митральная регургитация
Митральный стеноз
Трикуспидальная регургитация
Трикуспидальный стеноз
Протезирование клапанов
Беременность и КПС
3.
Основные вопросы для оценки пациентов для клапанного вмешательстваНасколько серьезен КПС?
Какова этиология КПС?
Имеются ли у пациента симптомы?
Имеются ли симптомы, связанные с клапанной болезнью?
Имеют ли место какие-либо симптомы у бессимптомных пациентов, которые указывают на худший результат при
задержке вмешательства?
Какова ожидаемая продолжительность жизни* пациента и ожидаемое качество жизни?
Перевешивают ли ожидаемые выгоды от вмешательства (в сравнении со спонтанным исходом) его риски?
Native
Каков оптимальный метод лечения? Хирургическая замена клапана (механическая или биологическая),
хирургическое восстановление клапана или установка катетера?
Являются ли местные ресурсы (местный опыт и исходные данные для данного вмешательства) оптимальными для
запланированного вмешательства?
Каковы пожелания пациента?
*Ожидаемая продолжительность жизни должна оцениваться в зависимости от возраста, пола, сопутствующих
заболеваний и ожидаемой продолжительности жизни в конкретной стране.
4.
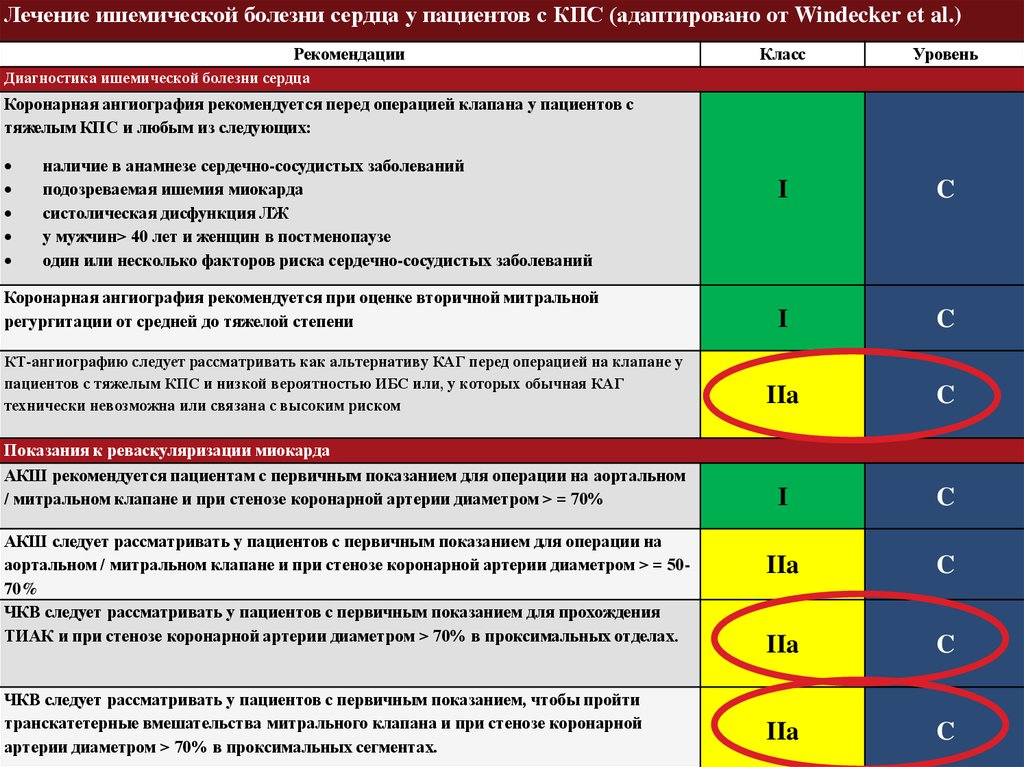
Лечение ишемической болезни сердца у пациентов с КПС (адаптировано от Windecker et al.)Рекомендации
Класс
Уровень
I
C
I
C
КТ-ангиографию следует рассматривать как альтернативу КАГ перед операцией на клапане у
пациентов с тяжелым КПС и низкой вероятностью ИБС или, у которых обычная КАГ
технически невозможна или связана с высоким риском
IIa
C
Показания к реваскуляризации миокарда
АКШ рекомендуется пациентам с первичным показанием для операции на аортальном
/ митральном клапане и при стенозе коронарной артерии диаметром > = 70%
I
C
IIa
C
IIa
C
IIa
C
Диагностика ишемической болезни сердца
Коронарная ангиография рекомендуется перед операцией клапана у пациентов с
тяжелым КПС и любым из следующих:
наличие в анамнезе сердечно-сосудистых заболеваний
подозреваемая ишемия миокарда
систолическая дисфункция ЛЖ
у мужчин> 40 лет и женщин в постменопаузе
один или несколько факторов риска сердечно-сосудистых заболеваний
Коронарная ангиография рекомендуется при оценке вторичной митральной
регургитации от средней до тяжелой степени
АКШ следует рассматривать у пациентов с первичным показанием для операции на
аортальном / митральном клапане и при стенозе коронарной артерии диаметром > = 5070%
ЧКВ следует рассматривать у пациентов с первичным показанием для прохождения
ТИАК и при стенозе коронарной артерии диаметром > 70% в проксимальных отделах .
ЧКВ следует рассматривать у пациентов с первичным показанием, чтобы пройти
транскатетерные вмешательства митрального клапана и при стенозе коронарной
артерии диаметром > 70% в проксимальных сегментах.
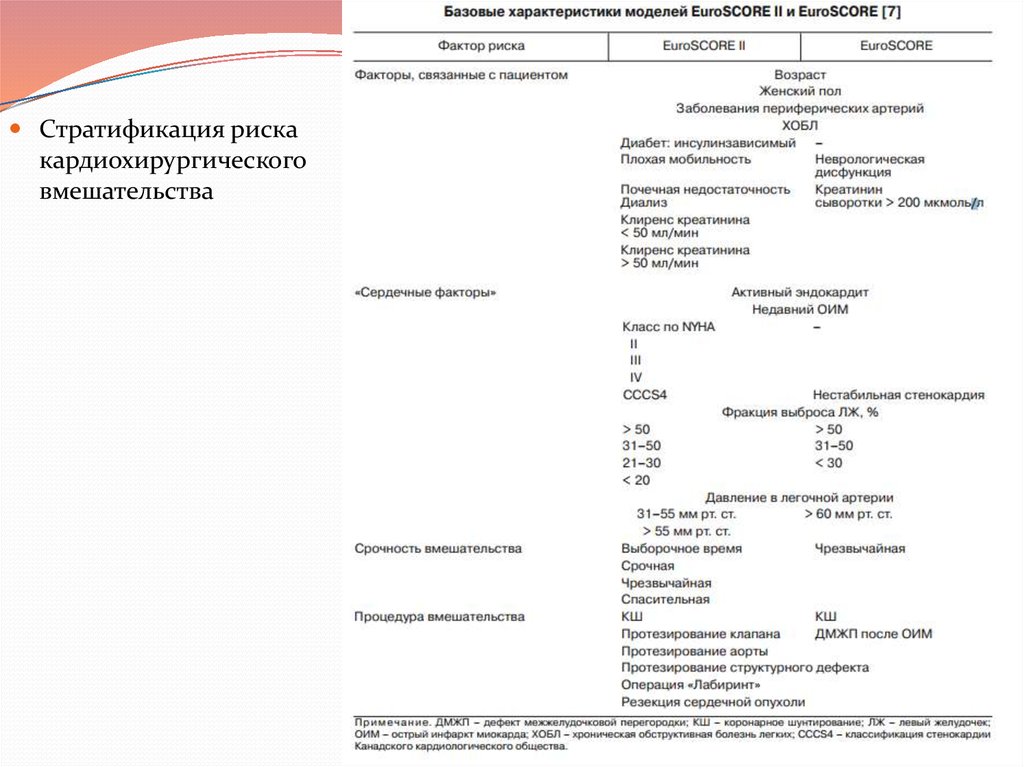
5.
Стратификация рискакардиохирургического
вмешательства
6.
Особое отношение к пожилымпациентам
Профилактика эндокардита
Профилактика ревматической лихорадки
7.
Рекомендуемые требования кардиологического центра по КПС(модифицированный Chambers et al.)
Требования
• Многодисциплинарные команды с компетенциями в замене клапанов, в операциях на
корне аорты, митральном, трикуспидальном и аортальном восстановлении клапанов, а
также методы транскатетерной замены аортального и митрального клапана, включая
повторные операции и повторные вмешательства.
• Кардиологические команды должны встречаться повсеместно и работать со стандартными
рабочими процедурами.
Изображения, включая трехмерные и стресс-эхокардиографические методы,
периоперационная ТОЭ (Трансэзофагеальная эхокардиография), КТ сердца, МРТ и
позитронно-эмиссионная томография-КТ.
Регулярная консультация с другими центрами
Резервные услуги, включая других кардиологов, кардиохирургов, реаниматологов и специалистов
других медицинских специальностей.
8.
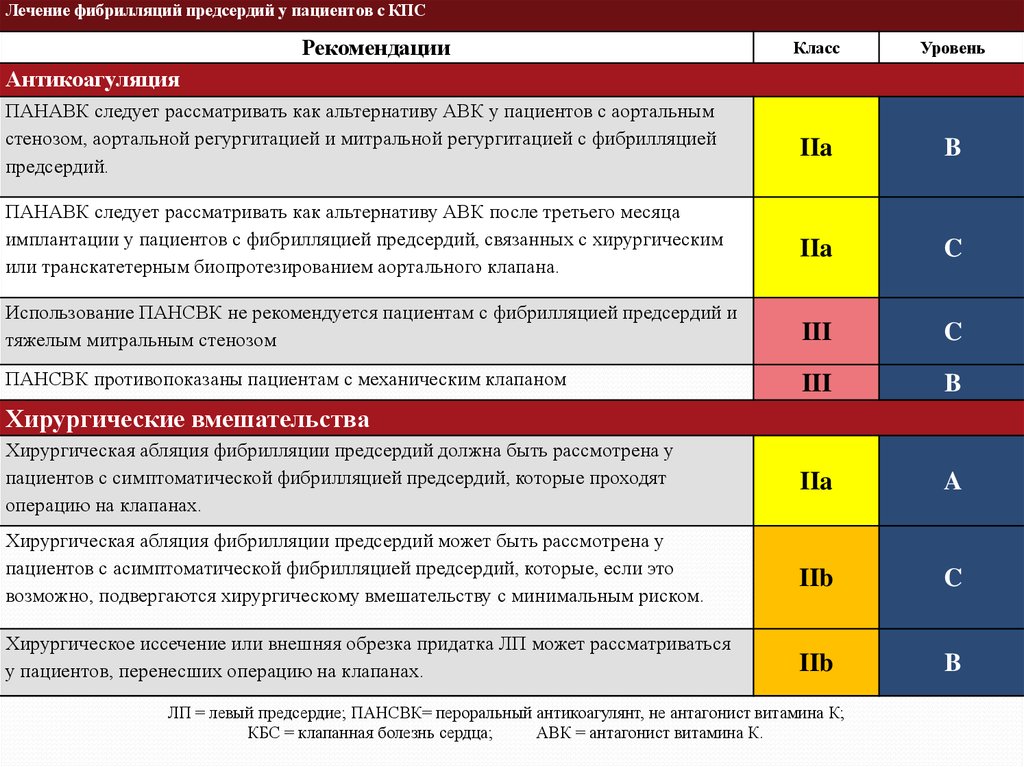
Лечение фибрилляций предсердий у пациентов с КПСРекомендации
Класс
Уровень
IIa
B
IIa
C
Использование ПАНСВК не рекомендуется пациентам с фибрилляцией предсердий и
тяжелым митральным стенозом
III
C
ПАНСВК противопоказаны пациентам с механическим клапаном
III
B
IIa
A
IIb
C
IIb
B
Антикоагуляция
ПАНАВК следует рассматривать как альтернативу АВК у пациентов с аортальным
стенозом, аортальной регургитацией и митральной регургитацией с фибрилляцией
предсердий.
ПАНАВК следует рассматривать как альтернативу АВК после третьего месяца
имплантации у пациентов с фибрилляцией предсердий, связанных с хирургическим
или транскатетерным биопротезированием аортального клапана.
Хирургические вмешательства
Хирургическая абляция фибрилляции предсердий должна быть рассмотрена у
пациентов с симптоматической фибрилляцией предсердий, которые проходят
операцию на клапанах.
Хирургическая абляция фибрилляции предсердий может быть рассмотрена у
пациентов с асимптоматической фибрилляцией предсердий, которые, если это
возможно, подвергаются хирургическому вмешательству с минимальным риском.
Хирургическое иссечение или внешняя обрезка придатка ЛП может рассматриваться
у пациентов, перенесших операцию на клапанах.
ЛП = левый предсердие; ПАНСВК= пероральный антикоагулянт, не антагонист витамина К;
КБС = клапанная болезнь сердца;
АВК = антагонист витамина К.
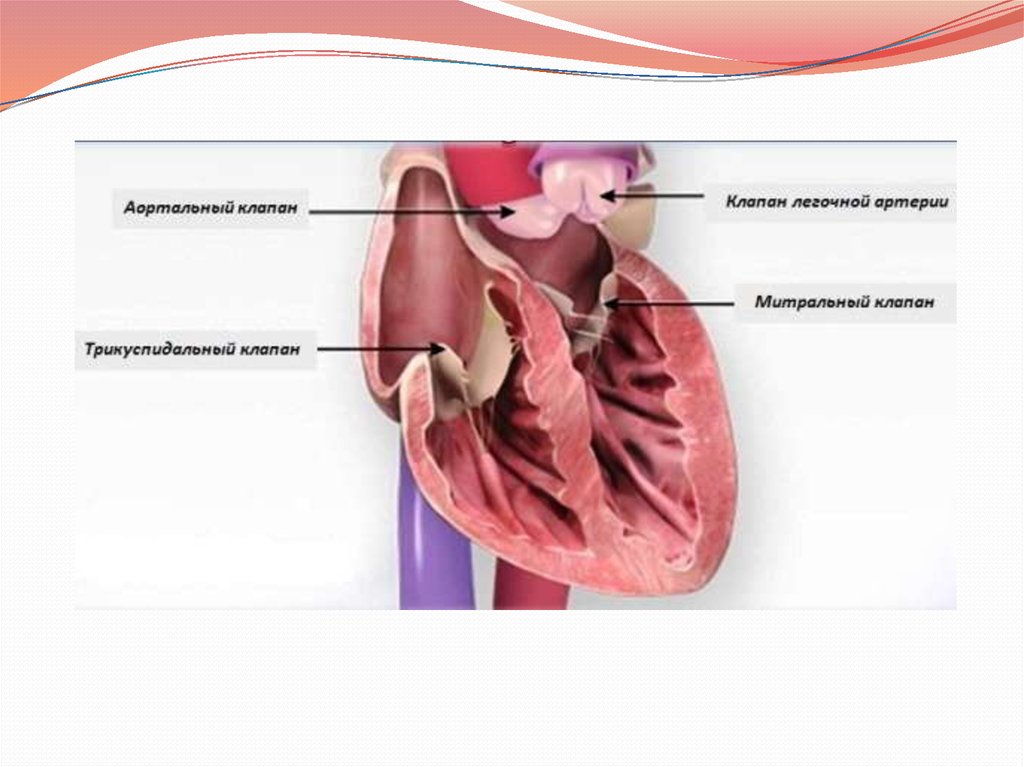
9. Нормальное строение аортального клапана
10. Аортальная недостаточность (регургитация)
11. Сердечно-сосудистая МРТ, МСКТ
ЭхокардиографияОценка морфологии клапана: трехстворчатый, двустворчатый,
одностворчатый или четырехстворчатый клапан.
Определение направления потока регургитации аорты по длинной оси
(центральный или эксцентричный) и ее происхождение по короткой оси
(центральный или комиссуральный).
Идентификация механизма:
нормальные створки, но недостаточная коадаптация из-за дилатации корня
аорты центральным потоком (тип 1);
пролапс створки с эксцентричным потоком (тип 2);
ретракция с плохим качеством ткани створок и большим центральным или
эксцентриковым потоком (тип 3).
Количественная оценка аортальной регургитации
Измерение функции и размеров ЛЖ
Сердечно-сосудистая МРТ, МСКТ
12.
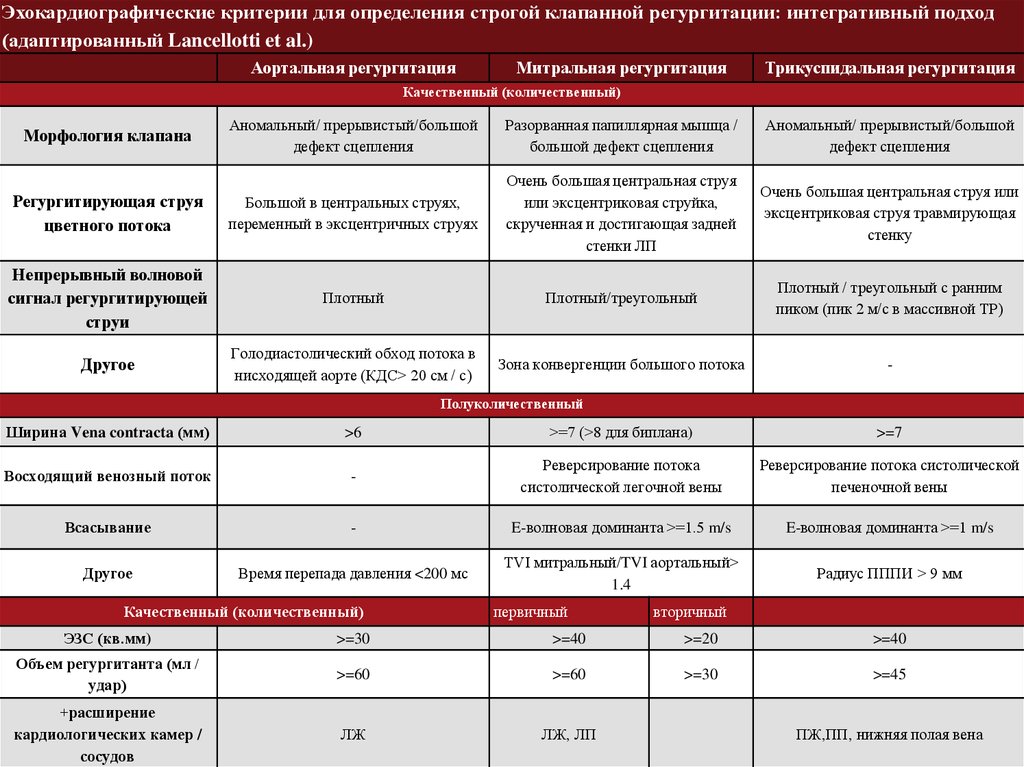
Эхокардиографические критерии для определения строгой клапанной регургитации: интегративный подход(адаптированный Lancellotti et al.)
Аортальная регургитация
Митральная регургитация
Трикуспидальная регургитация
Качественный (количественный)
Аномальный/ прерывистый/большой
дефект сцепления
Разорванная папиллярная мышца /
большой дефект сцепления
Аномальный/ прерывистый/большой
дефект сцепления
Регургитирующая струя
цветного потока
Большой в центральных струях,
переменный в эксцентричных струях
Очень большая центральная струя
или эксцентриковая струйка,
скрученная и достигающая задней
стенки ЛП
Очень большая центральная струя или
эксцентриковая струя травмирующая
стенку
Непрерывный волновой
сигнал регургитирующей
струи
Плотный
Плотный/треугольный
Плотный / треугольный с ранним
пиком (пик 2 м/с в массивной ТР)
Другое
Голодиастолический обход потока в
нисходящей аорте (КДС> 20 см / с)
Зона конвергенции большого потока
-
Морфология клапана
Полуколичественный
Ширина Vena contracta (мм)
>6
>=7 (>8 для биплана)
>=7
Восходящий венозный поток
-
Реверсирование потока
систолической легочной вены
Реверсирование потока систолической
печеночной вены
Всасывание
-
E-волновая доминанта >=1.5 m/s
E-волновая доминанта >=1 m/s
Другое
Время перепада давления <200 мс
TVI митральный/TVI аортальный>
1.4
Радиус ПППИ > 9 мм
Качественный (количественный)
первичный
вторичный
ЭЗС (кв.мм)
>=30
>=40
>=20
>=40
Объем регургитанта (мл /
удар)
>=60
>=60
>=30
>=45
+расширение
кардиологических камер /
сосудов
ЛЖ
ЛЖ, ЛП
ПЖ,ПП, нижняя полая вена
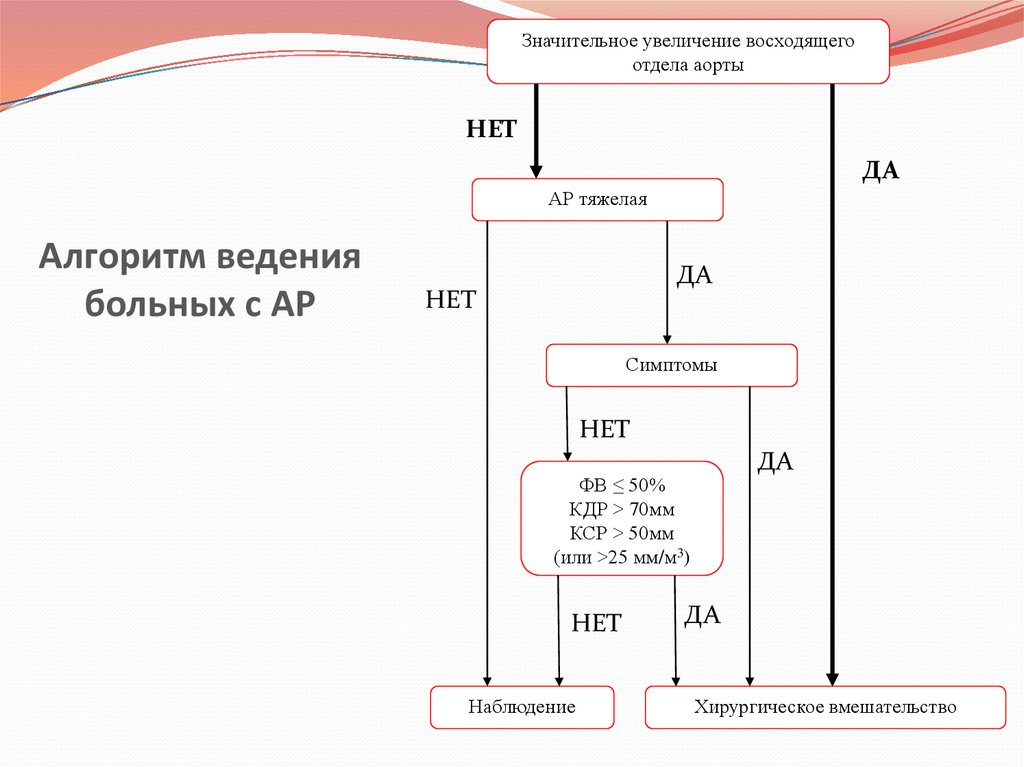
13. Алгоритм ведения больных с АР
Значительное увеличение восходящегоотдела аорты
НЕТ
ДА
АР тяжелая
Алгоритм ведения
больных с АР
ДА
НЕТ
Симптомы
НЕТ
ДА
ФВ ≤ 50%
КДР ˃ 70мм
КСР ˃ 50мм
(или ˃25 мм/м3)
НЕТ
Наблюдение
ДА
Хирургическое вмешательство
14.
Показания к операции при (A) тяжелой аортальной регургитации и (Б) патологии корня аорты (независимо от степени тяжестиаортальной регургитации)
Показания к операции
А. Тяжелая аортальная регургитация
Хирургическое вмешательство рекомендуется для пациентов с симптоматикой.
Хирургическое вмешательство рекомендуется для бессимптомных пациентов с ФВ ЛЖ в состоянии покоя ≤50%.
Хирургическое вмешательство рекомендуется для пациентов с наличием показаний к АКШ, операции на
восходящей аорте или другом клапане
Рекомендуется провести обсуждение с кардиологической бригадой о возможности восстановления аортального
клапана как альтернативы замене аортального клапана для отдельных пациентов
Хирургическое вмешательство рекомендуется для бессимптомных пациентов со значительным увеличением
левого желудочка при фракции выброса левого желудочка в состоянии покоя > 50% с тяжелой дилатацией ЛЖ:
конечно-диастолический размер левого желудочка (КДР ЛЖ) > 70 мм или конечно-систолический размер левого
желудочка (КСР ЛЖ) > 50 мм (или при КСР ЛЖ > 25 мм/м2 ППТ для пациентов с маленьким объемом тела)
Класс
Уровень
I
B
I
B
I
C
I
C
IIa
B
Б. Аневризма аортального корня или трубчатой восходящей аорты (независимо от степени тяжести аортальной регургитации)
Восстановление клапана аорты, используя реплантацию или аортальную аннулопластическую реконструкцию,
рекомендуется для молодых пациентов с дилатацией корня аорты и трикуспидальным аортальным клапаном, при
выполнении операции опытными хирургами.
Хирургическое вмешательство рекомендуется для пациентов с синдромом Марфана и патологией корня аорты с
максимальным диаметром восходящей аорты ≥ 50 мм.
Хирургическое вмешательство нужно рассматривать для пациентов с патологией корня аорты с максимальным
диаметром восходящей аорты:
≥ 45 мм у пациентов с синдромом Марфана и дополнительными факторами риска или пациентов с мутацией
ТРФБР1 или ТРФБР2 (трансформирующий ростовой фактор бета рецептор) (включая синдром ЛойсаДитца).
≥ 50 мм у пациентов с двустворчатым аортальным клапаном и дополнительными факторами риска или
коарктацией.
≥ 55 мм для всех других пациентов.
Когда хирургическое вмешательство показано прежде всего для аортального клапана, нужно рассмотреть вариант
замены корня аорты или трубчатой восходящей аорты при ≥ 45 мм, в частности при наличии двустворчатого
клапана.
I
C
I
C
IIa
C
IIa
C
15. Лекарственная терапия
У пациентов с синдромом Марфана бета-блокаторыи/или лозартан могут замедлять дилатацию корня
аорты и снижать риск осложнений аорты, и их следует
рассматривать до и после операции.
Последовательное тестирование
Все бессимптомные пациенты с тяжелой АР и нормальной функцией
ЛЖ должны быть осмотрены по крайней мере раз в год.
У пациентов с впервые поставленным диагнозом или если диаметр
ЛЖ и/или фракция выброса показывают значительные изменения или
приближаются к оперативным порогам, последующее наблюдение
следует продолжать с интервалом 3-6 месяцев.
В неубедительных случаях натрийуретический пептид B-типа (BNP)
может быть полезным.
Пациенты с умеренной до средней АР могут наблюдаться на
ежегодной основе, а эхокардиография проводиться каждые 2 года.
Если имеется дилатация восходящей аорты (> 40 мм), рекомендуется
провести КТ или СМРТ.
16. Специальные группы пациентов
Если АР, требующая хирургического вмешательства, связана стяжелой митральной регургитацией, то они должны быть
устранены во время одной и той же операции.
У пациентов с умеренной аортальной регургитацией, которые
подвергаются АКШ или хирургической операции митрального
клапана, решение о лечении аортального клапана является
спорным, поскольку данные показывают, что прогрессия
умеренной аортальной регургитации очень медленная у
пациентов без дилатации аорты.
Кардиологическая бригада должна принять решение и выявить
этиологию аортальной регургитации, другие клинические
факторы, ожидаемую продолжительность жизни пациента и
оперативный риск.
17. Аортальный стеноз
18.
ЭхокардиографияПодтверждает наличие стеноза
Оценивает степень кальцификации клапана (3
степени)
Обнаружение наличия другой связанной болезни
клапана или патологии аорты
Измерение функции и толщину стенки ЛЖ
19.
20.
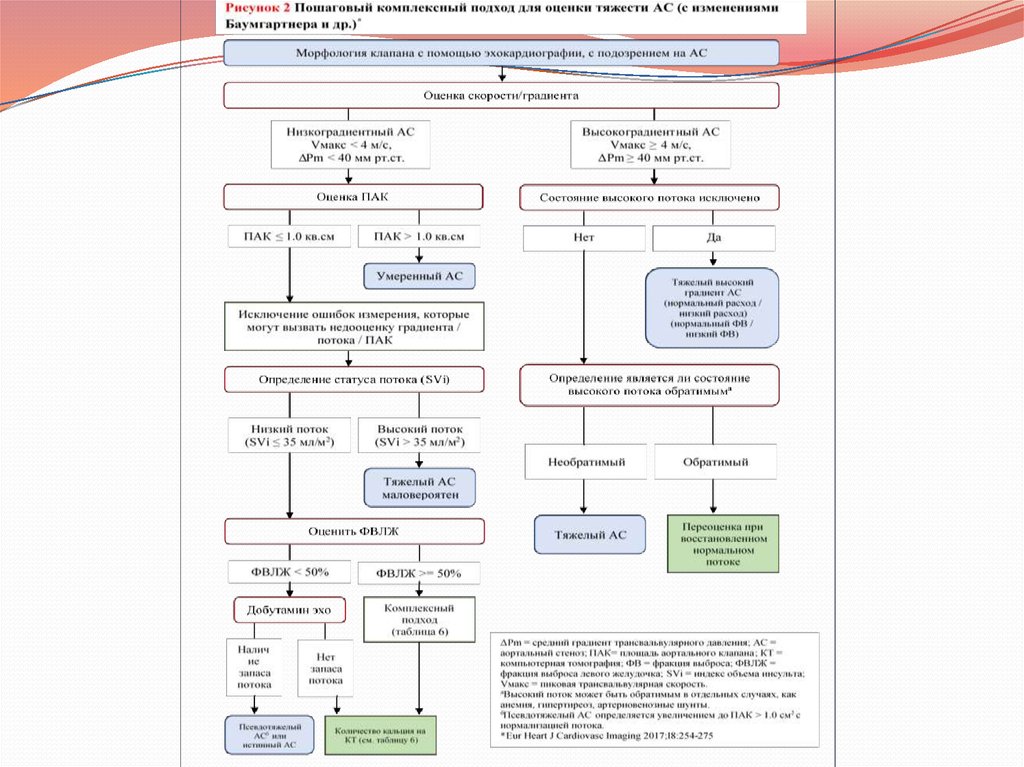
Критерии, которые повышают вероятность тяжелого стеноза аорты у пациентов с ПАК < 1.0 см 2и средним градиентом < 40 мм рт.ст. в присутствии сохранившейся фракции выброса (с
изменениями Баумгартнера и др.)
Критерии
Клинические
критерии
Данные
качественной
визуализации
Данные
количественной
визуализации
Типичные симптомы без другого объяснения
Пожилые пациенты (>70 лет)
Гипертрофия ЛЖ (дополнительная история гипертонии, которая должна быть учтена)
Уменьшенная продольная функция ЛЖ без другого объяснения
Средний градиент 30-40 мм рт.ст.
ПАК ≤ 0.8 см2
Низкий поток (SVi < 35 мл/м2) подтверждается методами, отличными от
стандартной допплеровской методики (измерение ТЛЖ с помощью 3D ТЭЭ
или ССМР; МКТ, инвазивные данные)
Количество кальция при МКТ
o Тяжелый аортальный стеноз очень вероятен: мужчины ≥ 3000; женщины ≥
1600
o Тяжелый аортальный стеноз вероятен: мужчины ≥ 2000; женщины ≥ 1200
o Тяжелый аортальный стеноз маловероятен: мужчины < 1600; женщины <
800
3D = трехмерный; ПАК = площадь аортального клапана; ССМР = сердечно-сосудистый магнитный резонанс; ЛЖ= левый желудочек;
ТЛЖ = тракт левого желудочка; МКТ = многослойная компьютерная томография; SVi = индекс объема удара; ТЭЭ =
трансэзофагеальная эхокардиография.
аГемодинамика измеряется, когда пациент является нормотензивным.
бЗначения приведены в произвольных единицах с использованием метода Агатстона для количественной оценки кальцификации
клапана.
21. Дополнительные диагностические аспекты
Тесты с нагрузкойТЭЭ обеспечивает дополнительную оценку сопутствующих
нарушений митрального клапана.
МКТ и ССМР предоставляют дополнительную информацию
о размерах и геометрии корня аорты, восходящей аорты и
степени кальцификации.
Натрийуретические пептиды
Ретроградная катетеризация ЛЖ для оценки тяжести
стеноза аорты уже не выполняется
Диагностическая обработка перед имплантацией
транскатеторного аортального клапана (ССМР, МКТ, ТЭЭ)
22.
23.
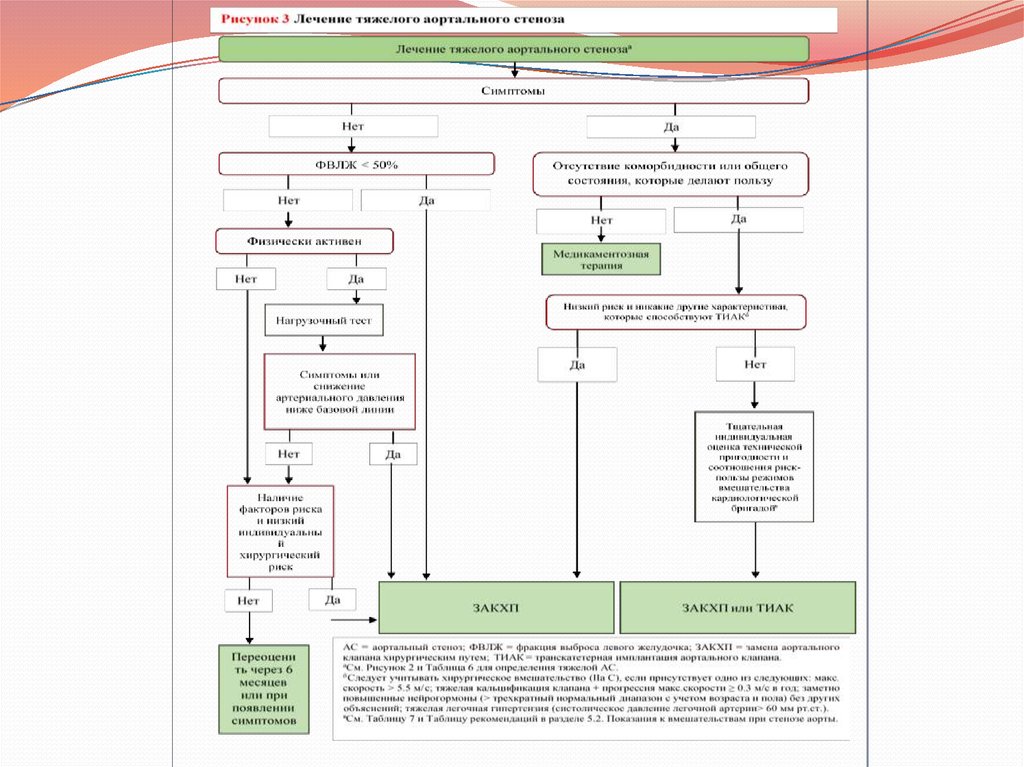
Показания к вмешательству при стенозе аорты и рекомендации по выбору видавмешательства
Рекомендации
Класс
Уровень
I
B
Вмешательство предписывается пациентам с симптомами тяжелого низкопоточного,
низкоградиентного
(<40 мм.рт.ст.) аортального стеноза с уменьшенной фракцией выброса.
I
C
Вмешательство следует рассматривать у пациентов с симптоматикой с низким потоком, низким
градиентом (<40 мм рт.ст.) с аортальным стенозом с нормальной фракцией выброса после
тщательного подтверждения тяжелого стеноза аорты.
IIa
C
IIa
C
III
C
А) Стеноз аорты, проявляющийся симптомами
Вмешательство
предписывается
пациентам
с
симптоматикой
с
тяжелым,
высокоградиентным аортальным стенозом (средний градиент ≥ 40 мм рт.ст. или пиковая
скорость ≥ 4.0 м/с).
Вмешательство следует рассматривать у пациентов с симптоматикой, с низким потоком, с
низким градиентом аортального стеноза и с уменьшенной фракцией выброса без запаса
(сократительного) потока, особенно когда КТ измерения кальция подтверждают тяжелый
аортальный стеноз.
Вмешательство не должно проводиться у пациентов с тяжелыми сопутствующими
заболеваниями, когда вмешательство вряд ли улучшит качество жизни или выживание.
24.
Б) Выбор вмешательства при стенозе аорты, проявляющимся симптомамиВмешательства аортального клапана должны проводиться только в центрах с отделениями кардиологии и
кардиохирургии на месте и со структурированным взаимодействием между ними, включая
кардиологическую бригаду (центры сердечных клапанов).
Выбор для вмешательства должен основываться на тщательной индивидуальной оценке технической
пригодности и взвешивании рисков и преимуществ. Кроме того, необходимо учитывать данные местных
специалистов и результаты для данного вмешательства.
ЗАКХП рекомендуется пациентам с низким хирургическим риском (STS или EuroSCORE II < 4% или
логистическим EuroSCORE I < 10%г, и никакие другие факторы риска, не включенные в эти оценки, такие
как хрупкость, хрупкая аорта, последствия радиации грудной клетки)
ТИАК рекомендуется пациентам, которые не подходят для ЗАКХП по оценке кардиологической бригады.
У пациентов с повышенным риском хирургического вмешательства (STS или EuroSCORE II ≥ 4% или
логистическим EuroSCORE I ≥ 10%г или другими факторами риска, не включенными в эти оценки, такими
как хрупкость, хрупкая аорта, последствия радиации грудной клетки), решение между ЗАКХП и ТИАК
следует принимать кардиологической бригадой в соответствии с индивидуальными характеристиками
пациента, при этом ТИАК предпочтительнее у пожилых пациентов, пригодных для трансфеморального
доступа.
Баллонная вальвулотомия аорты может рассматриваться как мост к ЗАКХП или ТИАК у пациентов с
гемодинамически нестабильной ситуацией или у пациентов с симптоматическим тяжелым аортальным
стенозом, которые требуют неотложной крупной не кардиологической операции.
Баллонная вальвулотомия аорты может рассматриваться как диагностическое средство у пациентов с
тяжелым аортальным стенозом или другими потенциальными причинами симптомов (например,
заболевания легких) и у пациентов с тяжелой дисфункцией миокарда, почечной недостаточностью или с
другой дисфункцией органа, которая может быть обратимой с помощью баллонной вальвулотомией аорты,
когда они выполняются в центрах, которые могут перерасти в ТИАК.
I
C
I
C
I
B
I
B
I
B
IIb
C
IIb
C
25.
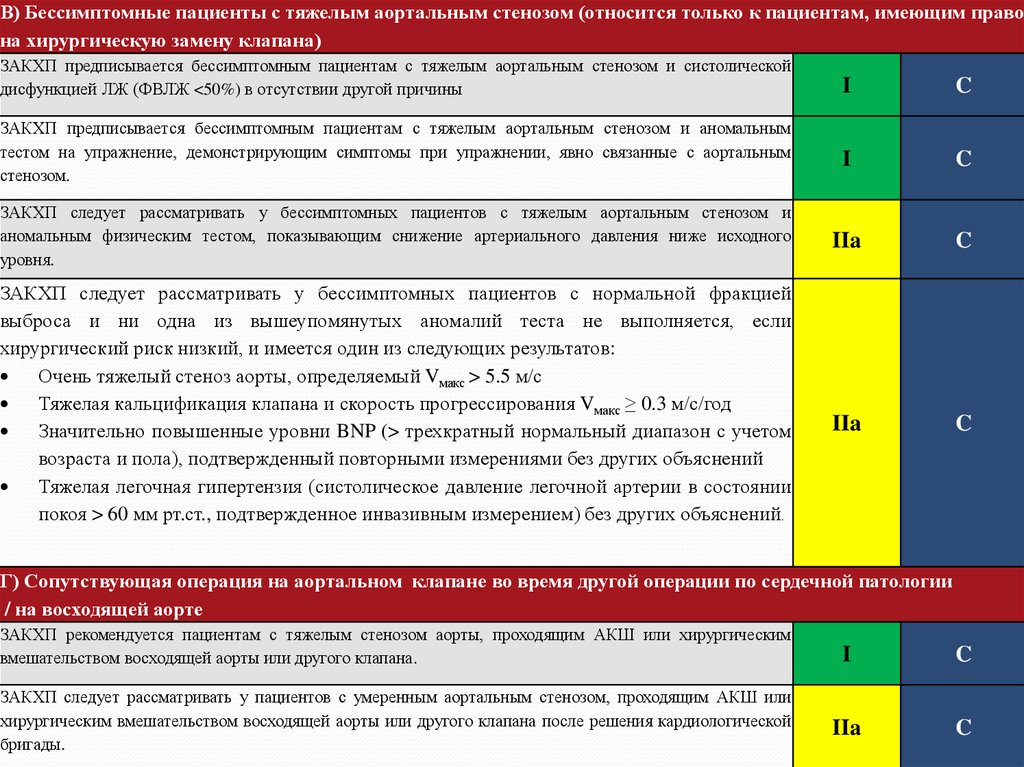
В) Бессимптомные пациенты с тяжелым аортальным стенозом (относится только к пациентам, имеющим правона хирургическую замену клапана)
ЗАКХП предписывается бессимптомным пациентам с тяжелым аортальным стенозом и систолической
дисфункцией ЛЖ (ФВЛЖ <50%) в отсутствии другой причины
ЗАКХП предписывается бессимптомным пациентам с тяжелым аортальным стенозом и аномальным
тестом на упражнение, демонстрирующим симптомы при упражнении, явно связанные с аортальным
стенозом.
ЗАКХП следует рассматривать у бессимптомных пациентов с тяжелым аортальным стенозом и
аномальным физическим тестом, показывающим снижение артериального давления ниже исходного
уровня.
ЗАКХП следует рассматривать у бессимптомных пациентов с нормальной фракцией
выброса и ни одна из вышеупомянутых аномалий теста не выполняется, если
хирургический риск низкий, и имеется один из следующих результатов:
Очень тяжелый стеноз аорты, определяемый Vмакс > 5.5 м/с
Тяжелая кальцификация клапана и скорость прогрессирования Vмакс ≥ 0.3 м/с/год
Значительно повышенные уровни BNP (> трехкратный нормальный диапазон с учетом
возраста и пола), подтвержденный повторными измерениями без других объяснений
Тяжелая легочная гипертензия (систолическое давление легочной артерии в состоянии
покоя > 60 мм рт.ст., подтвержденное инвазивным измерением) без других объяснений.
I
C
I
C
IIa
C
IIa
C
Г) Сопутствующая операция на аортальном клапане во время другой операции по сердечной патологии
/ на восходящей аорте
ЗАКХП рекомендуется пациентам с тяжелым стенозом аорты, проходящим АКШ или хирургическим
вмешательством восходящей аорты или другого клапана.
ЗАКХП следует рассматривать у пациентов с умеренным аортальным стенозом, проходящим АКШ или
хирургическим вмешательством восходящей аорты или другого клапана после решения кардиологической
бригады.
I
C
IIa
C
26. Медикаментозная терапия
Статины не влияют на прогрессирование стенозааорты
Пациенты с симптомами сердечной
недостаточности должны лечиться в соответствии
с рекомендациями по сердечной недостаточности
Сосуществующую артериальную гипертензию
следует лечить
27. Последовательное тестирование
Бессимптоматический тяжелый аортальный стеноз следуетповторно наблюдать по крайней мере каждые 6 месяцев
для выявления симптомов (изменение толерантности к
физической нагрузке, в идеале с использованием
упражнений, если симптомы сомнительны) и если есть
изменение эхокардиографических параметров.
Следует учитывать измерение натрийуретических
пептидов
При наличии значимой кальцификации, мягкий и
умеренный аортальный стеноз следует пересматривать
ежегодно (у более молодых пациентов с умеренным
аортальным стенозом и без значительного
кальцинирования интервалы могут быть увеличены до 2-3
лет)
28. Особые категории пациентов
Пациенты, у которых есть показания к АКШ и у которыхумеренный аортальный стеноз, в целом получат пользу от
сопутствующей ЗАКХП.
Пациентам с тяжелым симптоматическим аортальным
стенозом и диффузной ИБС, которые нельзя
реваскулировать, не следует отказывать в ЗАКХП или ТИАК.
Комбинированные ЧКВ и ТИАК являются выполнимыми, но
для получения твердой рекомендации требуется больше
данных. Хронология вмешательств должна быть предметом
индивидуального обсуждения на основе клинического
состояния пациента, степени риска развития ИБС.
29.
30. Митральная недостаточность (регургитация)
31. Первичная МР
Эхокардиография является основным исследованием,используемым для оценки тяжести и механизма МР, ее
последствий для ЛЖ, ЛП и легочного кровообращения, а
также вероятности восстановления.
ТТЭ также оценивает размеры митрального кольца и
наличие кальцификации
Определение функциональной способности и симптомов,
оцениваемых с помощью сердечно-легочных физических
нагрузок, может быть полезно для бессимптомных
пациентов.
32.
Эхокардиографические критерии для определения строгой клапанной регургитации: интегративный подход(адаптированный Lancellotti et al.)
Аортальная регургитация
Митральная регургитация
Трикуспидальная регургитация
Качественный (количественный)
Аномальный/ прерывистый/большой
дефект сцепления
Разорванная папиллярная мышца /
большой дефект сцепления
Аномальный/ прерывистый/большой
дефект сцепления
Регургитирующая струя
цветного потока
Большой в центральных струях,
переменный в эксцентричных струях
Очень большая центральная струя
или эксцентриковая струйка,
скрученная и достигающая задней
стенки ЛП
Очень большая центральная струя или
эксцентриковая струя травмирующая
стенку
Непрерывный волновой
сигнал регургитирующей
струи
Плотный
Плотный/треугольный
Плотный / треугольный с ранним
пиком (пик 2 м/с в массивной ТР)
Другое
Голодиастолический обход потока в
нисходящей аорте (КДС> 20 см / с)
Зона конвергенции большого потока
-
Морфология клапана
Полуколичественный
Ширина Vena contracta (мм)
>6
>=7 (>8 для биплана)
>=7
Восходящий венозный поток
-
Реверсирование потока
систолической легочной вены
Реверсирование потока систолической
печеночной вены
Всасывание
-
E-волновая доминанта >=1.5 m/s
E-волновая доминанта >=1 m/s
Другое
Время перепада давления <200 мс
TVI митральный/TVI аортальный>
1.4
Радиус ПППИ > 9 мм
Качественный (количественный)
первичный
вторичный
ЭЗС (кв.мм)
>=30
>=40
>=20
>=40
Объем регургитанта (мл /
удар)
>=60
>=60
>=30
>=45
+расширение
кардиологических камер /
сосудов
ЛЖ
ЛЖ, ЛП
ПЖ,ПП, нижняя полая вена
33.
34.
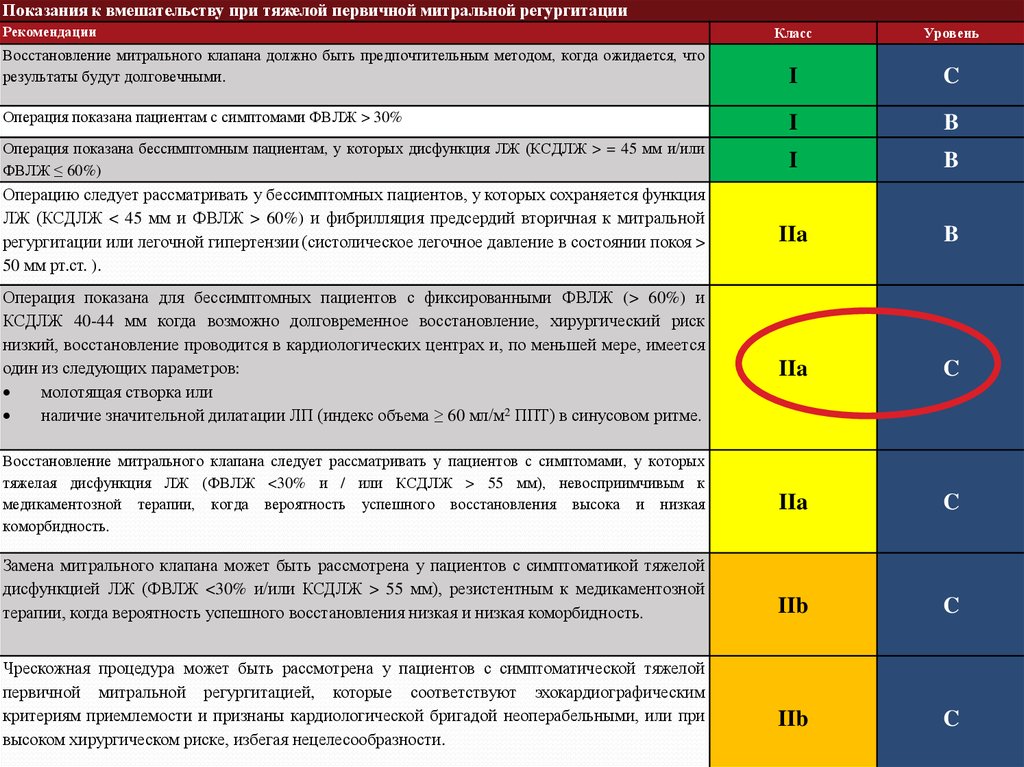
Показания к вмешательству при тяжелой первичной митральной регургитацииРекомендации
Класс
Уровень
I
C
Операция показана пациентам с симптомами ФВЛЖ > 30%
I
B
Операция показана бессимптомным пациентам, у которых дисфункция ЛЖ (КСДЛЖ > = 45 мм и/или
ФВЛЖ ≤ 60%)
I
B
Операцию следует рассматривать у бессимптомных пациентов, у которых сохраняется функция
ЛЖ (КСДЛЖ < 45 мм и ФВЛЖ > 60%) и фибрилляция предсердий вторичная к митральной
регургитации или легочной гипертензии (систолическое легочное давление в состоянии покоя >
50 мм рт.ст. ).
IIa
B
IIa
C
IIa
C
IIb
C
IIb
C
Восстановление митрального клапана должно быть предпочтительным методом, когда ожидается, что
результаты будут долговечными.
Операция показана для бессимптомных пациентов с фиксированными ФВЛЖ (> 60%) и
КСДЛЖ 40-44 мм когда возможно долговременное восстановление, хирургический риск
низкий, восстановление проводится в кардиологических центрах и, по меньшей мере, имеется
один из следующих параметров:
молотящая створка или
наличие значительной дилатации ЛП (индекс объема ≥ 60 мл/м2 ППТ) в синусовом ритме.
Восстановление митрального клапана следует рассматривать у пациентов с симптомами, у которых
тяжелая дисфункция ЛЖ (ФВЛЖ <30% и / или КСДЛЖ > 55 мм), невосприимчивым к
медикаментозной терапии, когда вероятность успешного восстановления высока и низкая
коморбидность.
Замена митрального клапана может быть рассмотрена у пациентов с симптоматикой тяжелой
дисфункцией ЛЖ (ФВЛЖ <30% и/или КСДЛЖ > 55 мм), резистентным к медикаментозной
терапии, когда вероятность успешного восстановления низкая и низкая коморбидность.
Чрескожная процедура может быть рассмотрена у пациентов с симптоматической тяжелой
первичной митральной регургитацией, которые соответствуют эхокардиографическим
критериям приемлемости и признаны кардиологической бригадой неоперабельными, или при
высоком хирургическом риске, избегая нецелесообразности.
35. Медикаментозная терапия
При хронической МР с хорошей функцией желудочковнет доказательств для профилактического
использования вазодилататоров, включая ингибиторы
АПФ.
Ингибиторы АПФ следует учитывать, когда сердечная
недостаточность развивается у пациентов, которые не
подходят для операции или когда симптомы
сохраняются после операции.
Бета-блокаторы и спиронолактон (или эплеренон)
также следует рассматривать как подходящие в данном
случае.
36. Последующее наблюдение
Пациенты с тяжелой МР и ФВЛЖ > 60% должнынаблюдаться (+ЭХО) каждые 6 месяцев.
Более тщательное обследование назначается, если
предыдущая оценка недоступна, и когда измеряемые
переменные показывают значительные динамические
изменения или близки к пороговым значениям.
Когда намечены ориентировочные показания к
операции, ранняя операция - в течение 2 месяцев связана с лучшими результатами.
Бессимптомные пациенты с умеренной митральной
регургитацией и сохраненной функцией ЛЖ могут
осматриваться ежегодно, а эхокардиографию следует
проводить каждые 1-2 года.
37. Вторичная МР
При вторичной МР были предложены более низкиепороговые значения для определения тяжелой митральной
регургитации по сравнению с первичной митральной
регургитацией (20 мм2 для площади отверстия и 30 мл для
объема регургитации) из-за их связи с прогнозом.
Вторичная МР - динамическое состояние;
эхокардиографическая количественная оценка МР во
время тренировки может обеспечивать прогностическую
информацию о динамических характеристиках.
38.
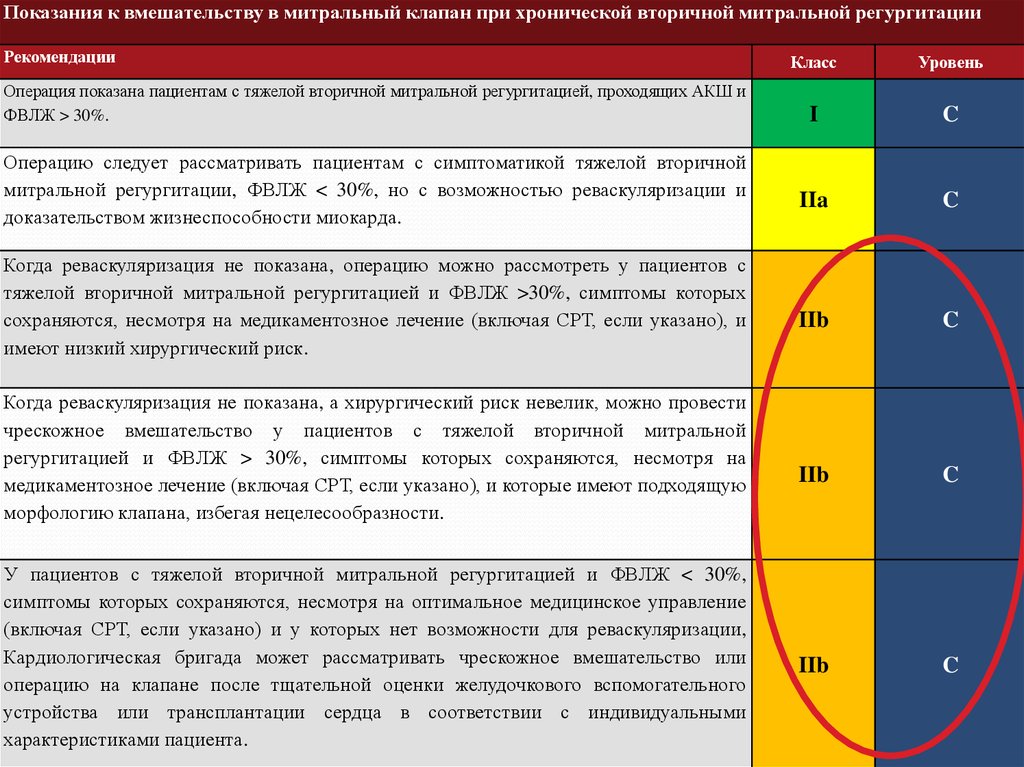
Показания к вмешательству в митральный клапан при хронической вторичной митральной регургитацииРекомендации
Операция показана пациентам с тяжелой вторичной митральной регургитацией, проходящих АКШ и
ФВЛЖ > 30%.
Операцию следует рассматривать пациентам с симптоматикой тяжелой вторичной
митральной регургитации, ФВЛЖ < 30%, но с возможностью реваскуляризации и
доказательством жизнеспособности миокарда.
Когда реваскуляризация не показана, операцию можно рассмотреть у пациентов с
тяжелой вторичной митральной регургитацией и ФВЛЖ >30%, симптомы которых
сохраняются, несмотря на медикаментозное лечение (включая СРТ, если указано), и
имеют низкий хирургический риск.
Когда реваскуляризация не показана, а хирургический риск невелик, можно провести
чрескожное вмешательство у пациентов с тяжелой вторичной митральной
регургитацией и ФВЛЖ > 30%, симптомы которых сохраняются, несмотря на
медикаментозное лечение (включая СРТ, если указано), и которые имеют подходящую
морфологию клапана, избегая нецелесообразности.
У пациентов с тяжелой вторичной митральной регургитацией и ФВЛЖ < 30%,
симптомы которых сохраняются, несмотря на оптимальное медицинское управление
(включая СРТ, если указано) и у которых нет возможности для реваскуляризации,
Кардиологическая бригада может рассматривать чрескожное вмешательство или
операцию на клапане после тщательной оценки желудочкового вспомогательного
устройства или трансплантации сердца в соответствии с индивидуальными
характеристиками пациента.
Класс
Уровень
I
C
IIa
C
IIb
C
IIb
C
IIb
C
39. Медикаментозная терапия
Оптимальная медикаментозная терапия всоответствии с руководящими принципами для
лечения сердечной недостаточности должна быть
первым шагом в лечении всех пациентов с
вторичной МР.
40. Митральный стеноз
41.
Чрескожная митральная комиссуротомия (ЧМК)оказала значительное влияние на лечение
ревматического митрального стеноза.
Эхокардиография является предпочтительным методом
диагностики МС
ТТЭ обычно предоставляет достаточную информацию
для рутинного лечения (должна быть выполнена,
чтобы исключить тромбоз ЛП до ЧМК или после
эмболического эпизода).
Стресс-тестирование назначают пациентам без
симптомов/ с неясными симптомами/ с симптомами, не
соответствующими с тяжестью МС.
42.
эхогенности : оценка Уилкинса, оценка Кормье и показательОценки
эхогенности
«Revisited» для непосредственного
прогноза результатов
Оценка анатомии митрального клапан по шкале Уилкинса
Степень Мобильность
Утолщение
Кальцификация
Подклапанное
утолщение
1
2
3
4
Высокомобильный
клапан с ограниченным
концом створки
Створки средней и
базовой части имеют
нормальную
подвижность
Клапан продолжает
двигаться вперед в
диастоле, главным
образом из базы
Отсутствие или
минимальное движение
створок
вперед в
диастоле
Створки
около
нормальной
толщины (4-5 мм)
Средние створки
нормальные,
значительное
утолщение полей
(5-8 мм)
Утолщение
проходит через
всю створку (5-8
мм)
Значительное
утолщение всей
ткани створок (>
8-10 мм)
Единственная область
повышенной эхогенной
яркости
Рассеянные области
яркости ограничиваются
границами створок
Минимальное
утолщение чуть ниже
митральных створок
Утолщение хордовых
структур простирается
до одной трети длины
хорды
Яркость
распространяется на
середину створок
Утолщение
распространяется на
дистальную треть
аккордов
Обширное утолщение и
укорочение всех
хордовых структур,
простирающихся до
папиллярных мышц
Обширная яркость на
протяжении большей
части ткани створок
Общий балл - это сумма четырех компонентов и колеблется от 4 до 16.
Оценка анатомии митрального клапана в соответствии с оценкой Кормье
Эхокардиографическая группа
Анатомия митрального клапана
Группа 1
Гибкая не кальцинированная передняя
митральная
створка и легкое клапанное заболевание (т. е. тонкие
хорды ≥ 10 мм длины)
Группа 2
Гибкая не кальцинированная передняя митральная
створка и тяжелая клапанная болезнь (т. е. тонкие хорды
<10 мм длины)
Группа 3
Кальцификация митрального клапана в любой степени,
по оценке флюорос копии, независимо от состояния
клапанного аппарата.
Эхо-оценка «Повторение» для немедленного прогнозирования результатов
Эхокардиографические
Баллы за оценку (от 0 до 11)
переменные
Митральная область клапана ≤ 1 2
см2
Максимальное перемещение
3
листочка ≤ 12 мм
Коэффициент спаечной площади ≥ 3
1.25
Клапанное вовлечение
3
43.
44.
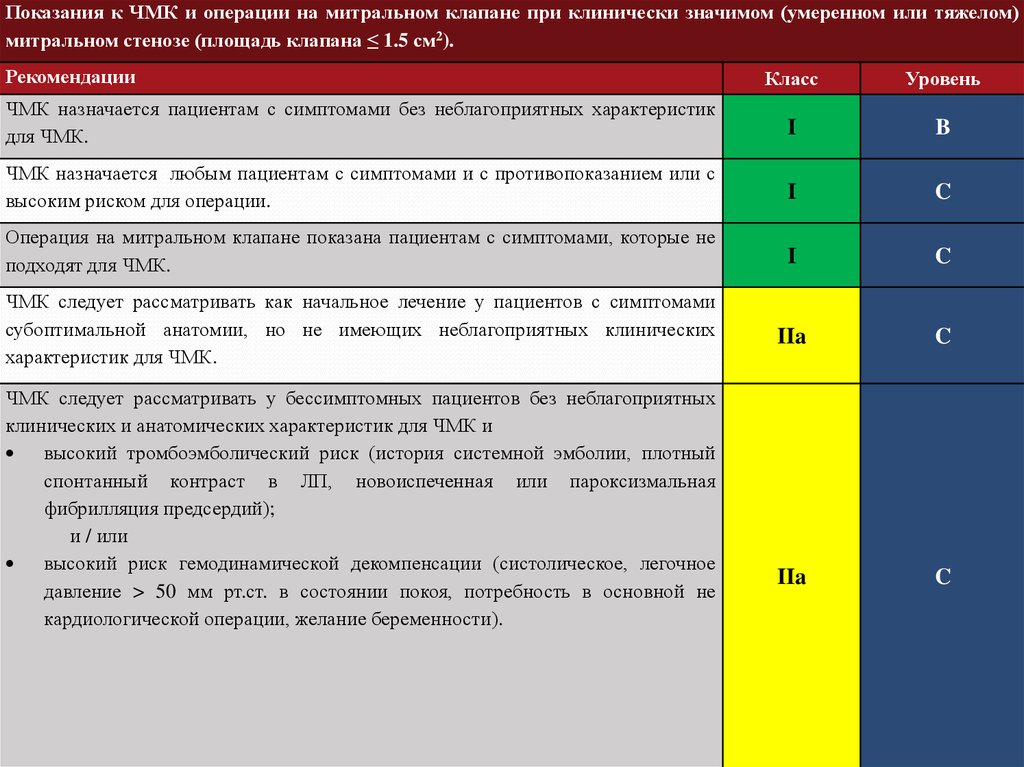
Показания к ЧМК и операции на митральном клапане при клинически значимом (умеренном или тяжелом)митральном стенозе (площадь клапана ≤ 1.5 см2).
Рекомендации
Класс
Уровень
ЧМК назначается пациентам с симптомами без неблагоприятных характеристик
для ЧМК.
I
B
ЧМК назначается любым пациентам с симптомами и с противопоказанием или с
высоким риском для операции.
I
C
Операция на митральном клапане показана пациентам с симптомами, которые не
подходят для ЧМК.
I
C
ЧМК следует рассматривать как начальное лечение у пациентов с симптомами
субоптимальной анатомии, но не имеющих неблагоприятных клинических
характеристик для ЧМК.
IIa
C
IIa
C
ЧМК следует рассматривать у бессимптомных пациентов без неблагоприятных
клинических и анатомических характеристик для ЧМК и
высокий тромбоэмболический риск (история системной эмболии, плотный
спонтанный контраст в ЛП, новоиспеченная или пароксизмальная
фибрилляция предсердий);
и / или
высокий риск гемодинамической декомпенсации (систолическое, легочное
давление > 50 мм рт.ст. в состоянии покоя, потребность в основной не
кардиологической операции, желание беременности).
45.
Противопоказания для чрескожной митральной комиссуротомии (ЧМК)Противопоказания
Область митрального клапана > 1.5 см2
Тромб левого предсердия
Более чем легкая митральная регургитация
Тяжелая или бикомиссуральная кальцификация
Отсутствие комиссурального слияния
Тяжелое сопутствующее заболевание аортального клапана или тяжелый
трикуспидальный стеноз и регургитация, требующие хирургического вмешательства.
Сопутствующая болезнь коронарных артерий требует операции шунтирования.
комбинированный
46. Медикаментозная терапия
Диуретики, бета-блокаторы, дигоксин или блокаторыкальциевых каналов, регулирующие сердечный ритм, могут
временно улучшать симптомы.
Антикоагуляция
С целевым международным нормированным отношением (МНО)
между 2 и 3 наблюдается у пациентов либо с новой, либо
пароксизмальной фибрилляцией предсердий.
У пациентов с синусовым ритмом пероральная антикоагуляция
указывается при наличии истории системной эмболии или наличия
тромба в ЛП (I C), а также следует учитывать, когда ТЭЭ
показывает плотный спонтанный эхокардиографический контраст
или увеличенное ЛП (диаметр M-типа > 50 мм или объем ЛП > 60
мл/м2) (IIa C).
Пациенты с умеренным и тяжелым МС и персистирующей
фибрилляцией предсердий должны находиться на лечении
антагонистом витамина К (АВК) и не получать АОФНК
47.
Кардиоверсия не показана перед вмешательством упациентов с тяжелым МС, так как она не вызывает
долговременного восстановления синусового ритма.
Если фибрилляция предсердий имеет недавнее
начало и ЛП только умеренно увеличено,
кардиоверсия должна быть выполнена вскоре после
успешного вмешательства.
48. Последующее наблюдение
Бессимптомные пациенты с клинически значимымМС, без вмешательства, следует ежегодно обследовать
с помощью клинических и эхокардиографических
исследований и с более длительными интервалами (23 года) в случае умеренного стеноза.
Лечение пациентов после успешного ЧМК аналогично
лечению бессимптомных пациентов.
Послеоперационное наблюдение должно быть более
частым, если возникает бессимптомный рестеноз.
Когда ЧМК не успешна, операция должна быть
назначена раннее, если нет определенных
противопоказаний.
49. Трикуспидральная регургитация (недостаточность) / стеноз
50.
Эхокардиографические критерии для определения строгой клапанной регургитации: интегративный подход(адаптированный Lancellotti et al.)
Аортальная регургитация
Митральная регургитация
Трикуспидальная регургитация
Качественный (количественный)
Аномальный/ прерывистый/большой
дефект сцепления
Разорванная папиллярная мышца /
большой дефект сцепления
Аномальный/ прерывистый/большой
дефект сцепления
Регургитирующая струя
цветного потока
Большой в центральных струях,
переменный в эксцентричных струях
Очень большая центральная струя
или эксцентриковая струйка,
скрученная и достигающая задней
стенки ЛП
Очень большая центральная струя или
эксцентриковая струя травмирующая
стенку
Непрерывный волновой
сигнал регургитирующей
струи
Плотный
Плотный/треугольный
Плотный / треугольный с ранним
пиком (пик 2 м/с в массивной ТР)
Другое
Голодиастолический обход потока в
нисходящей аорте (КДС> 20 см / с)
Зона конвергенции большого потока
-
Морфология клапана
Полуколичественный
Ширина Vena contracta (мм)
>6
>=7 (>8 для биплана)
>=7
Восходящий венозный поток
-
Реверсирование потока
систолической легочной вены
Реверсирование потока систолической
печеночной вены
Всасывание
-
E-волновая доминанта >=1.5 m/s
E-волновая доминанта >=1 m/s
Другое
Время перепада давления <200 мс
TVI митральный/TVI аортальный>
1.4
Радиус ПППИ > 9 мм
Качественный (количественный)
первичный
вторичный
ЭЗС (кв.мм)
>=30
>=40
>=20
>=40
Объем регургитанта (мл /
удар)
>=60
>=60
>=30
>=45
+расширение
кардиологических камер /
сосудов
ЛЖ
ЛЖ, ЛП
ПЖ,ПП, нижняя полая вена
51.
52.
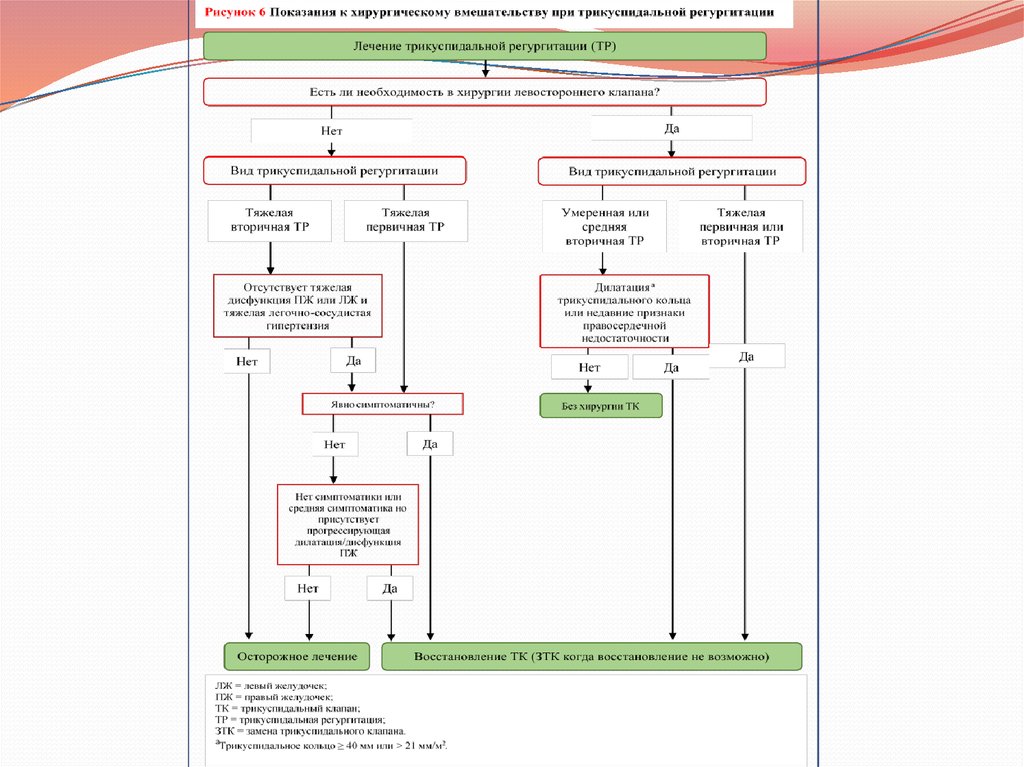
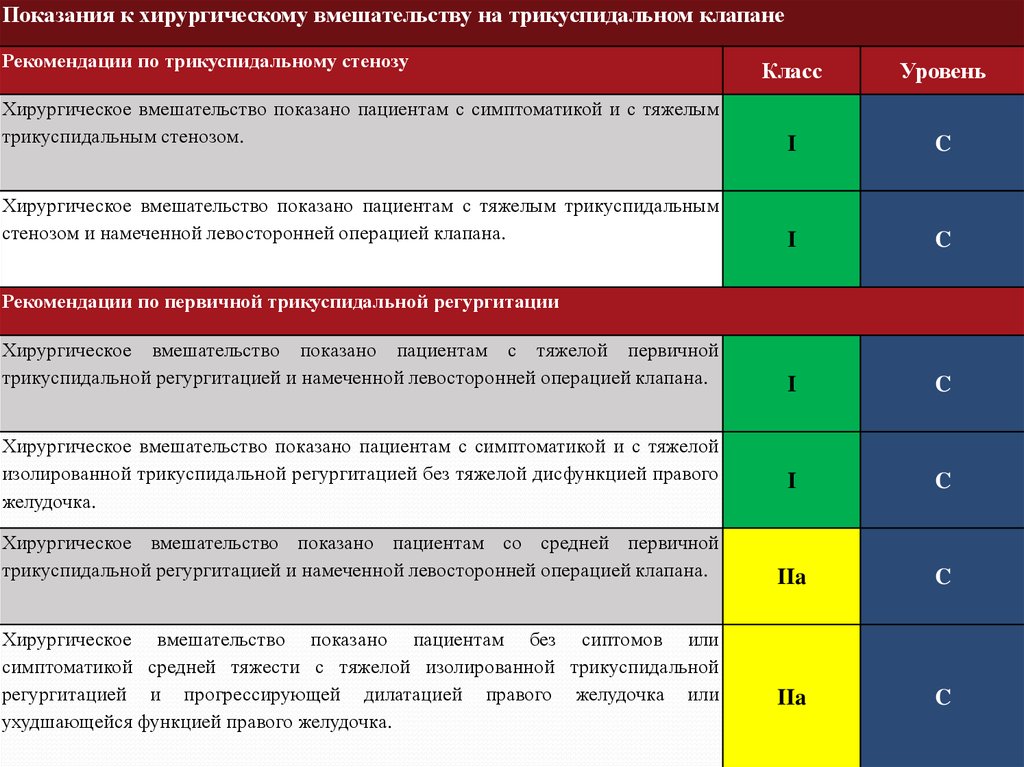
Показания к хирургическому вмешательству на трикуспидальном клапанеРекомендации по трикуспидальному стенозу
Класс
Уровень
Хирургическое вмешательство показано пациентам с симптоматикой и с тяжелым
трикуспидальным стенозом.
I
C
Хирургическое вмешательство показано пациентам с тяжелым трикуспидальным
стенозом и намеченной левосторонней операцией клапана.
I
C
I
C
I
C
IIa
C
IIa
C
Рекомендации по первичной трикуспидальной регургитации
Хирургическое вмешательство показано пациентам с тяжелой первичной
трикуспидальной регургитацией и намеченной левосторонней операцией клапана.
Хирургическое вмешательство показано пациентам с симптоматикой и с тяжелой
изолированной трикуспидальной регургитацией без тяжелой дисфункцией правого
желудочка.
Хирургическое вмешательство показано пациентам со средней первичной
трикуспидальной регургитацией и намеченной левосторонней операцией клапана.
Хирургическое вмешательство показано пациентам без сиптомов или
симптоматикой средней тяжести с тяжелой изолированной трикуспидальной
регургитацией и прогрессирующей дилатацией правого желудочка или
ухудшающейся функцией правого желудочка.
53.
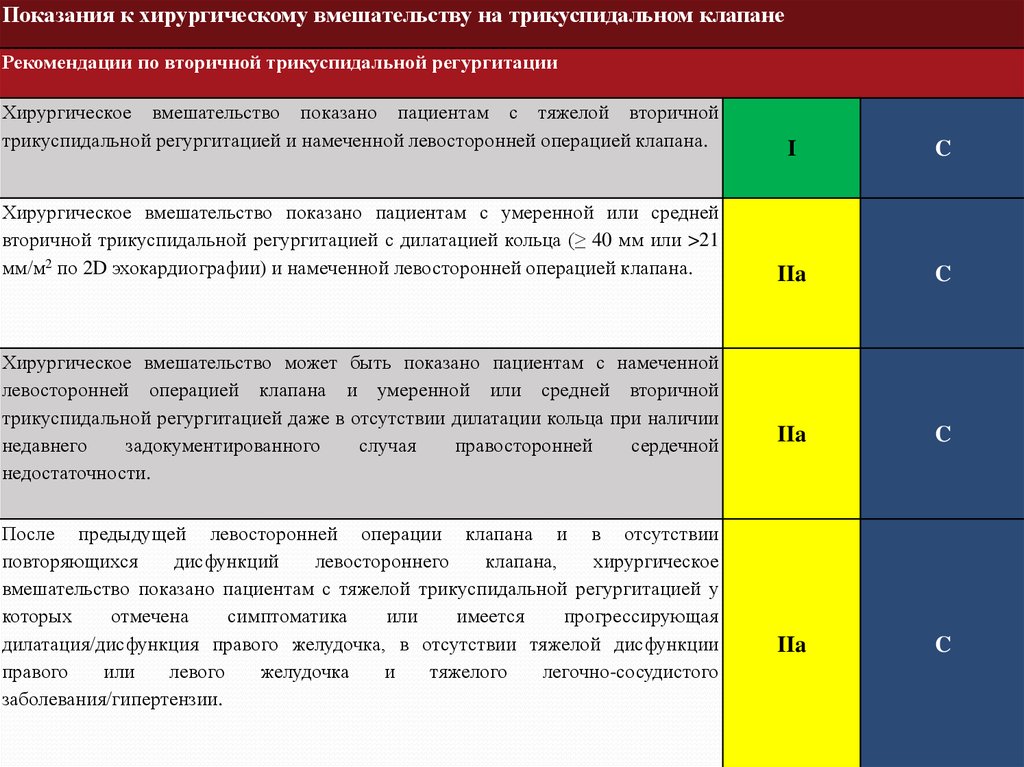
Показания к хирургическому вмешательству на трикуспидальном клапанеРекомендации по вторичной трикуспидальной регургитации
Хирургическое вмешательство показано пациентам с тяжелой вторичной
трикуспидальной регургитацией и намеченной левосторонней операцией клапана.
Хирургическое вмешательство показано пациентам с умеренной или средней
вторичной трикуспидальной регургитацией с дилатацией кольца (≥ 40 мм или >21
мм/м2 по 2D эхокардиографии) и намеченной левосторонней операцией клапана.
Хирургическое вмешательство может быть показано пациентам с намеченной
левосторонней операцией клапана и умеренной или средней вторичной
трикуспидальной регургитацией даже в отсутствии дилатации кольца при наличии
недавнего
задокументированного
случая
правосторонней
сердечной
недостаточности.
После предыдущей левосторонней операции клапана и в отсутствии
повторяющихся
дисфункций
левостороннего
клапана,
хирургическое
вмешательство показано пациентам с тяжелой трикуспидальной регургитацией у
которых
отмечена
симптоматика
или
имеется
прогрессирующая
дилатация/дисфункция правого желудочка, в отсутствии тяжелой дисфункции
правого
или
левого
желудочка
и
тяжелого
легочно-сосудистого
заболевания/гипертензии.
I
C
IIa
C
IIa
C
IIa
C
54.
Нет общепринятой классификации тяжеститрикуспидального стеноза, но средний градиент ≥ 5
мм.рт.ст. при нормальной частоте сердечных
сокращений считается показателем клинически
значимого ТС (катетеризация больше не используется
для оценки тяжести ТС).
Отсутствие гибкой ткани створок является основным
ограничением для восстановления клапана.
Чрескожная балонная трикуспидальная дилатация
была выполнена в ограниченном числе случаев, как в
одиночку, так и в сочетании с ЧМК, но часто вызывает
значительную регургитацию.
Диуретики полезны при наличии сердечной
недостаточности, но имеют ограниченную
долгосрочную эффективность.
55. Комбинированные пороки клапанов
56. Общие принципы
Когда преобладают стеноз или регургитация, лечениеследует рекомендациям относительно преобладающего
КПС.
Когда тяжесть стеноза и регургитации сбалансированы,
показания к вмешательствам должны основываться на
симптомах и объективных последствиях, а не на
показателях тяжести стеноза или регургитации.
Показания к вмешательству основаны на глобальной
оценке последствий различных поражений клапана
(например, симптомов или наличия дилатации или
дисфункции ЛЖ).
В решении о вмешательстве на нескольких клапанов
следует учитывать дополнительный хирургический риск
комбинированных процедур.
Выбор хирургической техники зависит от наличия другого
КПС; восстановление остается идеальным вариантом.
57. Выбор протезного клапана
58.
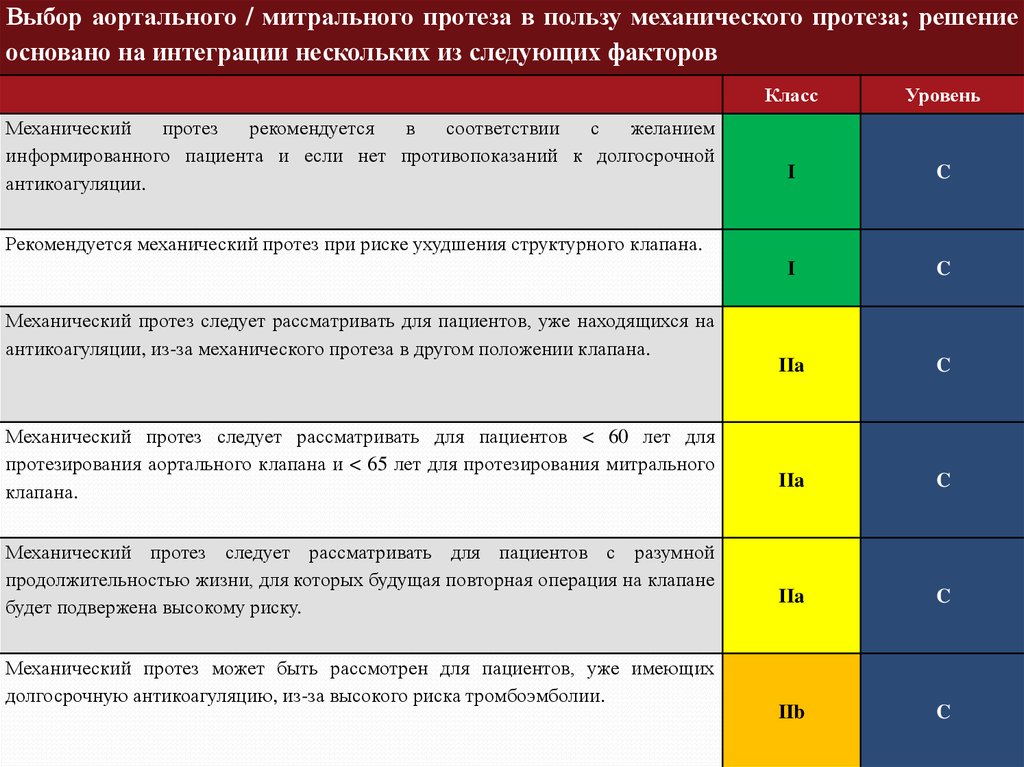
Выбор аортального / митрального протеза в пользу механического протеза; решениеосновано на интеграции нескольких из следующих факторов
Механический
протез
рекомендуется
в
соответствии
с
желанием
информированного пациента и если нет противопоказаний к долгосрочной
антикоагуляции.
Класс
Уровень
I
C
I
C
IIa
C
IIa
C
IIa
C
IIb
C
Рекомендуется механический протез при риске ухудшения структурного клапана.
Механический протез следует рассматривать для пациентов, уже находящихся на
антикоагуляции, из-за механического протеза в другом положении клапана.
Механический протез следует рассматривать для пациентов < 60 лет для
протезирования аортального клапана и < 65 лет для протезирования митрального
клапана.
Механический протез следует рассматривать для пациентов с разумной
продолжительностью жизни, для которых будущая повторная операция на клапане
будет подвержена высокому риску.
Механический протез может быть рассмотрен для пациентов, уже имеющих
долгосрочную антикоагуляцию, из-за высокого риска тромбоэмболии.
59.
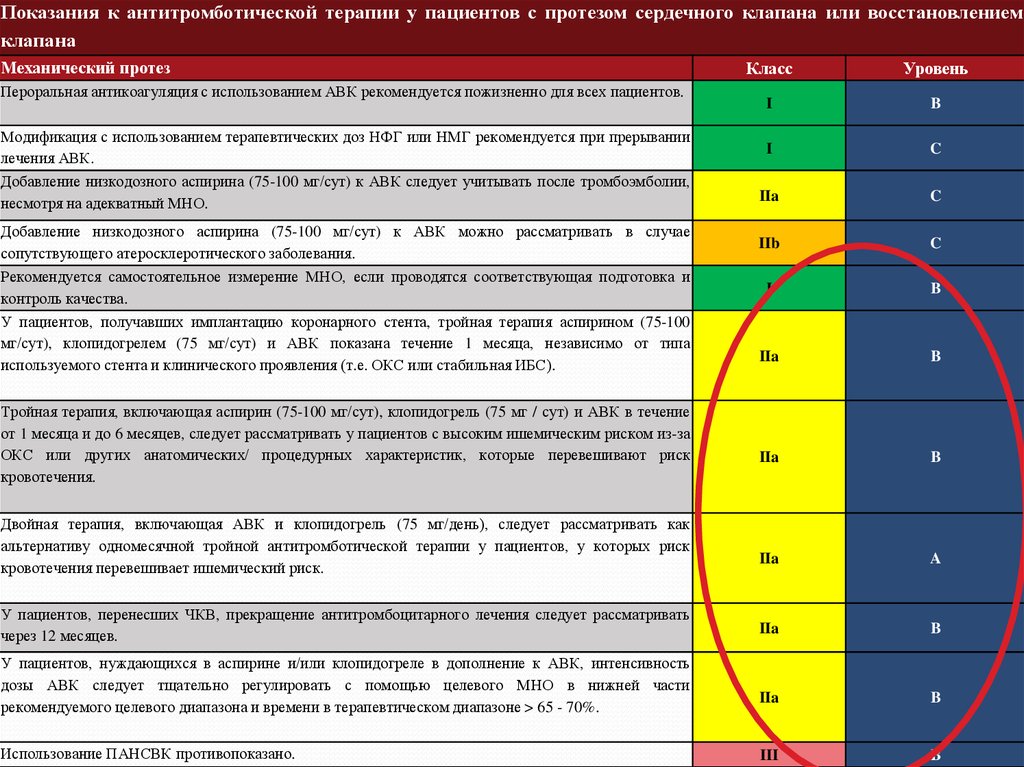
Показания к антитромботической терапии у пациентов с протезом сердечного клапана или восстановлениемклапана
Механический протез
Пероральная антикоагуляция с использованием АВК рекомендуется пожизненно для всех пациентов.
Модификация с использованием терапевтических доз НФГ или НМГ рекомендуется при прерывании
лечения АВК.
Добавление низкодозного аспирина (75-100 мг/сут) к АВК следует учитывать после тромбоэмболии,
несмотря на адекватный МНО.
Добавление низкодозного аспирина (75-100 мг/сут) к АВК можно рассматривать в случае
сопутствующего атеросклеротического заболевания.
Рекомендуется самостоятельное измерение МНО, если проводятся соответствующая подготовка и
контроль качества.
У пациентов, получавших имплантацию коронарного стента, тройная терапия аспирином (75-100
мг/сут), клопидогрелем (75 мг/сут) и АВК показана течение 1 месяца, независимо от типа
используемого стента и клинического проявления (т.е. ОКС или стабильная ИБС).
Тройная терапия, включающая аспирин (75-100 мг/сут), клопидогрель (75 мг / сут) и АВК в течение
от 1 месяца и до 6 месяцев, следует рассматривать у пациентов с высоким ишемическим риском из-за
ОКС или других анатомических/ процедурных характеристик, которые перевешивают риск
кровотечения.
Двойная терапия, включающая АВК и клопидогрель (75 мг/день), следует рассматривать как
альтернативу одномесячной тройной антитромботической терапии у пациентов, у которых риск
кровотечения перевешивает ишемический риск.
У пациентов, перенесших ЧКВ, прекращение антитромбоцитарного лечения следует рассматривать
через 12 месяцев.
У пациентов, нуждающихся в аспирине и/или клопидогреле в дополнение к АВК, интенсивность
дозы АВК следует тщательно регулировать с помощью целевого МНО в нижней части
рекомендуемого целевого диапазона и времени в терапевтическом диапазоне > 65 - 70%.
Использование ПАНСВК противопоказано.
Класс
Уровень
I
B
I
C
IIa
C
IIb
C
I
B
IIa
B
IIa
B
IIa
A
IIa
B
IIa
B
III
B
60.
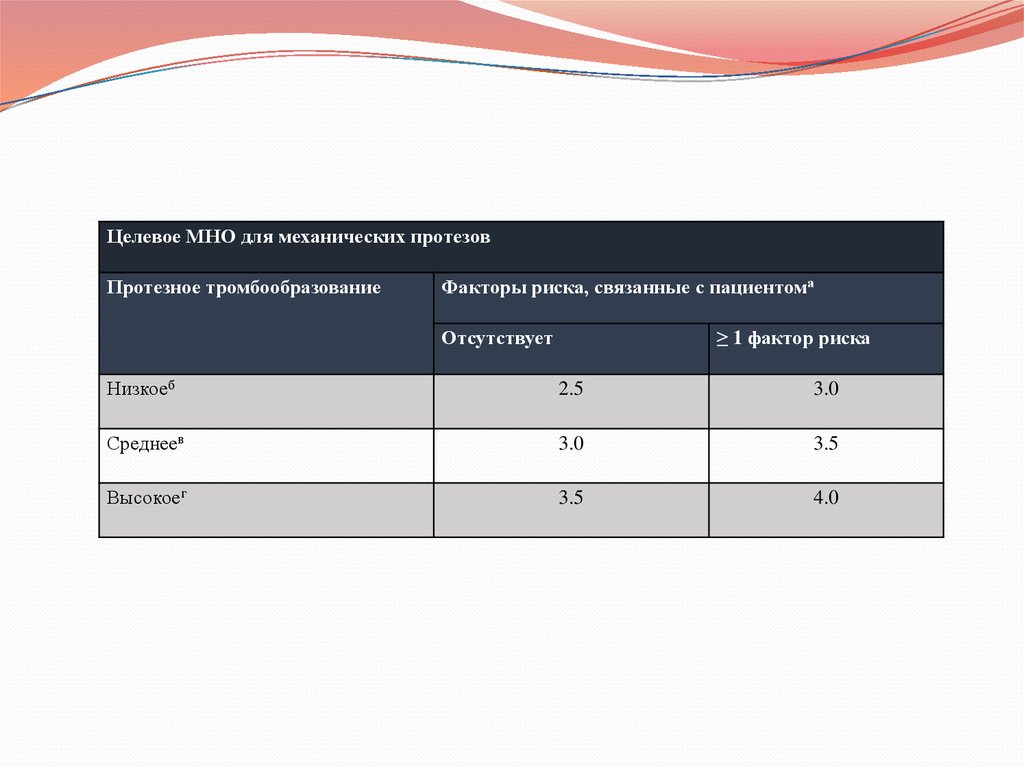
Целевое МНО для механических протезовПротезное тромбообразование
Факторы риска, связанные с пациентома
Отсутствует
≥ 1 фактор риска
Низкоеб
2.5
3.0
Среднеев
3.0
3.5
Высокоег
3.5
4.0
61.
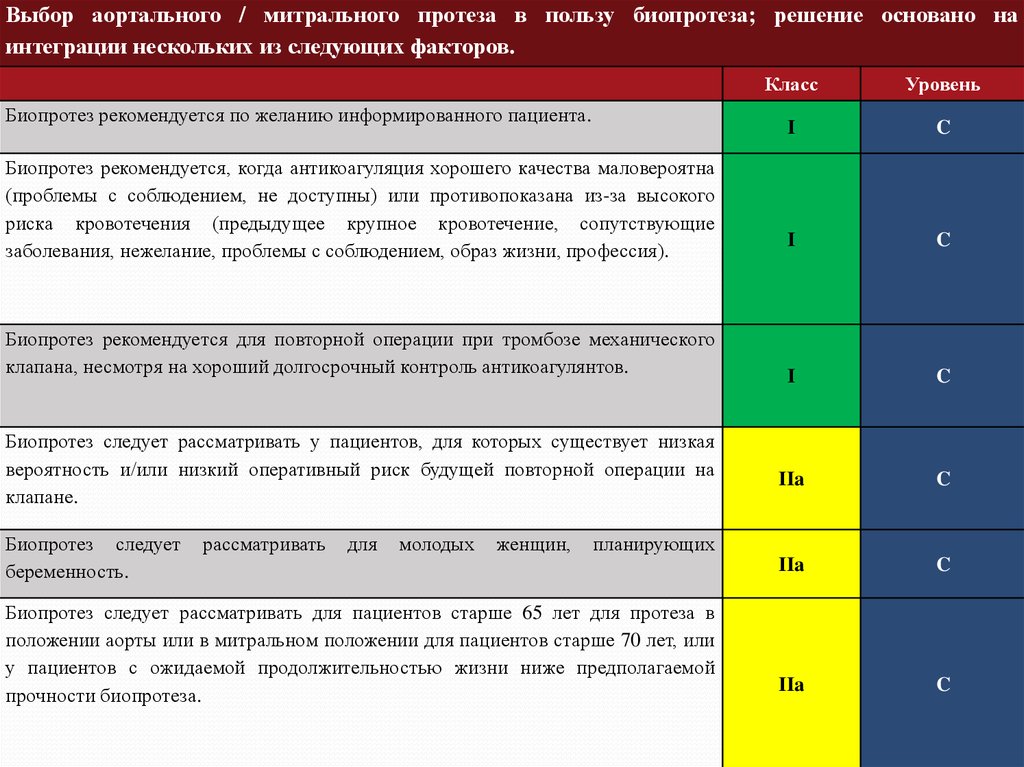
Выбор аортального / митрального протеза в пользу биопротеза; решение основано наинтеграции нескольких из следующих факторов.
Биопротез рекомендуется по желанию информированного пациента.
Биопротез рекомендуется, когда антикоагуляция хорошего качества маловероятна
(проблемы с соблюдением, не доступны) или противопоказана из-за высокого
риска кровотечения (предыдущее крупное кровотечение, сопутствующие
заболевания, нежелание, проблемы с соблюдением, образ жизни, профессия).
Биопротез рекомендуется для повторной операции при тромбозе механического
клапана, несмотря на хороший долгосрочный контроль антикоагулянтов.
Биопротез следует рассматривать у пациентов, для которых существует низкая
вероятность и/или низкий оперативный риск будущей повторной операции на
клапане.
Биопротез следует
беременность.
рассматривать
для
молодых
женщин,
Класс
Уровень
I
C
I
C
I
C
IIa
C
IIa
C
IIa
C
планирующих
Биопротез следует рассматривать для пациентов старше 65 лет для протеза в
положении аорты или в митральном положении для пациентов старше 70 лет, или
у пациентов с ожидаемой продолжительностью жизни ниже предполагаемой
прочности биопротеза.
62.
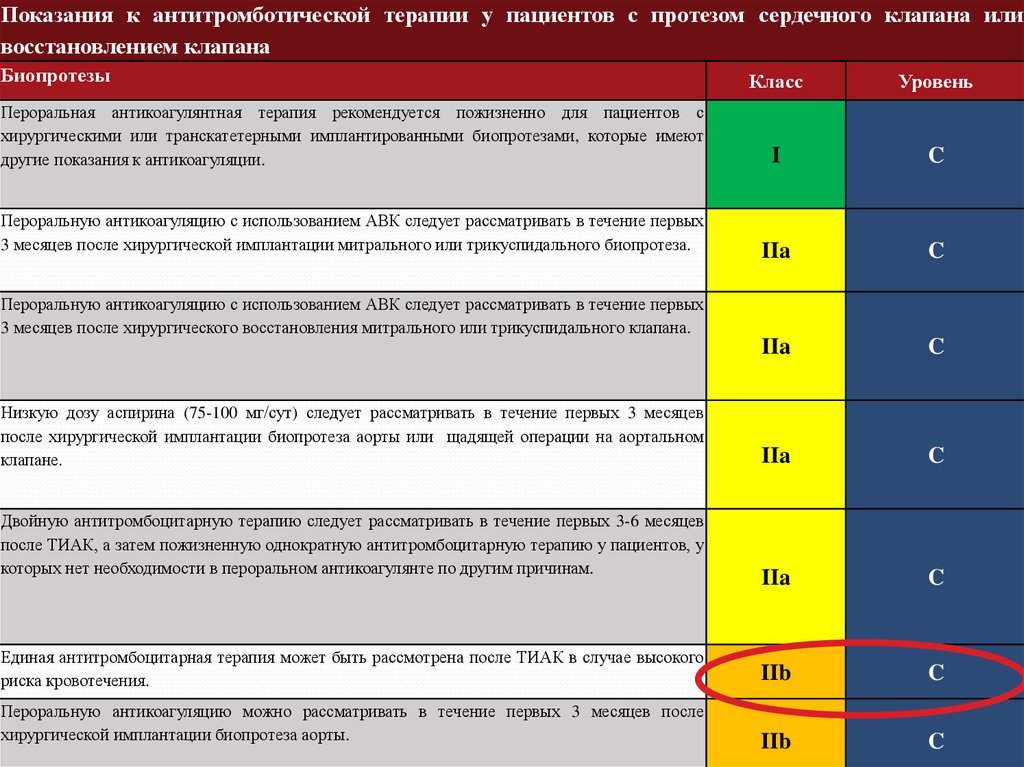
Показания к антитромботической терапии у пациентов с протезом сердечного клапана иливосстановлением клапана
Биопротезы
Пероральная антикоагулянтная терапия рекомендуется пожизненно для пациентов с
хирургическими или транскатетерными имплантированными биопротезами, которые имеют
другие показания к антикоагуляции.
Пероральную антикоагуляцию с использованием АВК следует рассматривать в течение первых
3 месяцев после хирургической имплантации митрального или трикуспидального биопротеза.
Класс
Уровень
I
C
IIa
C
IIa
C
IIa
C
IIa
C
IIb
C
IIb
C
Пероральную антикоагуляцию с использованием АВК следует рассматривать в течение первых
3 месяцев после хирургического восстановления митрального или трикуспидального клапана.
Низкую дозу аспирина (75-100 мг/сут) следует рассматривать в течение первых 3 месяцев
после хирургической имплантации биопротеза аорты или щадящей операции на аортальном
клапане.
Двойную антитромбоцитарную терапию следует рассматривать в течение первых 3-6 месяцев
после ТИАК, а затем пожизненную однократную антитромбоцитарную терапию у пациентов, у
которых нет необходимости в пероральном антикоагулянте по другим причинам.
Единая антитромбоцитарная терапия может быть рассмотрена после ТИАК в случае высокого
риска кровотечения.
Пероральную антикоагуляцию можно рассматривать в течение первых 3 месяцев после
хирургической имплантации биопротеза аорты.
63.
64. Др. хирургические операции
Операция может безопасно выполняться у пациентов снесущественным митральным стенозом (область клапана
> 1,5 см2).
У бессимптомных пациентов со значительным
митральным стенозом и систолическим давлением в
легочной артерии <50 мм.рт.ст.
У пациентов с симптомами или у пациентов с
систолическим давлением в легочной артерии> 50 мм рт.
ст., по возможности, коррекция митрального стеноза с
помощью ЧМК должна быть предпринята перед не
кардиологической операцией, если это является высоким
риском.
65. Др. хирургические операции
Операция может быть безопасно проведена убессимптомных пациентов с тяжелой митральной
регургитацией или аортальной регургитацией и сохраненной
функцией ЛЖ.
Присутствие симптомов или дисфункция ЛЖ должно
приводить к рассмотрению операции на клапане, но перед
«не кардиологической операцией» это редко необходимо.
Если дисфункция ЛЖ тяжелая (фракция выброса <30%), «не
кардиологическая терапия» должна проводиться только в
случае крайней необходимости после оптимизации
медикаментозной терапии сердечной недостаточности.
66. Лечение во время беременности
67. Беременность нежелательна
при тяжелом митральном стенозепри тяжелом симптоматическом аортальном стенозе
при диаметре аорты> 45 мм при синдроме Марфана,
> 27,5 мм/м2 при синдроме Тернера
Кесарево сечение рекомендуется пациентам с тяжелым
митральным или аортальным стенозом, восходящим
диаметром аорты> 45 мм или тяжелой легочной
гипертензией, а также женщинами на пероральных
антикоагулянтах при преждевременных родах.
68.
Материнская смертность оценивается в 1-4%, асерьезные осложнения происходят у 40% женщин с
механическими клапанами.
У пациентов, которым требуется ≤5 мг варфарина,
предпочтение отдается пероральным
антикоагулянтам на протяжении всей беременности
и замена на НФГ (нефракционированный гепарин).
У пациентов, нуждающихся в более высоких дозах,
переход на НМГ (низкомолекулярный гепарин) в
течение первого триместра со строгим контролем
анти-Xa (терапевтический диапазон 0,8-1,2 МЕ / мл)
и использование пероральных антикоагулянтов
впоследствии.

















































 Медицина
Медицина








