Похожие презентации:
Менингококковая инфекция: актуальные проблемы
1. Менингококковая инфекция: актуальные проблемы
Извекова И.Я.НГМУ
2. Цель лекции:
Цель лекции:сформировать представление о
клинических проявлениях
менингококковой инфекции, принципах
лабораторной диагностики разных форм
заболевания, алгоритме терапии и
профилактики.
3. Задачи лекции:
Задачи лекции:Представлять:
Актуальность проблемы
Классификацию менингококковой инфекции (МИ);
Основные методы терапии МИ (этиотропной, патогенетической)
Основные методы профилактики МИ (специфической, неспецифической)
интегративные связи: кафедра микробиологии, нервных болезней,
патфизиологии, клинической фармокологии
Знать:
1. Типичные клинические проявления различных форм МИ (симптомы,
синдромы).
2. Клиническую классификацию МИ
3. Основные современные методы лабораторного исследования (алго-ритм
лабораторной диагностики) у пациентов с подозрением на МИ
4. Основные принципы терапии МИ (в зависимости от формы и тяжести и
наличия осложнений). Тактика врача при подозрении (выявлении) больного
с МИ
5. Способы профилактики МИ
4. План лекции
1.2.
3.
4.
5.
6.
7.
8.
9.
10.
11.
12.
13.
14.
15.
16.
17.
18.
19.
20.
Актуальность проблемы
Эпидемиология МИ
Летальность от МИ
Биологическое значение носительства
Структура клинических форм МИ
Менингококкцемия
Патофизиология менингококкцемии и инфекционно-токсического шока
Симптомы, при которых допускаются ошибки диагностики ГФМИ
Этиологическая структура бактериальных менингитов в Российской Федерации
Клиника менингококкового менингита
Дефекты догоспитального этапа
Клинический пример
Летальность при генерализованных формах МИ
Алгоритм терапии шока
Перспективы лечения шока
Антибактериальная терапия гнойного менингококкового менингита
Жидкостный режим при гнойных менингитах
Нерешенные проблемы вакцинопрофилактики МИ
Резюме
Ответы на вопросы лекционного материала.
5. Литература:
Основная литература:Инфекционные болезни( Н. Д. Ющук, Ю. Я. Венгеров ), год: 2003,
город: М., изд: Медицина, тип: УЧЛ – Учебник
Инфекционные болезни и эпидемиология( В. И. Покровский [и др.] ),
год: 2012, город: М., изд: ГЭОТАР-Медиа, тип: УЧЛ – Учебник
Дополнительная литература:
Менингиты и энцефалиты( Ю. В. Лобзин, В. В. Пилипенко, Ю. Н.
Громыко ), год: 2006, город: СПб., изд: ФОЛИАНТ, тип:
Монография
6. Актуальность проблемы
Выраженная тяжесть течения и высокаялетальность
Стремительное развитие генерализованных
форм, непредсказуемый прогноз
Необходимость ранней диагностики и оказания
экстренной высоко квалифицированной
медицинской помощи с первых часов болезни
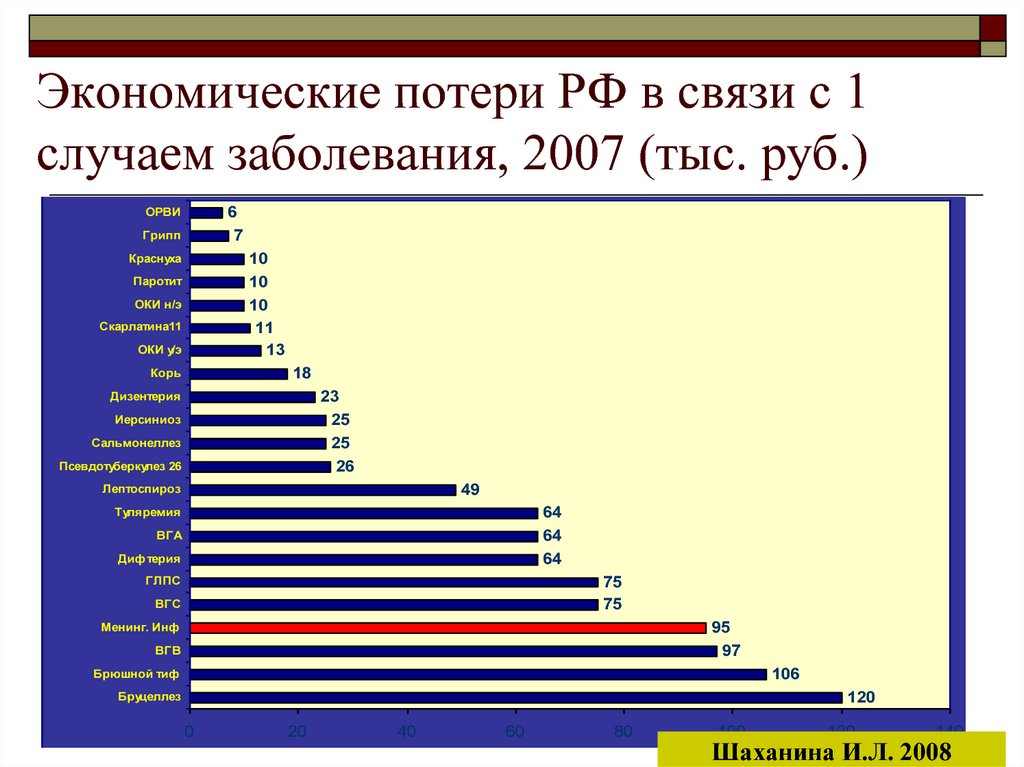
7. Экономические потери РФ в связи с 1 случаем заболевания, 2007 (тыс. руб.)
67
ОРВИ
Грипп
10
10
10
11
13
Краснуха
Паротит
ОКИ н/э
Скарлатина11
ОКИ у/э
18
Корь
23
25
25
26
Дизентерия
Иерсиниоз
Сальмонеллез
Псевдотуберкулез 26
49
Лептоспироз
64
64
64
Туляремия
ВГА
Диф терия
75
75
ГЛПС
ВГС
95
97
Менинг. Инф
ВГВ
106
Брюшной тиф
120
Бруцеллез
0
20
40
60
80
100
120
140
Шаханина И.Л. 2008
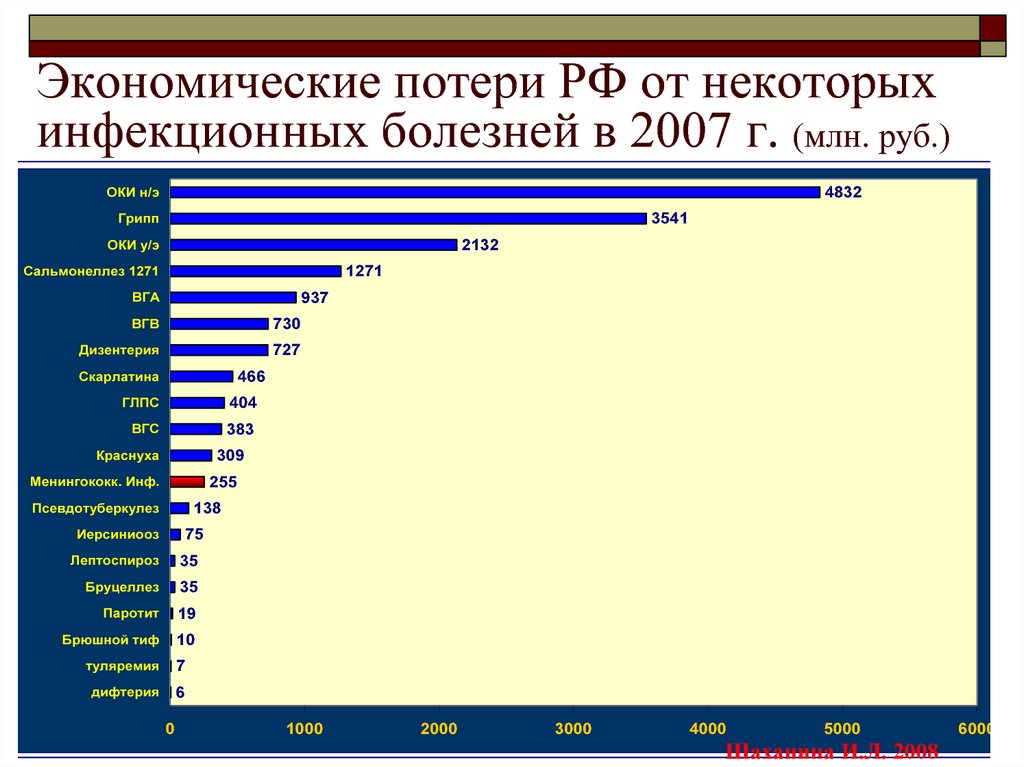
8. Экономические потери РФ от некоторых инфекционных болезней в 2007 г. (млн. руб.)
4832ОКИ н/э
3541
Грипп
2132
ОКИ у/э
1271
Сальмонеллез 1271
937
ВГА
ВГВ
730
Дизентерия
727
466
Скарлатина
ГЛПС
404
ВГС
383
309
Краснуха
255
Менингококк. Инф.
138
Псевдотуберкулез
75
Иерсиниооз
Лептоспироз
35
Бруцеллез
35
Паротит
19
Брюшной тиф
10
туляремия
7
дифтерия
6
0
1000
2000
3000
4000
5000
Шаханина И.Л. 2008
6000
9.
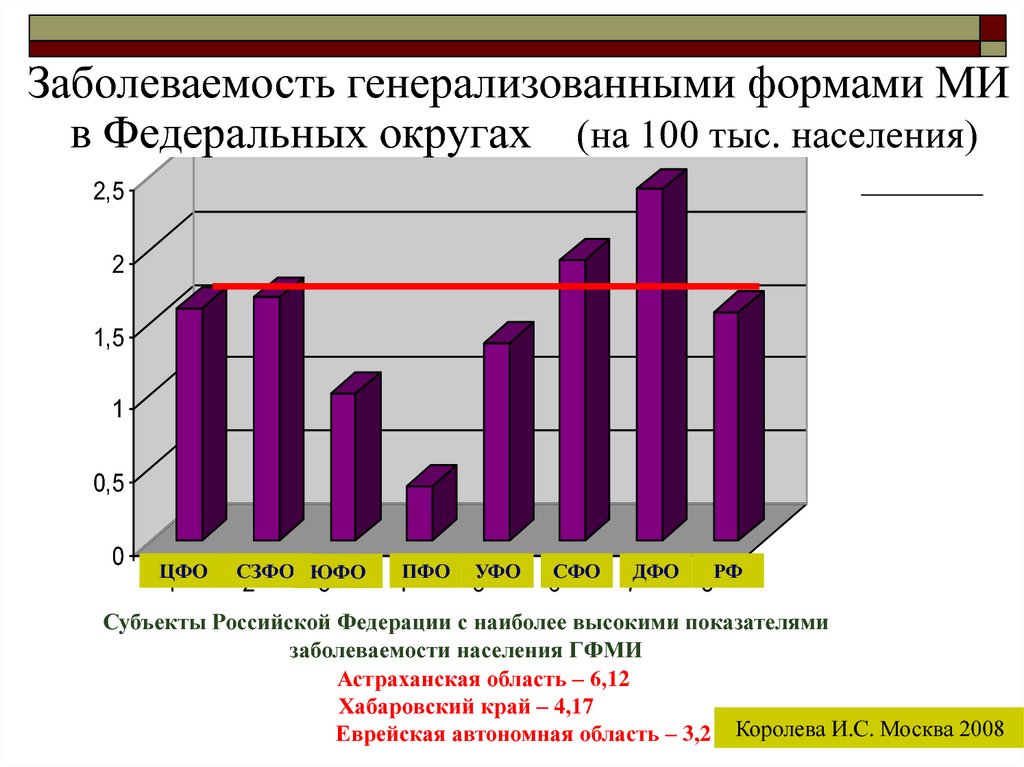
Заболеваемость генерализованными формами МИв Федеральных округах (на 100 тыс. населения)
2,5
2
1,5
1
0,5
0
ЦФО
1
СЗФО ЮФО
2
3
ПФО
4
УФО
5
СФО
6
ДФО
7
РФ
8
Субъекты Российской Федерации с наиболее высокими показателями
заболеваемости населения ГФМИ
Астраханская область – 6,12
Хабаровский край – 4,17
Еврейская автономная область – 3,2 Королева И.С. Москва 2008
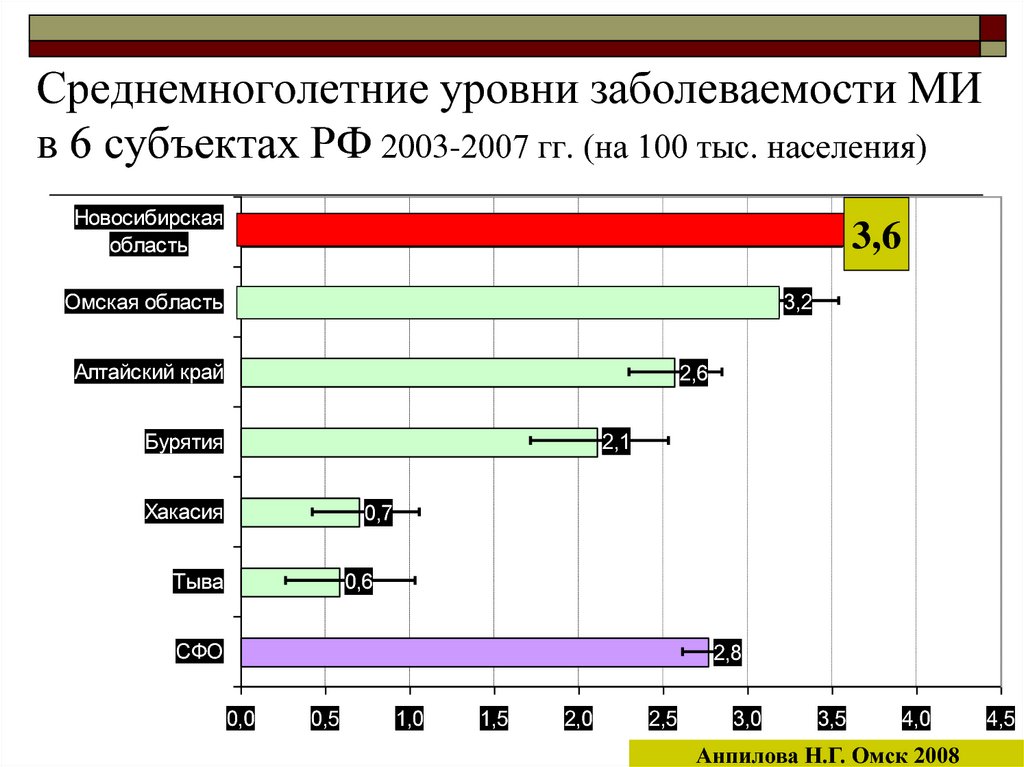
10. Среднемноголетние уровни заболеваемости МИ в 6 субъектах РФ 2003-2007 гг. (на 100 тыс. населения)
Новосибирскаяобласть
3,6
3,6
Омская область
3,2
Алтайский край
2,6
Бурятия
2,1
Хакасия
0,7
Тыва
0,6
СФО
2,8
0,0
0,5
1,0
1,5
2,0
2,5
3,0
3,5
4,0
Анпилова Н.Г. Омск 2008
4,5
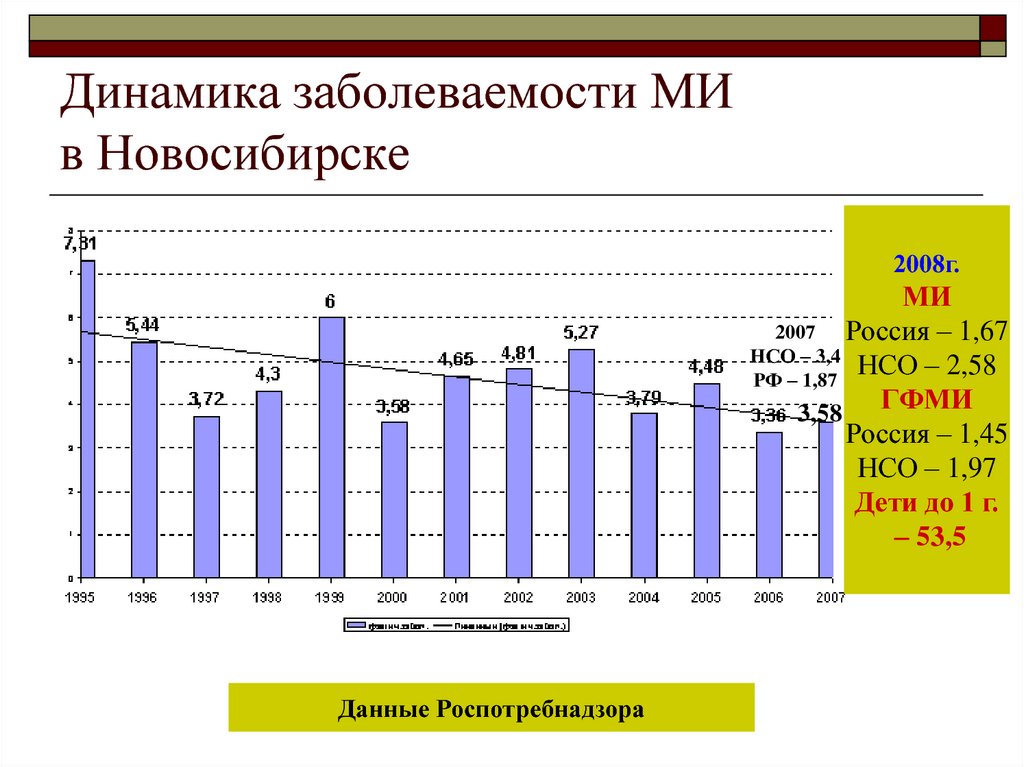
11. Динамика заболеваемости МИ в Новосибирске
2008г.МИ
2007
Россия – 1,67
НСО – 3,4
НСО – 2,58
РФ – 1,87
ГФМИ
3,58
Россия – 1,45
НСО – 1,97
Дети до 1 г.
– 53,5
Данные Роспотребнадзора
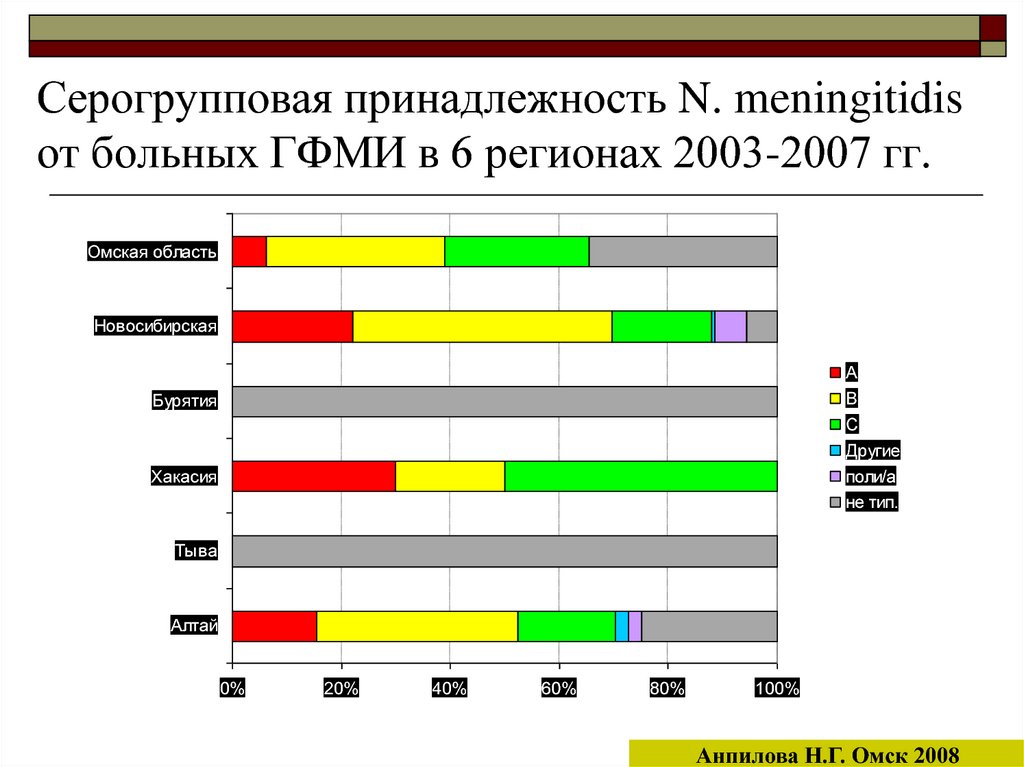
12. Серогрупповая принадлежность N. meningitidis от больных ГФМИ в 6 регионах 2003-2007 гг.
Омская областьНовосибирская
А
Бурятия
В
С
Другие
Хакасия
поли/а
не тип.
Тыва
Алтай
0%
20%
40%
60%
80%
100%
Анпилова Н.Г. Омск 2008
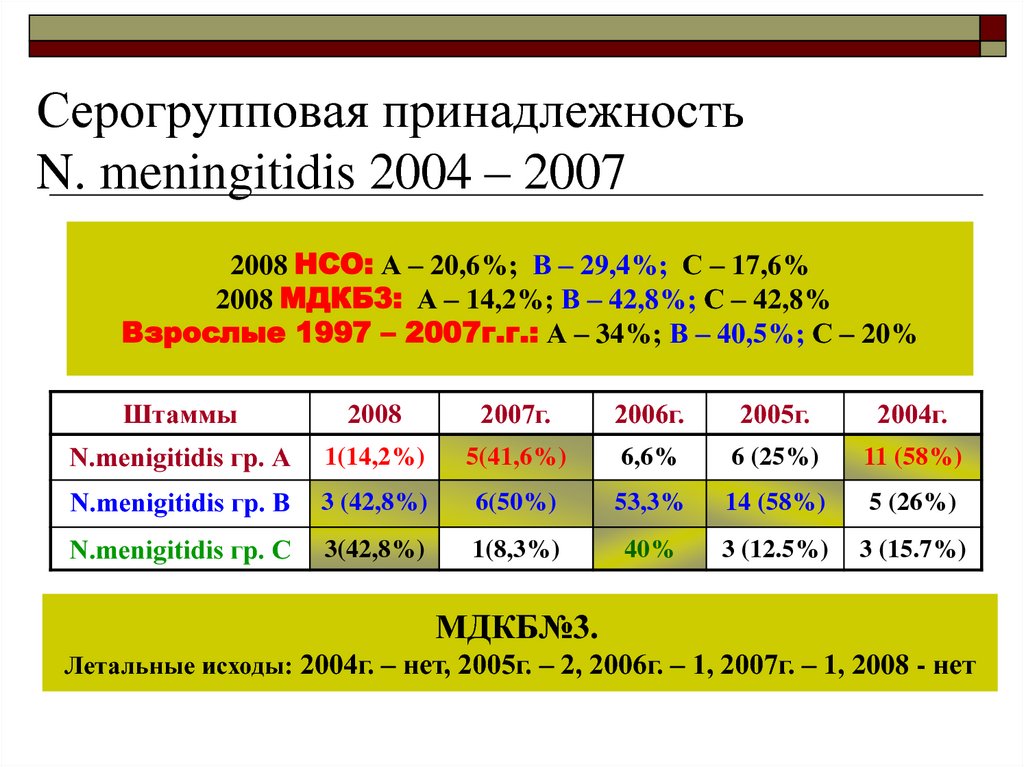
13. Серогрупповая принадлежность N. meningitidis 2004 – 2007
2008 НСО: А – 20,6%; В – 29,4%; С – 17,6%2008 МДКБ3: А – 14,2%; В – 42,8%; С – 42,8%
Взрослые 1997 – 2007г.г.: А – 34%; В – 40,5%; С – 20%
Штаммы
2008
2007г.
2006г.
2005г.
2004г.
N.menigitidis гр. А
1(14,2%)
5(41,6%)
6,6%
6 (25%)
11 (58%)
N.menigitidis гр. В
3 (42,8%)
6(50%)
53,3%
14 (58%)
5 (26%)
N.menigitidis гр. С
3(42,8%)
1(8,3%)
40%
3 (12.5%)
3 (15.7%)
МДКБ№3.
Летальные исходы: 2004г. – нет, 2005г. – 2, 2006г. – 1, 2007г. – 1, 2008 - нет
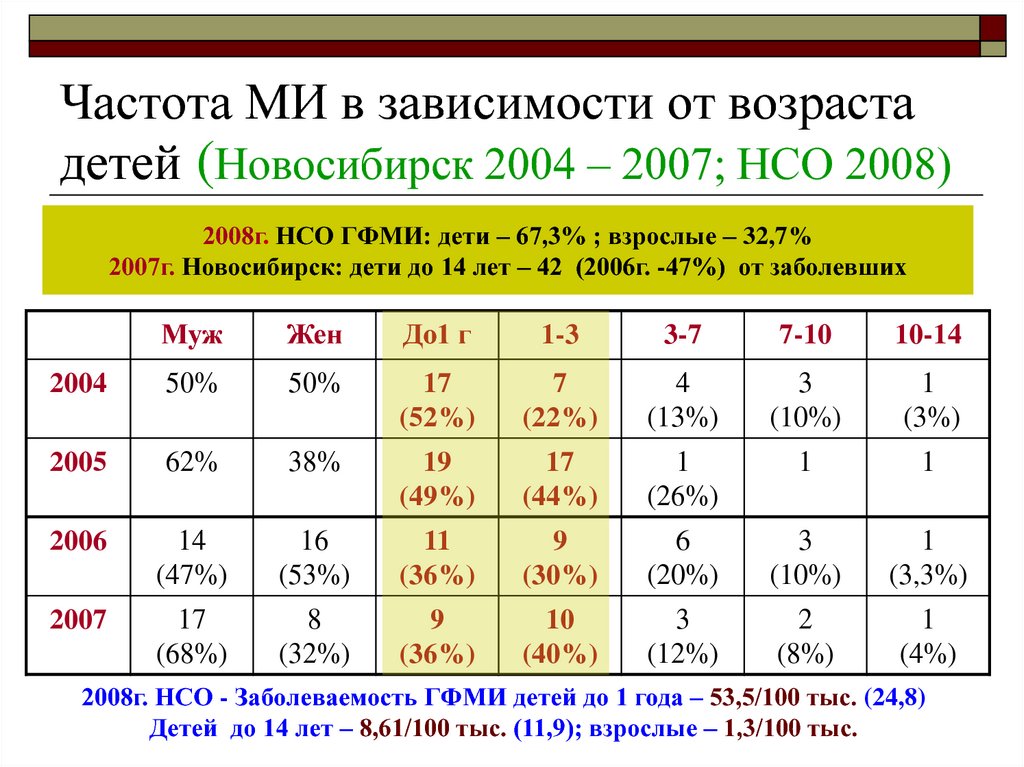
14. Частота МИ в зависимости от возраста детей (Новосибирск 2004 – 2007; НСО 2008)
2008г. НСО ГФМИ: дети – 67,3% ; взрослые – 32,7%2007г. Новосибирск: дети до 14 лет – 42 (2006г. -47%) от заболевших
Муж
Жен
До1 г
1-3
3-7
7-10
10-14
2004
50%
50%
17
(52%)
7
(22%)
4
(13%)
3
(10%)
1
(3%)
2005
62%
38%
19
(49%)
17
(44%)
1
(26%)
1
1
2006
14
(47%)
16
(53%)
11
(36%)
9
(30%)
6
(20%)
3
(10%)
1
(3,3%)
2007
17
(68%)
8
(32%)
9
(36%)
10
(40%)
3
(12%)
2
(8%)
1
(4%)
2008г. НСО - Заболеваемость ГФМИ детей до 1 года – 53,5/100 тыс. (24,8)
Детей до 14 лет – 8,61/100 тыс. (11,9); взрослые – 1,3/100 тыс.
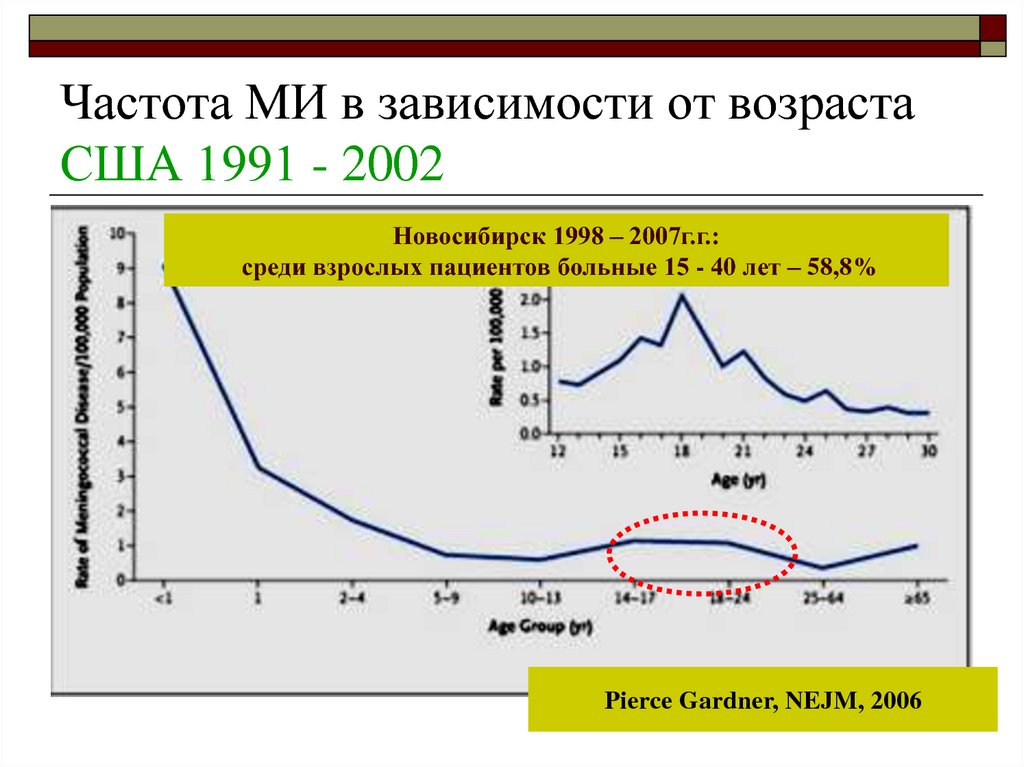
15. Частота МИ в зависимости от возраста США 1991 - 2002
Новосибирск 1998 – 2007г.г.:среди взрослых пациентов больные 15 - 40 лет – 58,8%
Pierce Gardner, NEJM, 2006
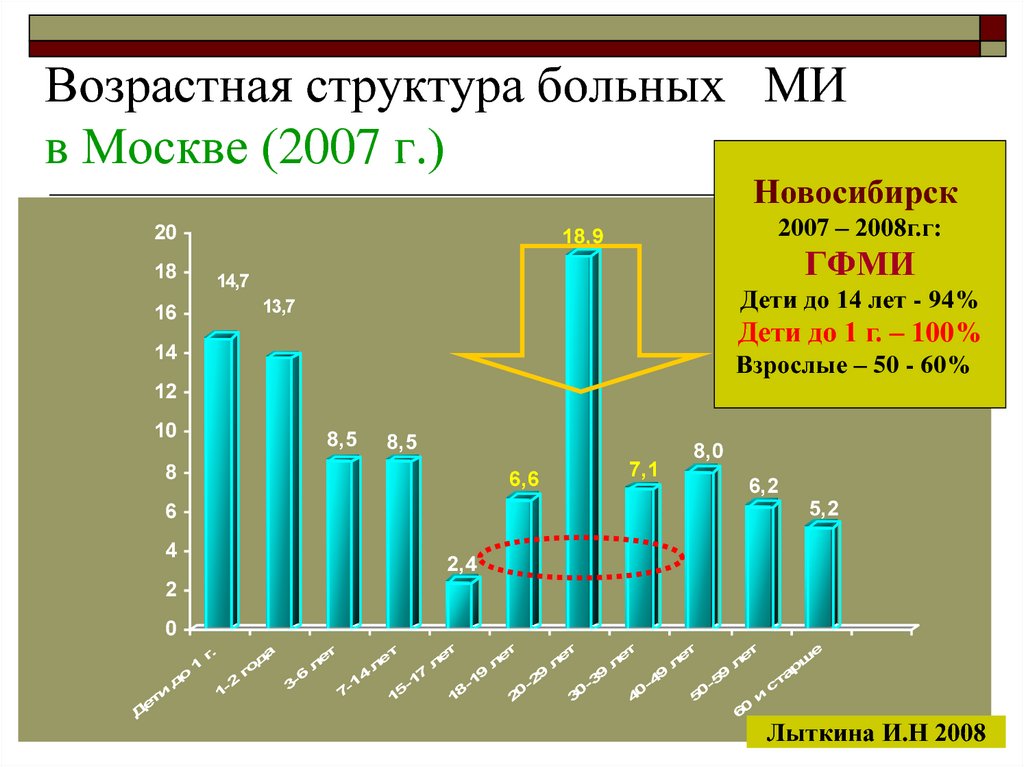
16. Возрастная структура больных МИ в Москве (2007 г.)
Новосибирск20
2007 – 2008г.г:
18,9
18
ГФМИ
14,7
Дети до 14 лет - 94%
13,7
16
Дети до 1 г. – 100%
14
Взрослые – 50 - 60%
12
10
8,5
8,5
8
7,1
6,6
8,0
6,2
5,2
6
4
2,4
2
0
ти
е
Д
до
1
г.
2
1-
да
го
6
3-
т
ле
1
7-
ет
л
4
15
17
т
ле
18
19
т
ле
20
29
т
ле
30
39
т
ле
40
49
т
ле
50
59
т
ле
60
и
с
рш
та
е
Лыткина И.Н 2008
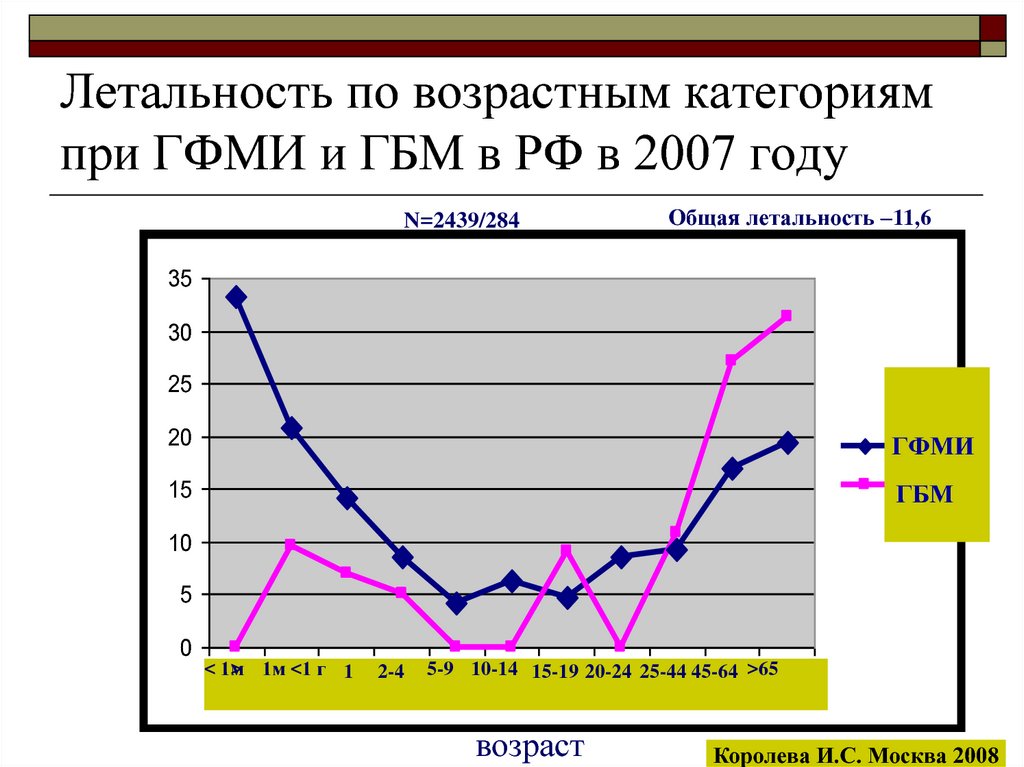
17. Летальность по возрастным категориям при ГФМИ и ГБМ в РФ в 2007 году
N=2439/284Общая летальность –11,6
35
30
25
20
ГФМИ
Ряд1
15
Ряд2
ГБМ
10
5
0
< 1м
> 1м <1 г 1
1
2
3
2-4
4
5-9 10-14
15-19 20-24 25-44 45-64 >65
45-64
10-14
5
6
7
8
9
10 11
20-24
возраст
Королева И.С. Москва 2008
18. Биологическое значение носительства
После перенесения носительства возникает системныйиммунный ответ к капсульному полисахариду, который
защищает от заболевания, вызванного менингококком
гомологичной серогруппы
Местный (мукозный) иммунный ответ на
носительство – мало напряженный и не всегда защищает
от повторной колонизации гомологичным и
гетерологичным штаммом. Повторные перенесения
носительства способствуют поддержанию системного
иммунитета благодаря «бустер»-эффекту
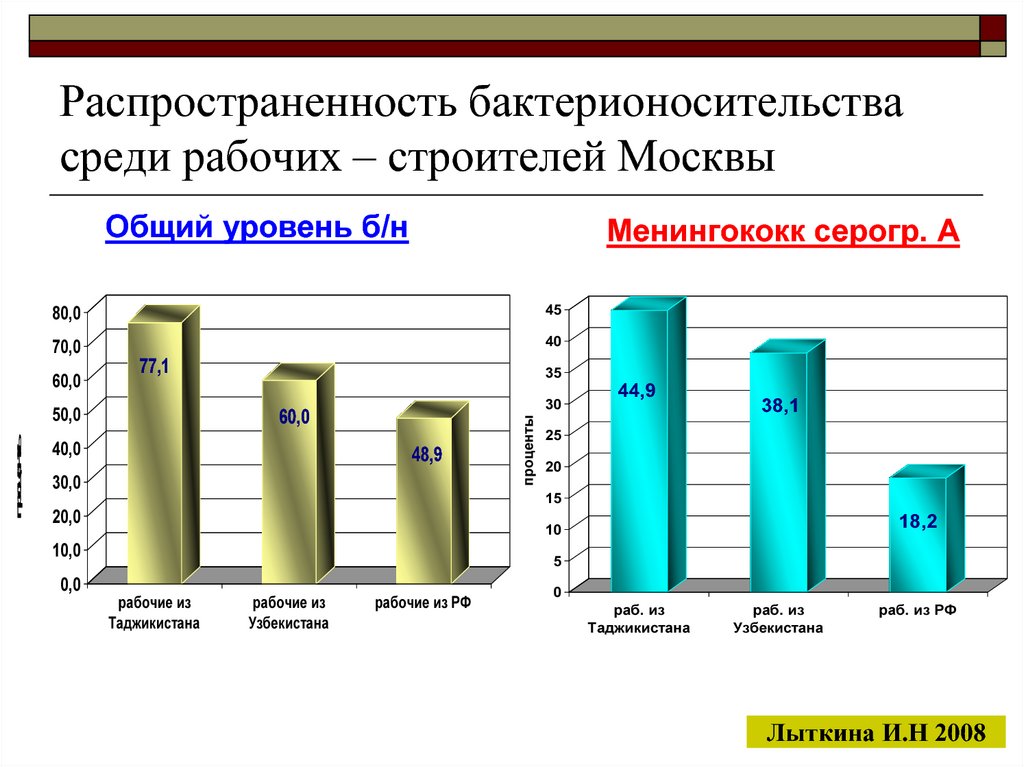
19. Распространенность бактерионосительства среди рабочих – строителей Москвы
Общий уровень б/н80,0
45
70,0
40
77,1
50,0
35
30
60,0
40,0
48,9
30,0
проценты
60,0
проценты
Менингококк серогр. А
44,9
38,1
25
20
15
20,0
10,0
0,0
18,2
10
5
рабочие из
Таджикистана
рабочие из
Узбекистана
рабочие из РФ
0
раб. из
Таджикистана
раб. из
Узбекистана
раб. из РФ
Лыткина И.Н 2008
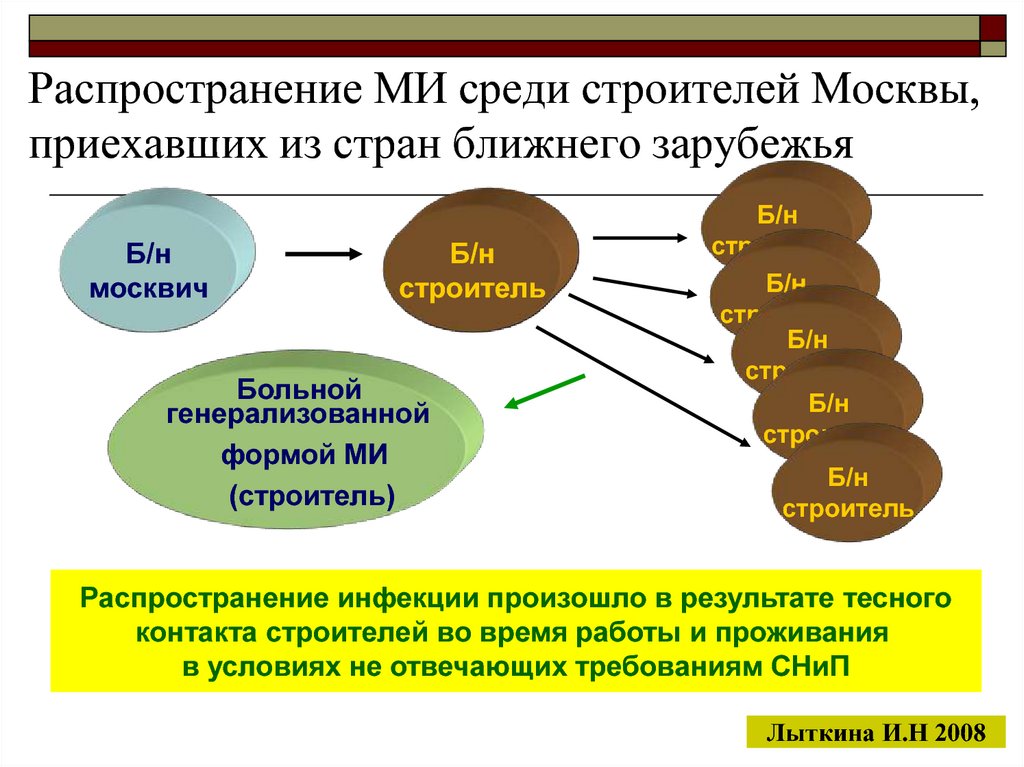
20. Распространение МИ среди строителей Москвы, приехавших из стран ближнего зарубежья
Б/нмосквич
Б/н
строитель
Больной
генерализованной
формой МИ
(строитель)
Б/н
строитель
Б/н
строитель
Б/н
строитель
Б/н
строитель
Б/н
строитель
Распространение инфекции произошло в результате тесного
контакта строителей во время работы и проживания
в условиях не отвечающих требованиям СНиП
Лыткина И.Н 2008
21. Результаты генетического маркирования менингококков серогруппы А в Москве 2007г.
Менингококковые штаммы серогруппы А от больного и носителейиз очага рабочих – строителей из Узбекистана идентичны по
генетической структуре (принадлежат к одному сиквенс - типу –
ST 75)
Менингококковые штаммы серогруппы А, выделенные от больных
москвичей и приезжих рабочих – строителей идентичны по
генетической структуре и принадлежат к сиквенс - типу –ST 75,
циркулирующему в Москве
Выявление единого генетического моноклона менингококков гр. А
свидетельствует об одном источнике распространения
инфекции
Лыткина И.Н 2008
Новосибирск 2008г.: в домашних очагах (обследовано
455 человек) выявлено 3,7% носителей того же
серотипа; в группах риска (обследовано 150 человек) –
выявлено 3,3% носителей - полиаглютинабельные
штаммы (Данные Роспотребнадзора Новосибирска)
22. Структура клинических форм МИ в 6 регионах СФО (в %)
Омская областьНовосибирская область
Бурятия
Хакасия
Тыва
Алтайский край
0%
10%
20%
30%
40%
50%
60%
70%
80%
90%
100%
Анпилова Н.Г. Омск 2008
цереброспинальный менингит
менингококцемия
менингит+менингококцемия
назофарингит
23.
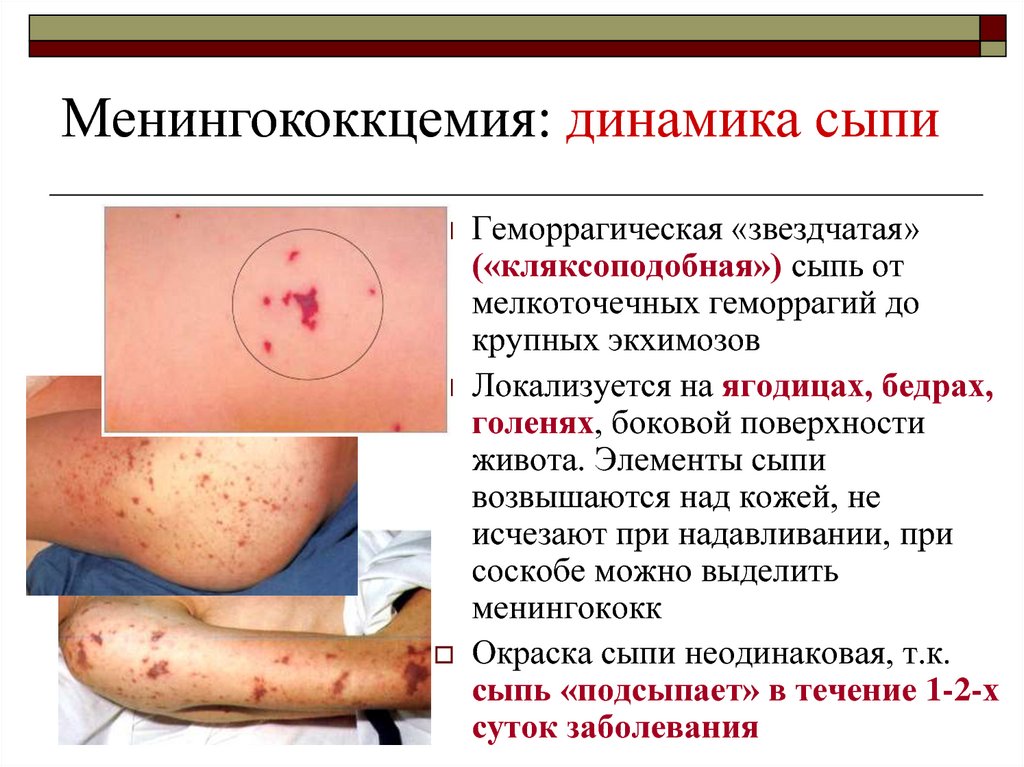
Менингококкцемия: динамика сыпиГеморрагическая «звездчатая»
(«кляксоподобная») сыпь от
мелкоточечных геморрагий до
крупных экхимозов
Локализуется на ягодицах, бедрах,
голенях, боковой поверхности
живота. Элементы сыпи
возвышаются над кожей, не
исчезают при надавливании, при
соскобе можно выделить
менингококк
Окраска сыпи неодинаковая, т.к.
сыпь «подсыпает» в течение 1-2-х
суток заболевания
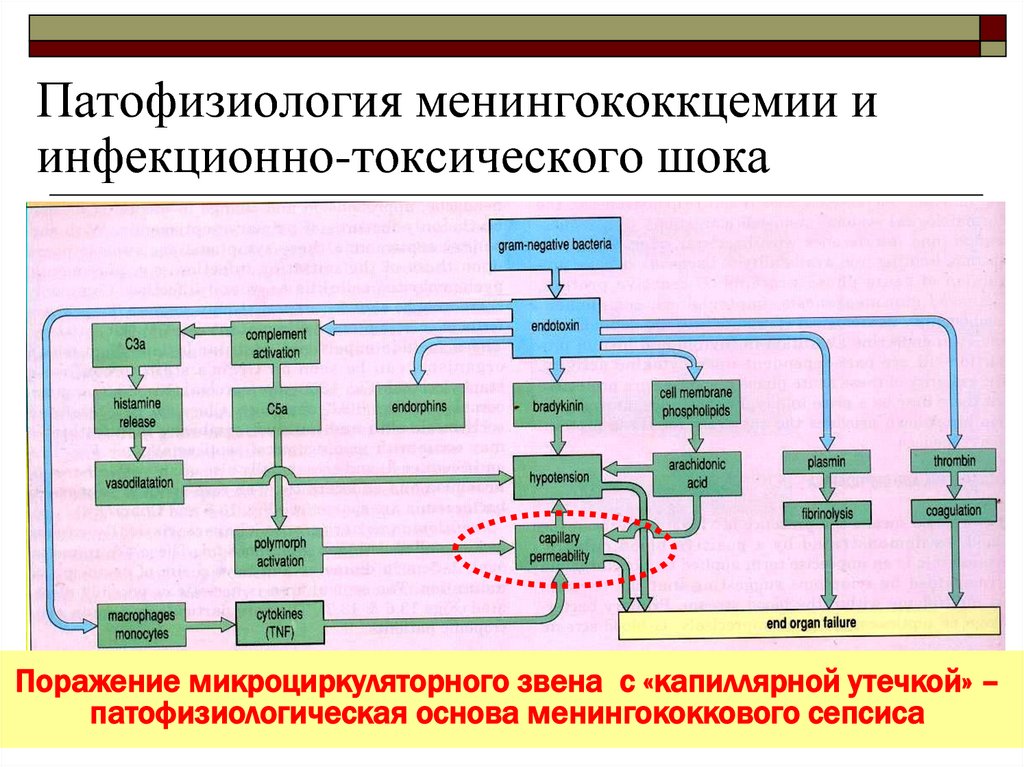
24. Патофизиология менингококкцемии и инфекционно-токсического шока
Поражение микроциркуляторного звена с «капиллярной утечкой» –патофизиологическая основа менингококкового сепсиса
25.
Скорость прогрессирования шоковых реакций при МИстремительна: шок развивается в течение 1-3 часов и
даже 30-40 минут от появления сыпи или 8-12 часов
после пика подъема температуры
ИТШ III: от момента регистрации первых признаков
шока (на дому) до его полного развития проходит
обычно 40-60 минут
При отсутствии адекватной терапии смерть
наступает через 12-48 часов от начала заболевания
или 5-20 часов от момента появления сыпи
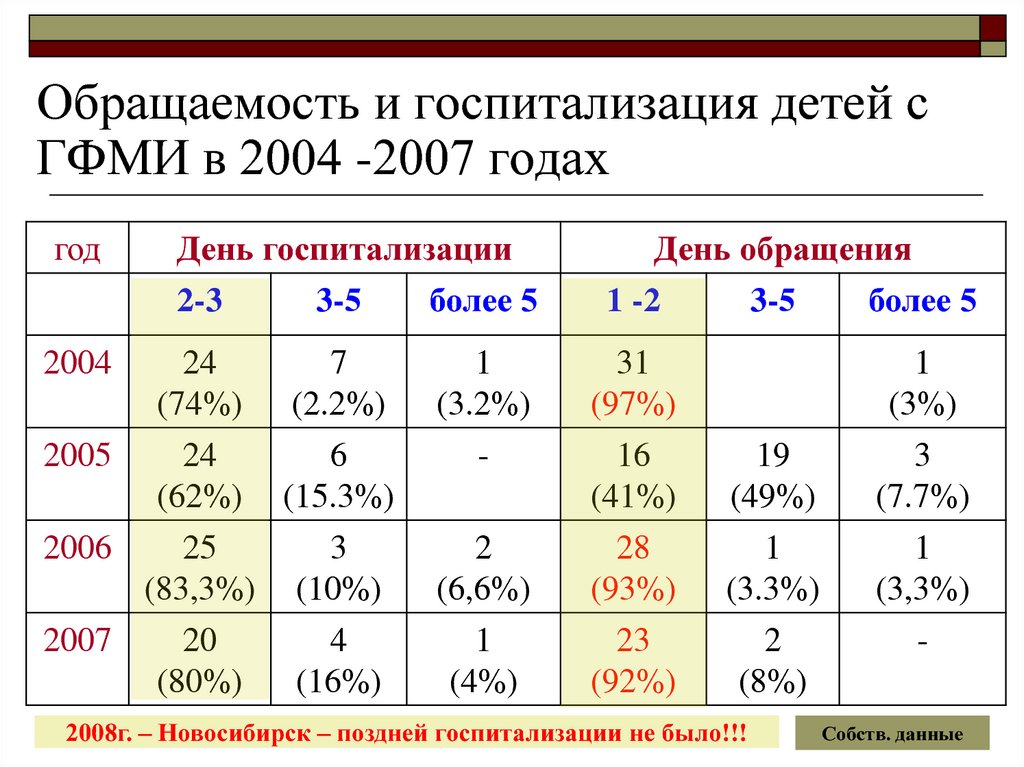
26. Обращаемость и госпитализация детей с ГФМИ в 2004 -2007 годах
год2004
День госпитализации
2-3
3-5
более 5
24
(74%)
7
(2.2%)
2005
24
6
(62%) (15.3%)
2006
25
3
(83,3%) (10%)
2007
20
(80%)
4
(16%)
День обращения
1 -2
3-5
более 5
1
(3.2%)
31
(97%)
1
(3%)
2
(6,6%)
16
(41%)
28
(93%)
19
(49%)
1
(3.3%)
3
(7.7%)
1
(3,3%)
1
(4%)
23
(92%)
2
(8%)
-
2008г. – Новосибирск – поздней госпитализации не было!!!
Собств. данные
27. Симптомы, при которых допускаются ошибки диагностики ГФМИ
стойкаягипертермия,
не
поддающаяся
медикаментозному лечению
- повторная рвота на фоне гипертермии
- неадекватная имеющимся клиническим
проявлениям тяжесть состояния ребенка
- быстрые темпы нарастания интоксикации,
немотивированное
возбуждение
или
заторможенность ребенка
- чрезвычайная бледность кожных покровов,
холодные конечности, гипер- и гипотермия
Феклисова Л.В., Савицкая Н.А. Москва 2008
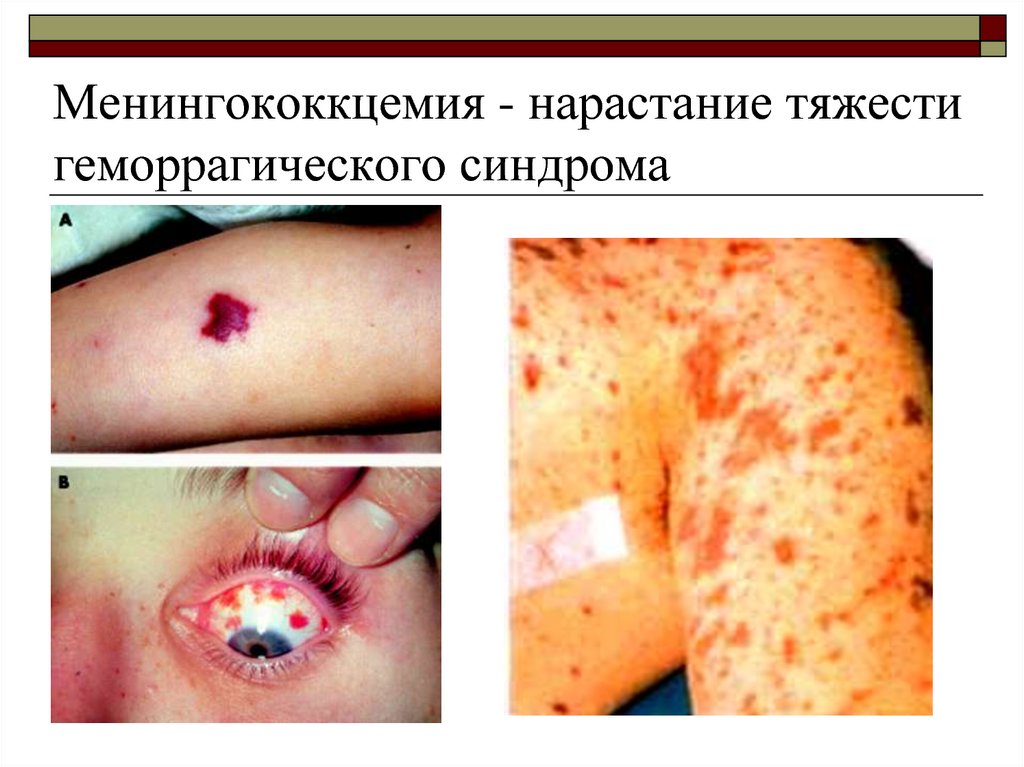
28. Менингококкцемия - нарастание тяжести геморрагического синдрома
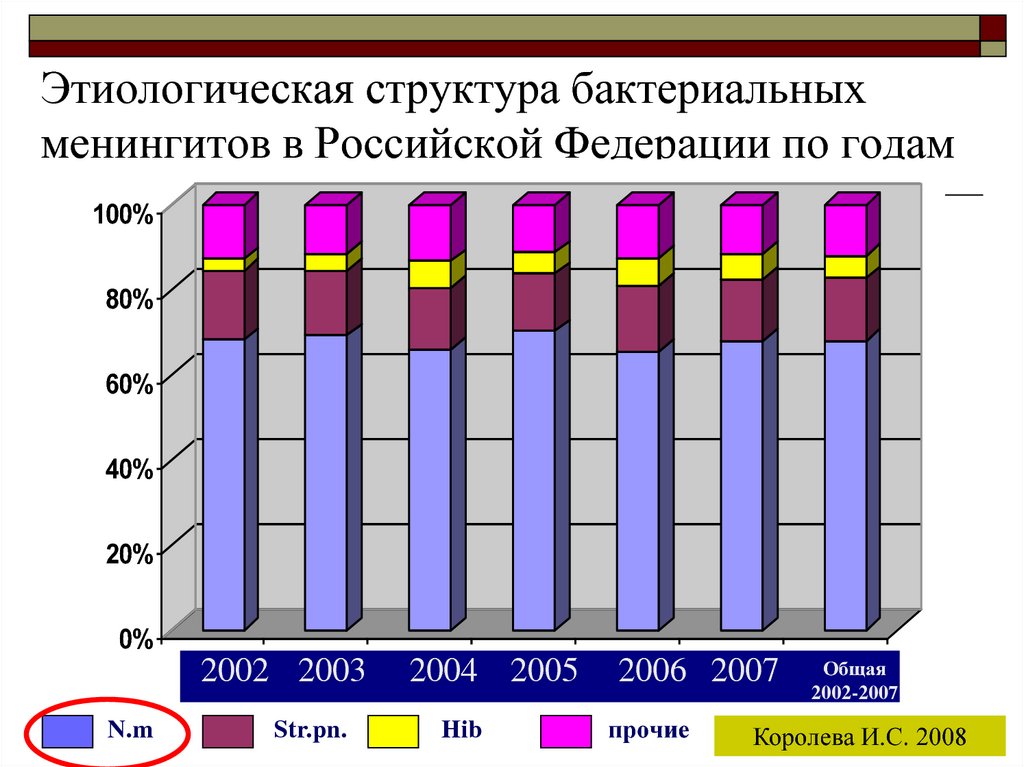
29. Этиологическая структура бактериальных менингитов в Российской Федерации по годам
100%80%
60%
40%
20%
0%
N.m
2
1
2002
2003
Str.pn.
4
3
2004
2005
Hib
6
5
2006
2007
прочие
Общая
7
2002-2007
Королева И.С. 2008
30. Дефекты догоспитального этапа
Поздняя госпитализацияОтсутствие
настороженности врачей
догоспитального звена в
отношении МИ
Отказ родителей от
госпитализации
Позднее обращение за
медицинской помощью
Ошибочные диагнозы
1.ОРВИ с геморрагическим
синдромом.
2. Грипп
3. Нейротоксикоз
4. Пневмония
5. Пищевая токсикоинфекция
6. ОКИ
7. Псевдотуберкулез
8. Краснуха
31. Клинический пример
Анастасия Н., 3г. 7 мес., заболела 30.04.08г.: t-39,3°С,головная боль, рвота (2 раза), пятнисто-папулезная и
геморрагическая сыпь на туловище. Вызвана СМП,
выставлен диагноз «Ветряная оспа» (?!), поставлена
«литическая смесь», ребенок оставлен дома. Ночью
сохранялась лихорадка, головная боль, сонливость,
рвота. Утром вновь вызвана СМП, с диагнозом
«Ветряная оспа, тяжелой степени тяжести» (?!)
госпитализирована в МУЗ ДКБ№3.
С приема госпитализирована в ОРИТ в тяжелом
состоянии с диагнозом: МИ, генерализованная,
смешанная форма, менингококкцемия, менингит,
тяжелой степени тяж., ИТШ I.
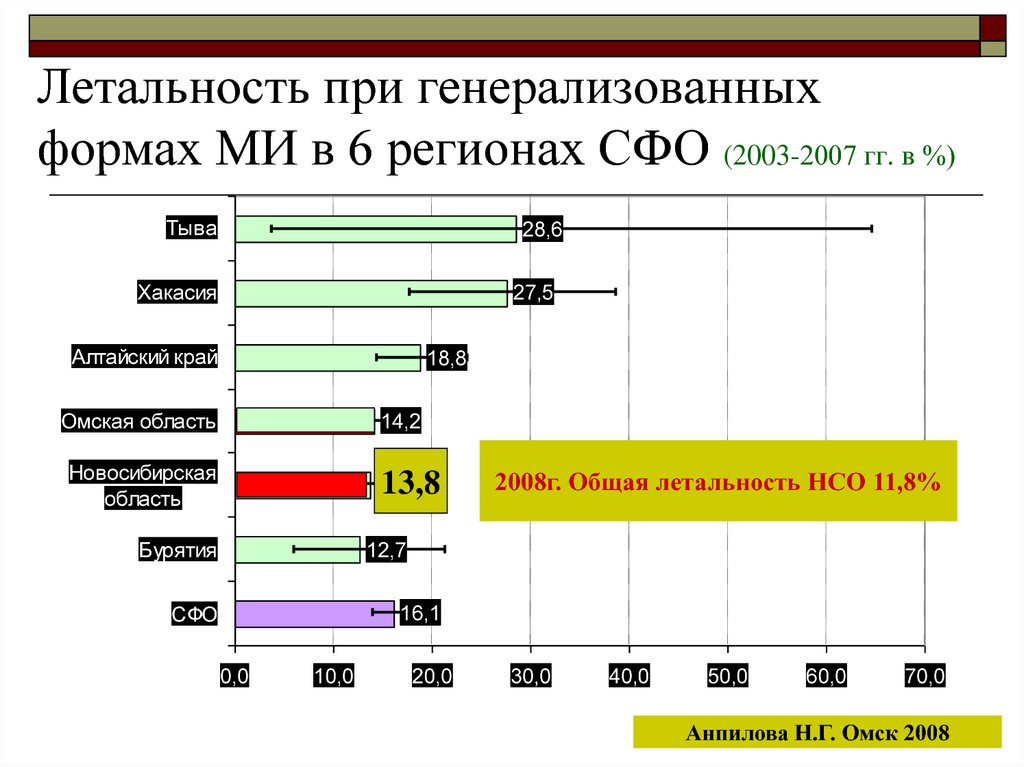
32. Летальность при генерализованных формах МИ в 6 регионах СФО (2003-2007 гг. в %)
Тыва28,6
Хакасия
27,5
Алтайский край
18,8
Омская область
14,2
Новосибирская
область
13,8
13,8
Бурятия
2008г. Общая летальность НСО 11,8%
12,7
16,1
СФО
0,0
10,0
20,0
30,0
40,0
50,0
60,0
70,0
Анпилова Н.Г. Омск 2008
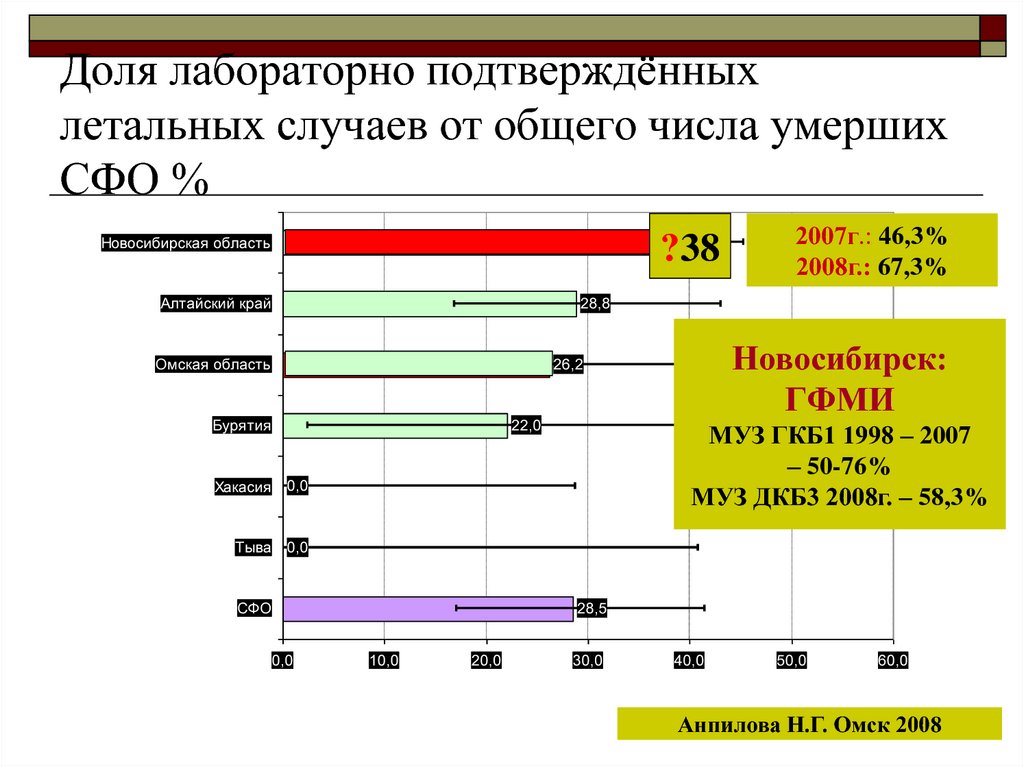
33. Доля лабораторно подтверждённых летальных случаев от общего числа умерших СФО %
?3838,0
Новосибирская область
Алтайский край
2007г.: 46,3%
2008г.: 67,3%
28,8
Омская область
Новосибирск:
ГФМИ
26,2
Бурятия
22,0
Хакасия
0,0
Тыва
0,0
СФО
МУЗ ГКБ1 1998 – 2007
– 50-76%
МУЗ ДКБ3 2008г. – 58,3%
28,5
0,0
10,0
20,0
30,0
40,0
50,0
60,0
Анпилова Н.Г. Омск 2008
34. Алгоритм терапии шока - 1 P. B. Baines. British Journal of Anaesthesia, 2003
1 ОценкаКардиоваскулярной нестабильности: (1) Гипотензия: систолическое давление
<75 мм рт.ст. (младше 4 лет) или <85 мм рт.ст., (старше 4 лет) (2) Капиллярное
наполнение > 2 s
Неврологической нестабильности: (1) Сознание (Шкала Глазго <8 баллов или
ухудшающийся уровень сознания) (2) Протекция Дыхательных путей
2 В/в доступ
3 Исследования крови: 'газовый состав', глюкоза, обычные биохимические
исследования, анализ крови, тесты гемостаза
Кровь для культурального исследования, тестирования антигена и PCR
4 Принципы интенсивной терапии
При кардиоваскулярной нестабильности (гипотензия или периферическая
гипоперфузия):
Human albumin solution (HAS) 20 ml kg – 4.5% or saline 0.9%, быстрое вливание,
которое может быть немедленно повторено. Если необходимо более 40 ml kg – 4.5%
HAS быстро (<1 h) рассматривать следующее:
Эндотрахеальная интубация и ИВЛ
Центральный венозный доступ, поддержка ЦВД H2O 8-10 см
35. Алгоритм терапии шока - 2 P. B. Baines. British Journal of Anaesthesia, 2003
Начальный inotropes - добутамин (5 µg kg–1 min–1 increasing to 20 µg kg– min). Кдозе добутамина более 10 µg /кг / минуту добавляют адреналин (epinephrine начиная с 0.01 µg kg– min). Рассмотреть норэпинефрин в той же дозе как и
адреналин, если 1.0 µg кг минуту адреналина недостаточно. Inotropes могут быть
даны периферически
Продолжение восстановления объема жидкости (4.5 % HAS) под контролем
ЦВД
При депрессии сознания или невозможности защитить дыхательные пути:
Интубация и вентиляция для нормализации PaCO2. При наличии признаков
менингита - 0.4 мг/ кг дексаметазона – 2 р/д 2-е суток (4 дозы)
5 Антибиотики
Cefotaxime в/в 50 мг/ кг × четыре раза в день в течение 5 дней
6 Дальнейшая тактика
Адекватная инфузионная поддержка, восстановление свертывания - СЗП,
переливание ЭрМ, (гемоглобин> 9.0 г /d)
Рассмотрите потребность и возможность haemofiltration. Кардиоваскулярная и
ИВЛ поддержка. Раннее введение энтерального питания.
Носоглоточное культуральное исследование при подозрении на N. meningitidis
Энтеральный rifampicin для устранения носительства N. meningitidis
36. Гормональная терапия?!
Миокардиальная дисфункция и вазопарез требуют высокихдоз вазопрессоров (обычно с адреналином или
норадреналином). Резистентный к инотропной терапии
шок свидетельствует о поврежденной реактивности
надпочечников - при неадекватном ответе на высокие
дозы вазопрессоров показано введение гидрокортизона
(1 mg/kg каждые 6 часов).
Не имеется никакой доказательной
базы эффективности высоких доз
кортикостероидов в лечении ИТШ
(в том числе, при МИ)
37. Перспективы лечения шока – только четкая организация помощи на всех этапах !
Антиэндотоксины (например, протеин, усиливающийбактерицидность препаратов - BPI)
Средства, ингибирующие и активацию коагуляции, и
воспаление (например, активизированный протеин C)
Методы удаления цитокинов и других воспалительных
медиаторов (например, гемофильтрация)
Использование мощных вазопрессоров типа angiotensin II,
вазопрессина
Опыт их применения ограничен, практическое
использование рекомендовать нельзя. Использование
экстракорпоральной мембранной оксигенации (ECMO)
при шоке, несмотря на многообещающие публикации,
не оправдало надежд
38. Антибактериальная терапия гнойного менингококкового менингита
Пенициллин в дозе от 300 тыс. ЕД/кг до 700 тыс. ЕД/кг,внутривенно в 6-8 приемов: при поступлении больного в
первые 2-е суток болезни - 300 тыс. ЕД/кг; при
поступлении в более поздние сроки – от 500 тыс. ЕД/кг
Продолжительность антибактериальной терапии от 6 до
10 суток
В процессе лечения дозу препаратов снижать нельзя
Критерий для отмены антибиотиков - санация СМЖ
(цитоз менее 100 в 1 мкл, при содержании лимфоцитов не
менее 80%)
39. Жидкостный режим при гнойных менингитах
Объем внеклеточной жидкости при ГМ выше, чем уздоровых детей
Как резкое ограничение жидкости (более, чем на 10 мл/кг по
объему внеклеточной жидкости), так и превышение ФП (120
мл/кг) сопряжено с ухудшением исхода ГМ
Ограничение жидкостной нагрузки при наличии
нормоволемии рекомендуют в течении короткого времени
(24-48 часов) с последующим восстановлением водного
баланса (в/в + перорально) до ФП
40. Нерешенные проблемы вакцинопрофилактики МИ
Вакцины иммуногенны у лиц старше 2 лет и дают защитуминимум на 3 года; их эпидемиологическая эффективность
достигает 85-95%
У детей до 2 лет вакцины против МИ, как и все
полисахаридные вакцины, вызывают слабый иммунный
ответ. Вакцина группы А может применяться по
эпидпоказаниям у детей старше 12 месяцев, но для
рутинной иммунизации в этом возрасте она непригодна.
Вакцины группы С еще менее иммуногенны в возрасте до 2
лет
Перспективны конъюгированные вакцины, имеющие
преимущества перед полисахаридными
41. Разрабатываемые В-менингококковые вакцины
NonaMen – везикулярная ОМV B-вакцинаNVI (Нидерланды)
LP2086 - бивалентная рекомбинантная
липопротеиновая В-вакцина
Wyeth (USA)
NOMV - мультивалентная везикулярная В- вакцина
(лаборатория доктора Zollinger W.D.(USA)
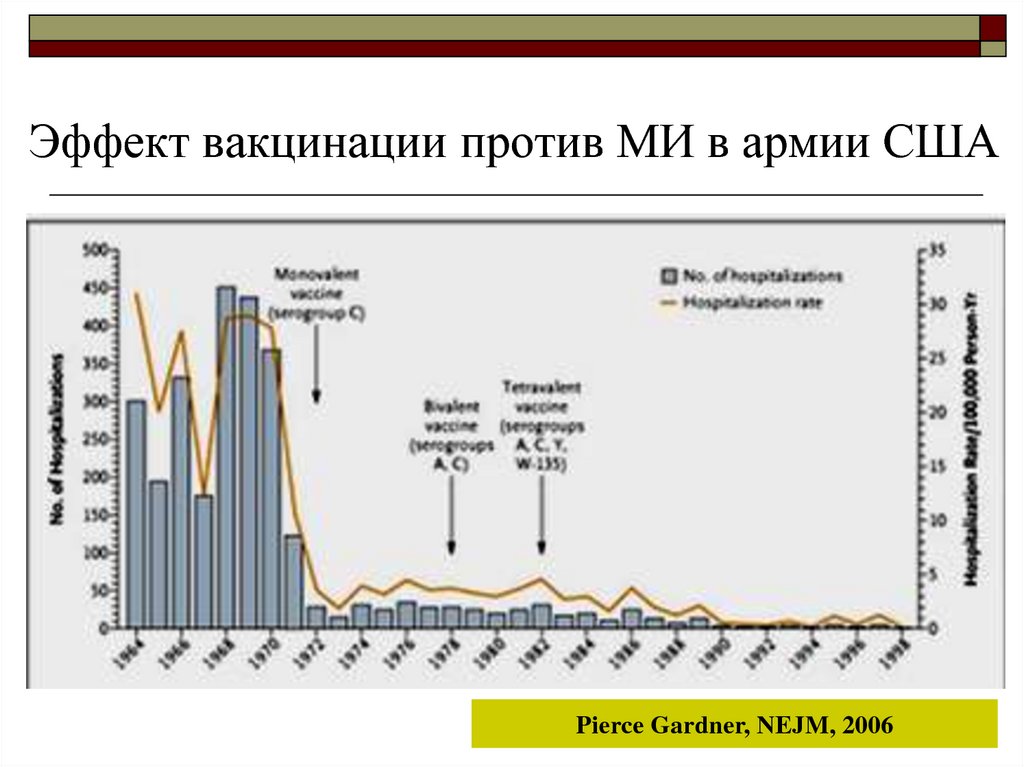
42. Эффект вакцинации против МИ в армии США
Pierce Gardner, NEJM, 200643. Резюме: заболеваемость МИ по-прежнему превышает показатели РФ
Резюме: заболеваемость МИ попрежнему превышает показатели РФ2008: Поздняя госпитализация и повышение летальности
среди взрослых пациентов с МИ
2008: Снижение летальности и улучшение диагностики МИ у
детей Новосибирска (но не НСО)
Ранняя диагностика, немедленное и адекватное лечение шока
и повышенного ВЧД, своевременная антибактериальная
терапия, комплексная поддерживающая интенсивная терапия
– только такое сочетание факторов - основа эффективного
лечения менингококковой инфекции






















 Медицина
Медицина