Похожие презентации:
Кровотечение из варикозно-расширенных вен пищевода
1. Кровотечение из варикозно-расширенных вен пищевода
2.
Портальная гипертензия - клинический синдром, который с точкизрения нарушения гемодинамики характеризуется патологическим
увеличением портокавального градиента давления (разность давления
в воротной и нижней полой вене).
• В 70-80% случаев вызвана циррозом
печени различного происхождения
(преимущественно вирусного
и алкогольного)
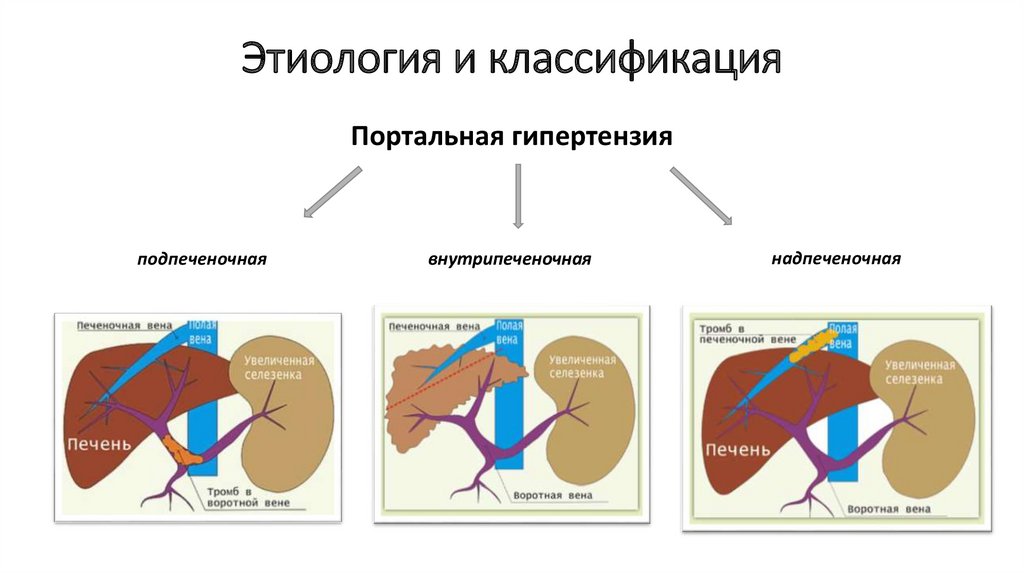
3. Этиология и классификация
Портальная гипертензияподпеченочная
внутрипеченочная
надпеченочная
4.
Клинически значимая ПГ:• увеличение диаметра воротной (более 14 мм) и селезеночной
(более 7-8 мм) вен
• асцит
• ВРВП, желудка, прямой кишки
• портокавальный градиент давления превышает пороговое значение
10 мм рт. ст. Значение портокавального градиента давления в
интервале 5-9 мм рт. ст. соответствует доклинической стадии
портальной гипертензии.
5. Определение давления в воротной вене
• Измерение по давлению заклинивания• Чреспечёночное измерение давления
• Интраоперационное измерение давления
• Измерение по давлению в варикозно-расширенных венах
6. Прогностическая шкала Child-Pugh (печеночно-клеточной функции при ЦП)
Прогностическая шкала Child-Pugh (печеночноклеточной функции при ЦП)Критерии оценки
Количество баллов
1
2
3
Асцит
отсутствует
небольшой
большой
Степень энцефалопатии
нет
1–2
3-4
Билирубин (ммоль/л)
< 34
34 – 51
> 51
Альбумин (г/л)
> 35
28 – 35
< 28
Протромбиновый индекс
< 70
50-70
> 50
(%)
Сумма баллов
Класс
5-6
A
7-9
B
10-15
C
7. Патогенез кровотечения
8. Диагностический алгоритм
1. Установление факта кровотечения в ЖКТ;2. Верификация источника кровотечения и прогнозирование его
рецидива;
3. Оценка степени тяжести кровопотери.
9.
10. Критерии отнесения к группе «тяжёлое кровотечение»:
• возраст старше 60 лет;• неоднократная рвота малоизменённой кровью
• коллапс, потеря сознания;
• тахикардия (ЧСС >100 в минуту);
• гипотензия (систолическое АД ниже 100 мм. Рт. Ст.)
• концентрация гемоглобина крови ниже 100 г/л;
• поступление малоизменённой крови по желудочному зонду;
• наличие сопутствующих заболеваний в стадии суб- и декомпенсации, требующих
неотложных лечебных мероприятий или непосредственно угрожающих жизни больного.
Наличие 4 и более критериев - «тяжёлое
желудочно-кишечное кровотечение»
11.
ЭГДС – «золотой» стандарт12. ВРВП (по диаметру)
• I степень – диаметр вен 2-3 мм;• II степень – диаметр вен 3-5 мм
• III степень – диаметр вен >5 мм
3 степень
1 степень
2 степень
13. ВРВ (по локализации)
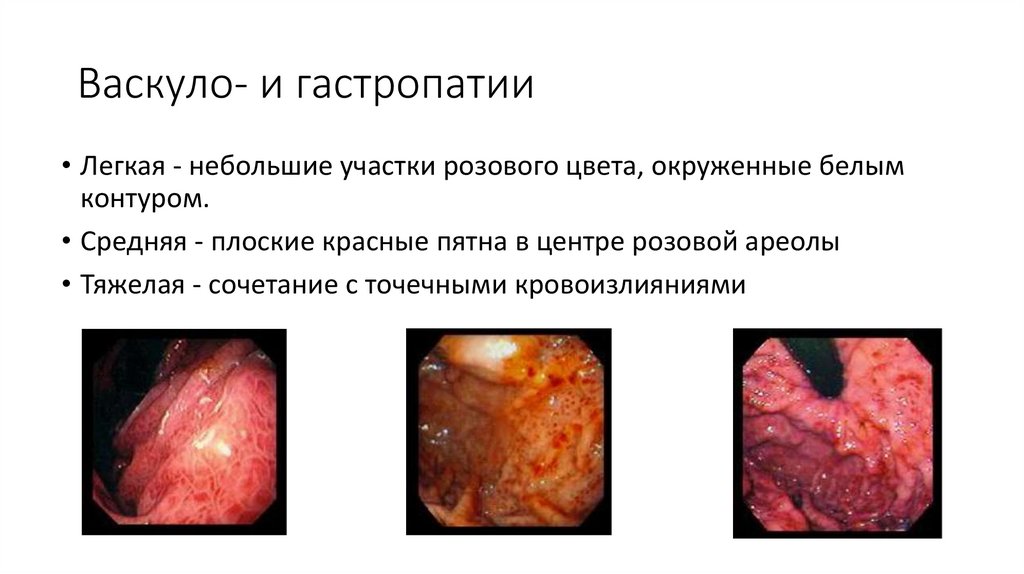
14. Васкуло- и гастропатии
• Легкая - небольшие участки розового цвета, окруженные белымконтуром.
• Средняя - плоские красные пятна в центре розовой ареолы
• Тяжелая - сочетание с точечными кровоизлияниями
15. ВРВП (по напряженности)
• Вены при инсуфляции воздуха спадаются (не напряжены) –давление в портальной системе невысокое и риск развития
кровотечения мал
• Вены при инсуфляции не спадаются (напряжены) – давление в
портальной системе высокое – соответственно высокий риск
развития кровотечения.
16. Прогностические критерии возникновения кровотечения из ВРВ пищевода и желудка:
III степень ВРВ;
Локализация ВРВ;
Степень дилатации;
Напряжение ВРВ – спадение вен при инсуфляции воздухом;
Тяжесть васкулопатии для вен пищевода и тяжесть гастропатии для
ВРВ желудка;
• Портокавальный градиент >12 мм рт. ст.;
• Тяжесть функционального состояния печени (цирроз печени класса С
по Чайлд-Пью);
• тромбоз воротной вены у больных циррозом печени.
17. Основные задачи лечения:
• Остановка кровотечения• Возмещение кровопотери
• Лечение коагулопатии
• Предотвращение рецидивов кровотечения
• Предотвращение ухудшения функции печени и осложнений,
обусловленных кровотечениями (инфекции, печеночная
энцефалопатия и т.д.)
18. Медикаментозное лечение
ЛС (По механизму сниженияпортального давления)
Венозный
вазодилятаторы
• Нитроглицерин
• Нитропруссид натрия
(нанипрусс)
Вазопрессоры
• Соматостатин (стиламин,
сандостатин, октреотид)
• Вазопрессин, глипрессин,
терлипрессин (Реместип)
19. Эндоскопический гемостаз
• Лигирование;• Склеротерапия;
• Клеевые композиции;
• Стентирование пищевода;
20. Эндоскопическое лигирование ВРВП
21. Показания и особенности эндоскопического лигирования:
• профилактика первого эпизода кровотечения (первичная профилактика)• профилактика рецидива кровотечения (вторичная профилактика) из
варикозно расширенных вен пищевода у больных с портальной
гипертензией при невозможности хирургического лечения;
• при наличии ВРВ пищевода у ранее оперированных больных или после
эндоскопического склерозирования вен кардиального отдела желудка
• невозможность лигирования вен фундального отдела желудка;
22. Показания и особенности эндоскопического лигирования:
• опасность эндоскопического лигирования при профузном кровотечении;• трудности выполнения эндоскопического лигирования после
эндоскопического склерозирования ВРВ;
• невозможность эндоскопического лигирования вен малого диаметра.
• дифференцированный подход к лигированию ВРВ пищевода и желудка
23. Эндоскопическое склерозирование ВРВ пищевода
• Создание отека подслизистого слоя• 4-5 сеансов склеротерапии в год
• Динамический контроль
осуществляется в последующем
1 раз в 6 месяцев
24. Использование стента Даниша
25. Применение клеевых композиций
• Время проведения инъекции ограничено 20 секундами из-заполимеризации гистоакрила. Несоблюдение данного условия
приводит к преждевременному застыванию клея в инъекторе,
что не позволяет широко применять данный метод для лечения и
профилактики кровотечений из ВРВ пищевода и желудка
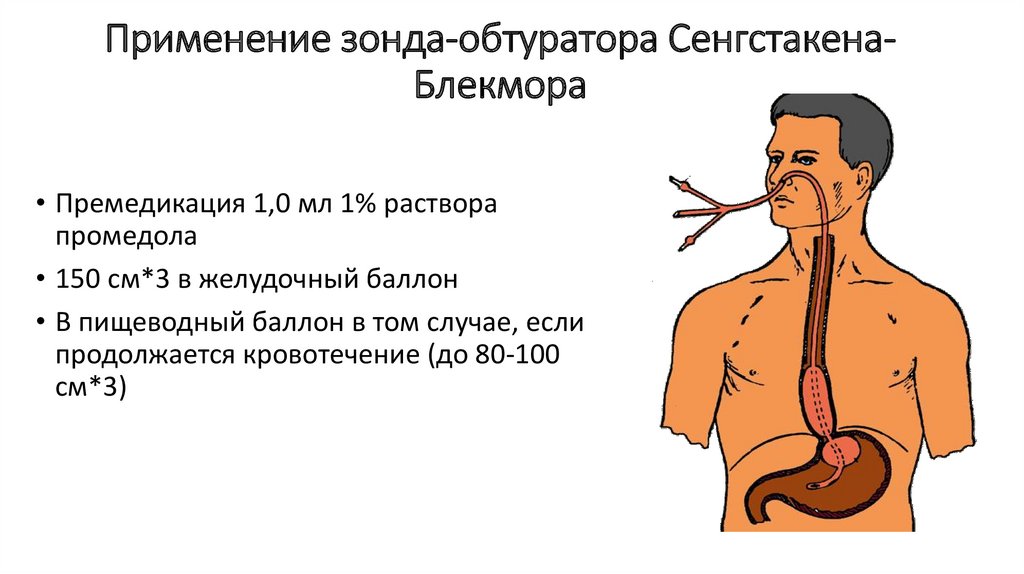
26. Применение зонда-обтуратора Сенгстакена-Блекмора
Применение зонда-обтуратора СенгстакенаБлекмора• Премедикация 1,0 мл 1% раствора
промедола
• 150 см*3 в желудочный баллон
• В пищеводный баллон в том случае, если
продолжается кровотечение (до 80-100
см*3)
27. Эндоваскулярные методы лечения кровотечений из ВРВ
• чреспеченочная чрескожная облитерация внеорганных венжелудка
• трансъюгулярное внутрипеченочное портосистемное
шунтированеие (TIPS)
28. Эмболизация левой желудочной и коротких вен желудка
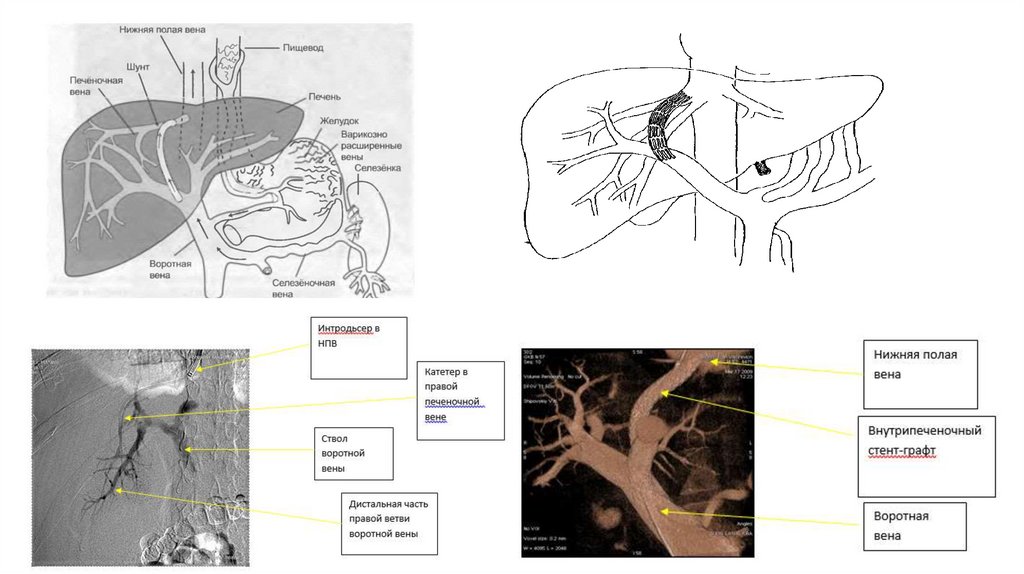
29. Трансъюгулярное внутрипеченоченое портосистемное шунтирование (TIPS)
Показания к TIPS:• Продолжающееся кровотечение из варикозно-расширенных вен пищевода и желудка, которое
невозможно остановить с помощью медикаментозной терапии или эндоскопических методов.
• Повторные кровотечения у пациентов, прошедших эндоскопическое лечение с/или без терапии
β-блокаторами и/или имеющие противопоказание к эндоскопическому вмешательству
30.
31. кейсы
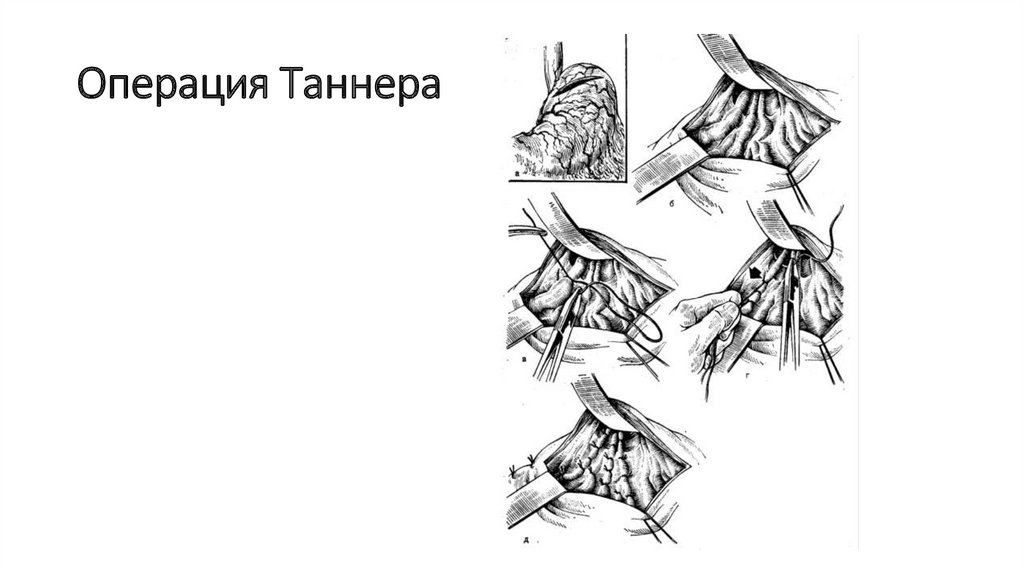
32. Операция Таннера
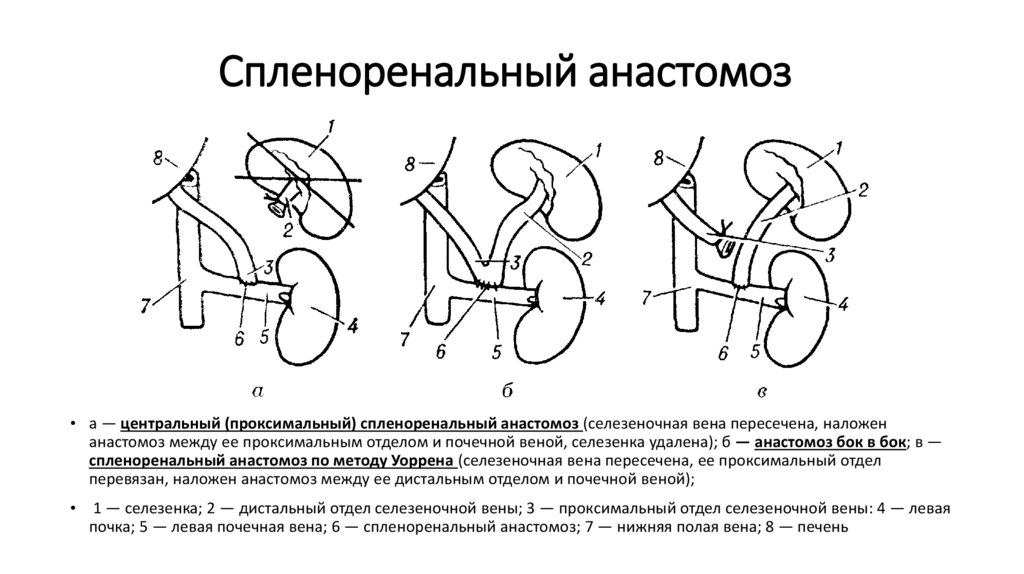
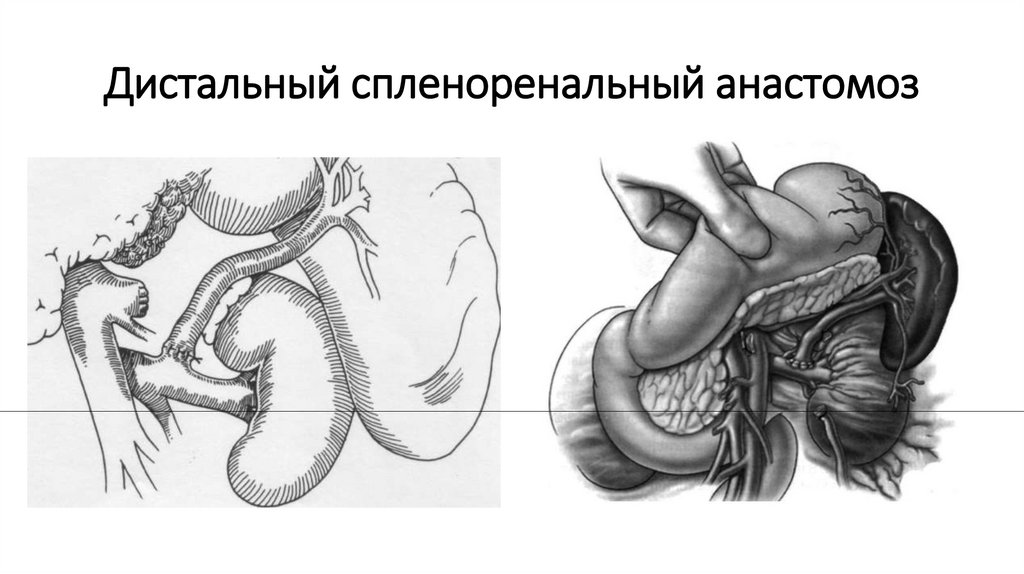
33. Спленоренальный анастомоз
• а — центральный (проксимальный) спленоренальный анастомоз (селезеночная вена пересечена, наложенанастомоз между ее проксимальным отделом и почечной веной, селезенка удалена); б — анастомоз бок в бок; в —
спленоренальный анастомоз по методу Уоррена (селезеночная вена пересечена, ее проксимальный отдел
перевязан, наложен анастомоз между ее дистальным отделом и почечной веной);
1 — селезенка; 2 — дистальный отдел селезеночной вены; 3 — проксимальный отдел селезеночной вены: 4 — левая
почка; 5 — левая почечная вена; 6 — спленоренальный анастомоз; 7 — нижняя полая вена; 8 — печень




























 Медицина
Медицина