Похожие презентации:
Хирургическое лечение осложнений синдрома портальной гипертензии
1. Хирургическое лечение осложнений синдрома портальной гипертензии
Дуберман Б.Л.2016
2. Актуальность
ВОЗ: хронические диффузные заболевания печени являютсяпричиной смерти около 1 млн. человек в год. В ближайшие
десятилетия число пациентов, страдающих циррозом,
увеличится на 60%.
Частота выявления синдрома портальной гипертензии на
доцирротической стадии составляет 50% наблюдений и
достигает 90% при сформировавшемся циррозе
Летальность у больных циррозом печени при гастроэзофагеальных кровотечениях - 30-60%, а средняя
продолжительность жизни
после первого кровотечения составляет ≈19 мес.
3. Кровотечения портального генеза: прогноз, профилактика, лечение
Риск возникновения первого кровотечения в первые 2года после постановки диагноза ВРВ - 30%
Летальность при первом кровотечении – 40-70%
Частота развития рецидивов составляет 50 – 90%
Летальность после оперативного лечения,
выполняемого на высоте кровотечения составляет
50-100%, частота развития рецидивов 27-49%
6 - недельная летальность, связанная с кровотечением из
ВРВП составляет 20%
4. Определение и классификация
Портальная гипертензия – превышение давления в воротнойвене на 8 мм.рт.ст. и более (в норме 7-10 мм.рт.ст.),
в связи с препеченочным,
- печеночным
- (пре, пост , синусоидальное)
- постпеченочным
сопротивлению току крови.
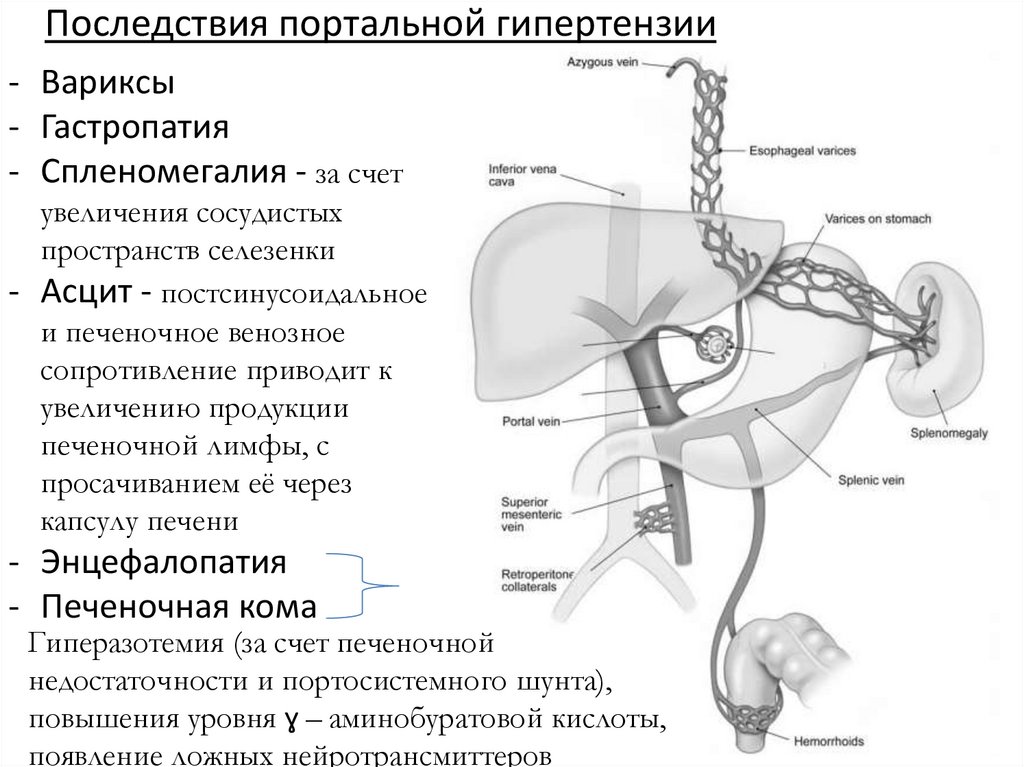
5. Последствия портальной гипертензии
- Вариксы- Гастропатия
- Спленомегалия - за счет
увеличения сосудистых
пространств селезенки
- Асцит - постсинусоидальное
и печеночное венозное
сопротивление приводит к
увеличению продукции
печеночной лимфы, с
просачиванием её через
капсулу печени
- Энцефалопатия
- Печеночная кома
Гиперазотемия (за счет печеночной
недостаточности и портосистемного шунта),
повышения уровня ɣ – аминобуратовой кислоты,
появление ложных нейротрансмиттеров
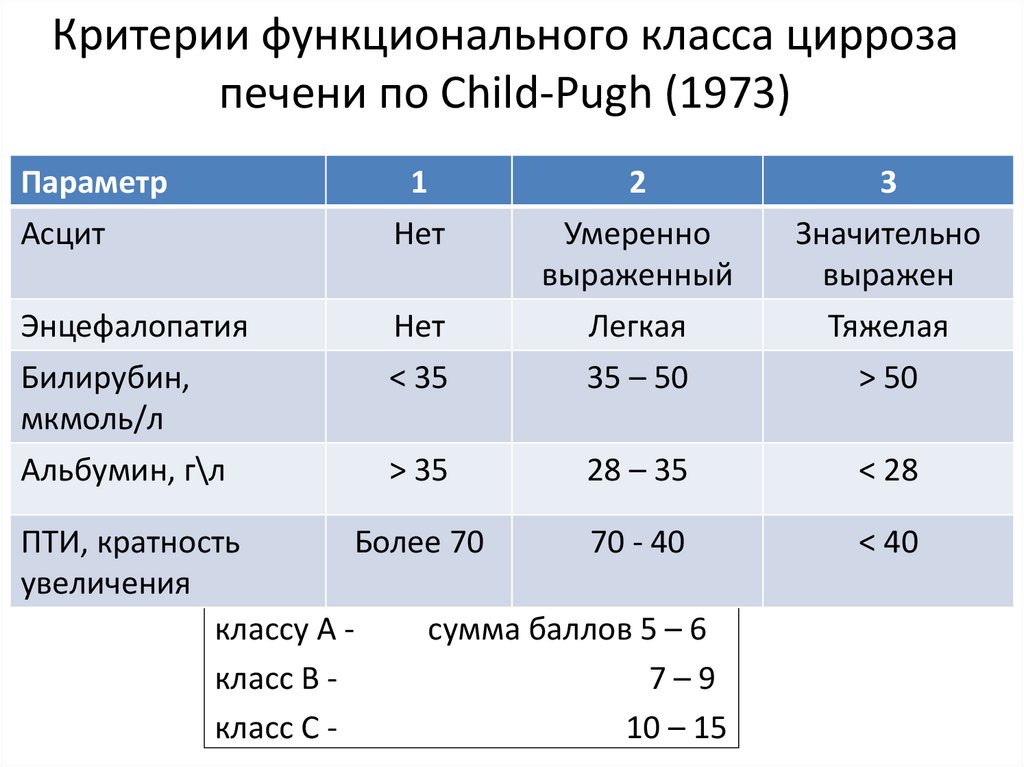
6. Критерии функционального класса цирроза печени по Child-Pugh (1973)
ПараметрАсцит
1
Нет
Нет
< 35
2
Умеренно
выраженный
Легкая
35 – 50
3
Значительно
выражен
Тяжелая
> 50
Энцефалопатия
Билирубин,
мкмоль/л
Альбумин, г\л
> 35
28 – 35
< 28
ПТИ, кратность
Более 70
70 - 40
увеличения
классу А сумма баллов 5 – 6
класс В 7–9
класс С 10 – 15
< 40
7. Критерии прогноза цирроза печени по MELD Score (Model For End-Stage Liver Disease)
Шкала MELD = (0.957 * ln (креатинин сыворотки,мкмоль/л) + 0.378 * ln (билирубин сыворотки,
мкмоль/л) + 1.120 * ln (МНО) + 0.643 ) * 10 (при
проведении гемодиализа как минимум дважды за
последние 7 дней креатинин равняется 4.0 мг/дл)
Шкала MELD (2016) по Na = MELD(ориг) + 1.32*(137 натрий) – [0.033*MELD(ориг)*(137-натрий
сыворотки)]
http://www.mdcalc.com/fibrosis-4-fib-4-index-liver-fibrosis/
8. Критерии прогноза цирроза печени по MELD Score (Model For End-Stage Liver Disease)
Шкала MELD = (0.957 * ln (креатинин сыворотки,мкмоль/л) + 0.378 * ln (билирубин сыворотки,
мкмоль/л) + 1.120 * ln (МНО) + 0.643 ) * 10 (при
проведении гемодиализа как минимум дважды за
последние 7 дней креатинин равняется 4.0 мг/дл)
Количество баллов по шкале MELD и 3-х месячная летальность:
40 и более — 71.3% летальности
30–39 — 52.6% летальности
20–29 — 19.6% летальности
10–19 — 6.0% летальности
<9 — 1.9% летальности
http://www.mdcalc.com/fibrosis-4-fib-4-index-liver-fibrosis/
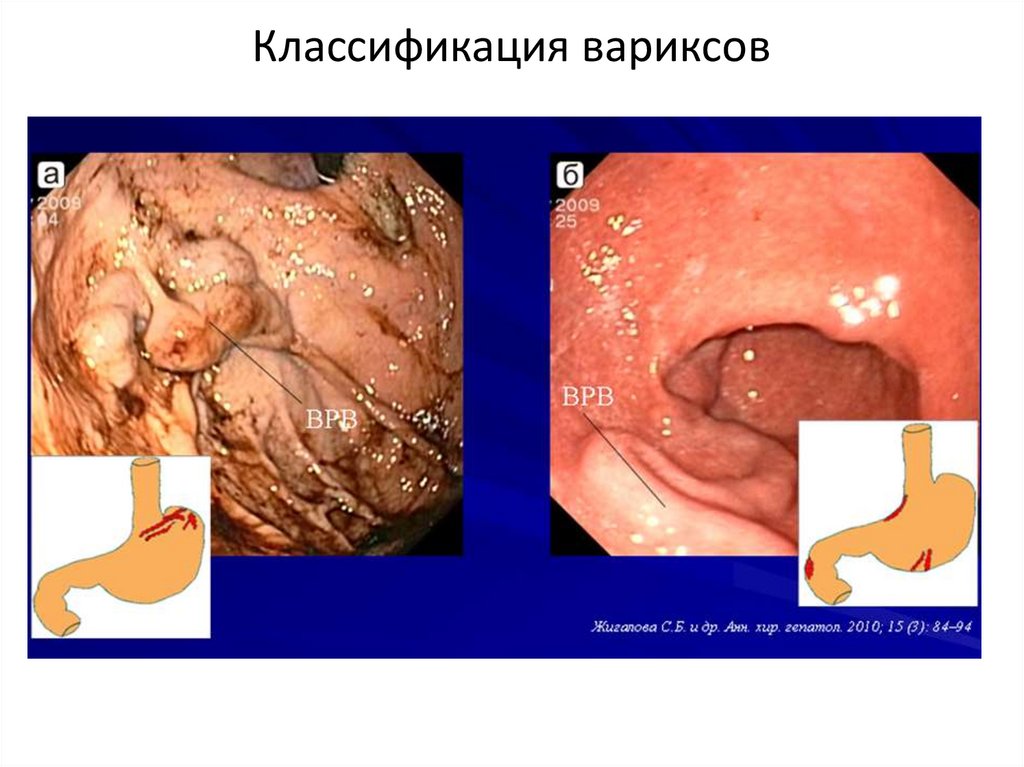
9. Классификация вариксов
10. Классификация вариксов
Распространенность:GOV1 – 70%
GOV2 – 21%
IGV1 – 7%
S. K. Sarin, 1989 в модификации Североитальянского
эндоскопического клуба – Baveno IV
11. Классификация вариксов
Распространенность:GOV1 – 70%
GOV2 – 21%
IGV1 – 7%
12. Классификация вариксов
13. Кровотечения портального генеза: прогноз, профилактика, лечение
Риск возникновения первого кровотечения в первые 2года после постановки диагноза ВРВ - 30%
Летальность при первом кровотечении – около 40-70%
Частота развития рецидивов составляет 50 – 90%
Летальность после оперативного лечения,
выполняемого на высоте кровотечения составляет
50-100%, частота развития рецидивов 27-49%
14. Лечение кровотечения из ВРВП
- Восполнение ОЦК: сохранение перфузии тканей;- Гемотрнсфузия только по показаниям
- уровень ПТИ/ МНО у больных цирроз
- Оценка прогноза заболевания
- HVPG P20 mm Hg, Child-Pugh class C, and active bleeding at endoscopy are the
variables most consistently found to predict 5-day treatment failure (2b;B).
- Child-Pugh class C, MELD scoreP18, and failure to control bleeding or early rebleeding
are the variables most consistently found to predict 6-week mortality
- Фармакологическая терапия
- In suspected variceal bleeding, vasoactive drugs should be started as soon as possible,
before endoscopy (1b;A). Vasoactive drugs (terlipressin, somatostatin, octreotide,
vapreotide) should be used in combination with endoscopic therapy and continued for up
to 5 days (1a;A).
- Экстренная эндоскопия
- Антибиотикопрофилактика (фторхинолоны, цефтриаксон)
Roberto de Franchis Revising consensus in portal hypertension: Report of the
Baveno V consensus - Journal of Hepatology 2010 vol. 53 j 762–768
15. Диагностика варикозного кровотечения
• Экстренная эндоскопия после оптимальнойстабилизации (АВС)
- пищевод 60-70%
- кардиальный отдел желудка – 15-40%
- дно желудка 5-8%
- портальная гипертезивная гастропатия 5-18%
Кащенко В.С., 2010
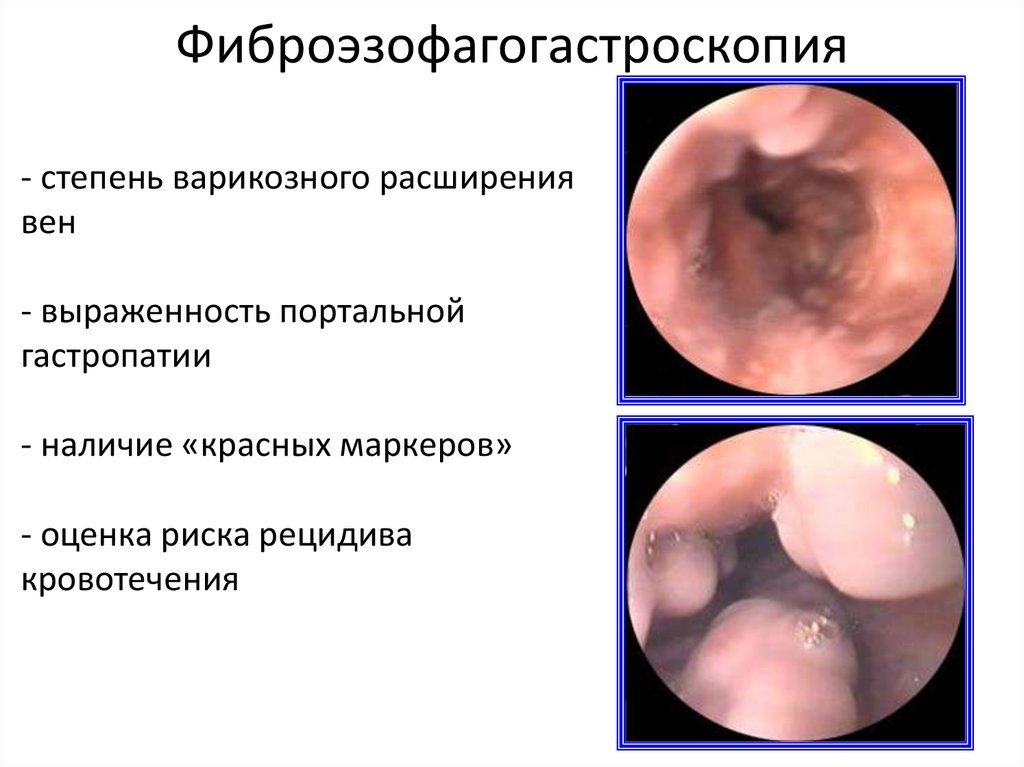
16. Фиброэзофагогастроскопия
- степень варикозного расширениявен
- выраженность портальной
гастропатии
- наличие «красных маркеров»
- оценка риска рецидива
кровотечения
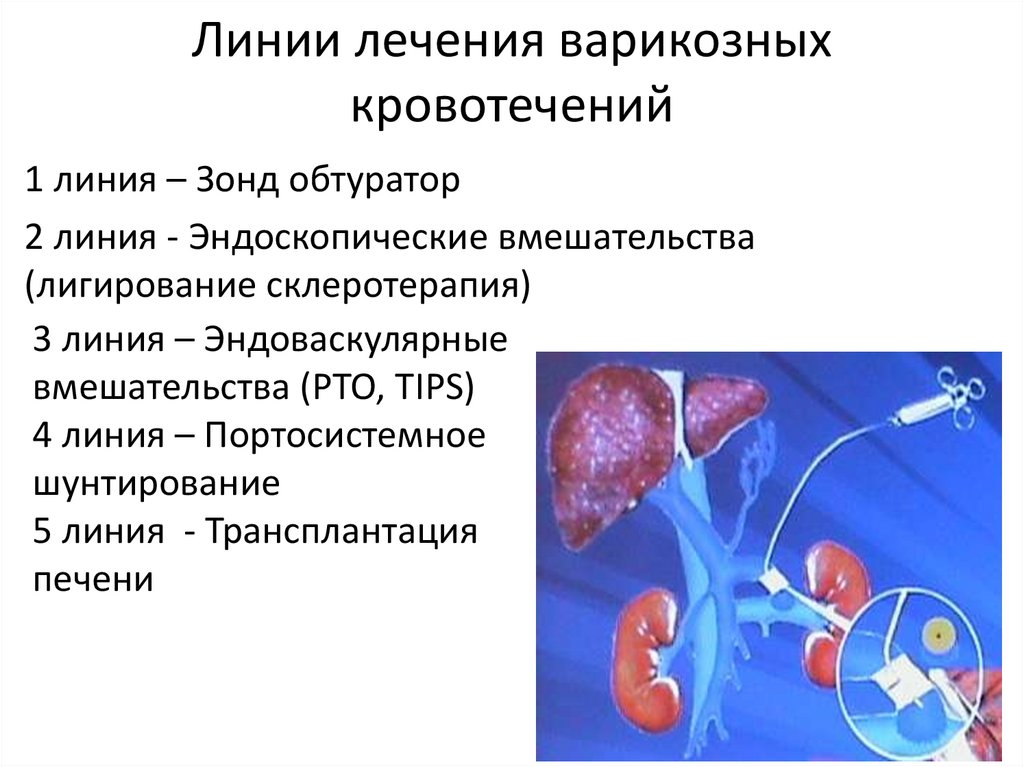
17. Алгоритм лечения варикозных кровотечений
Линии лечения варикозныхкровотечений
1 линия – Зонд обтуратор
2 линия - Эндоскопические вмешательства
(лигирование склеротерапия)
3 линия – Эндоваскулярные
вмешательства (PTO, TIPS)
4 линия – Портосистемное
шунтирование
5 линия - Трансплантация
печени
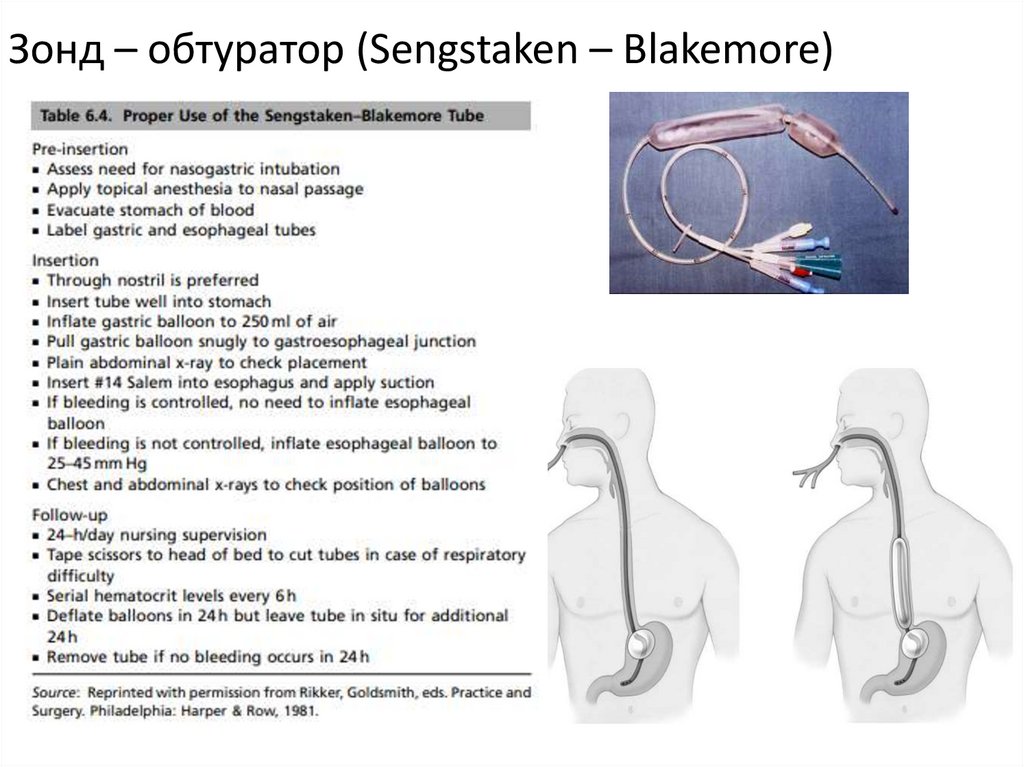
18. Линии лечения варикозных кровотечений
Зонд – обтуратор (Sengstaken – Blakemore)19. Зонд – обтуратор (Sengstaken – Blakemore)
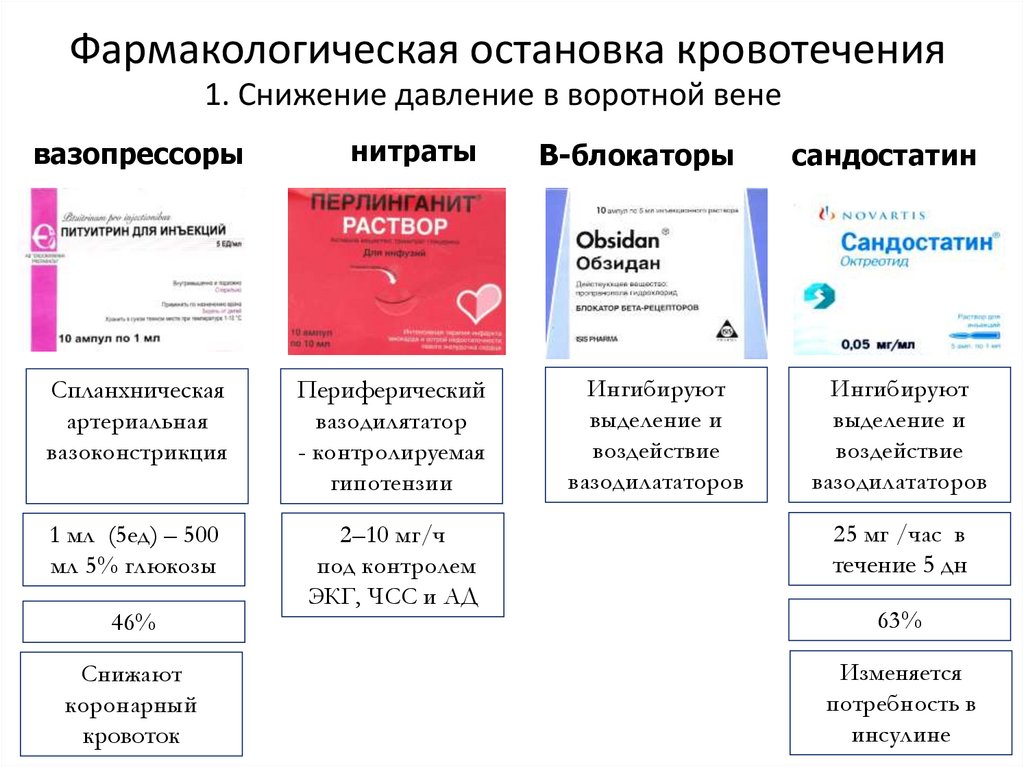
Фармакологическая остановка кровотечения1. Снижение давление в воротной вене
вазопрессоры
нитраты
Спланхническая
артериальная
вазоконстрикция
Периферический
вазодилятатор
- контролируемая
гипотензии
1 мл (5ед) – 500
мл 5% глюкозы
2–10 мг/ч
под контролем
ЭКГ, ЧСС и АД
46%
Снижают
коронарный
кровоток
Β-блокаторы
Ингибируют
выделение и
воздействие
вазодилататоров
сандостатин
Ингибируют
выделение и
воздействие
вазодилататоров
25 мг /час в
течение 5 дн
63%
Изменяется
потребность в
инсулине
20. Фармакологическая остановка кровотечения
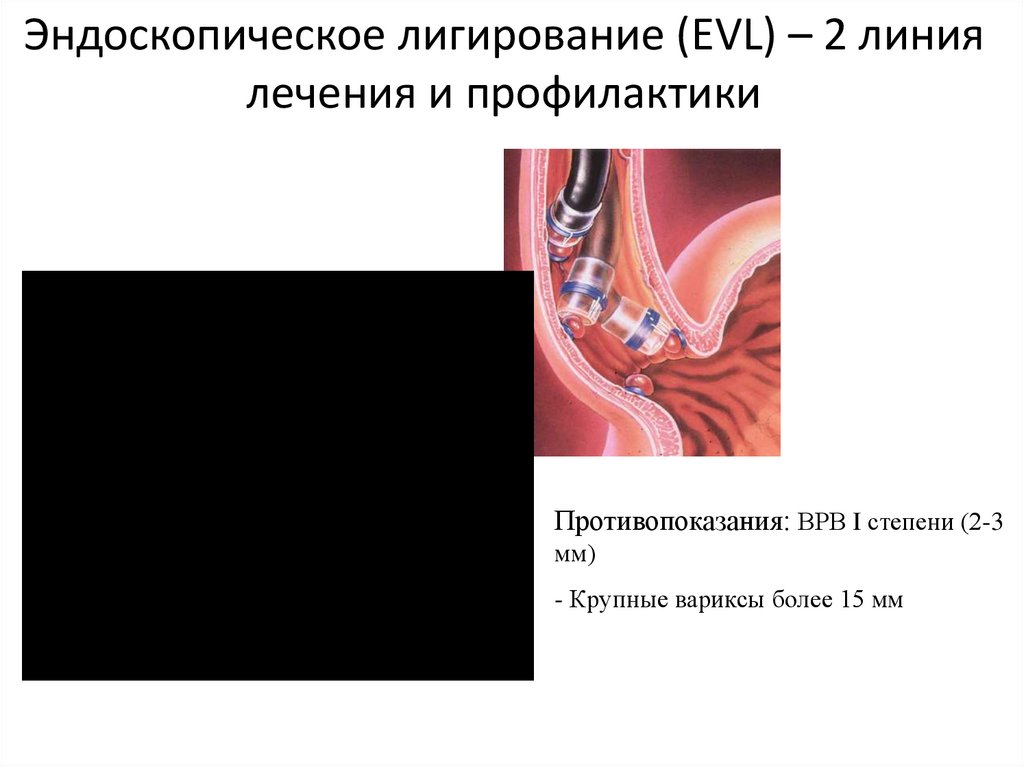
Эндоскопическое лигирование (EVL) – 2 линиялечения и профилактики
Противопоказания: ВРВ I степени (2-3
мм)
- Крупные вариксы более 15 мм
21. Эндоскопическое лигирование (EVL) – 2 линия лечения и профилактики
Результаты эндоскопического лигированияварикозно расширенных вен пищевода
Частота рецидивов кровотечений:
в ближайшем периоде 15,5%
в отдаленном периоде 32%
70%
45%
22. Результаты эндоскопического лигирования варикозно расширенных вен пищевода
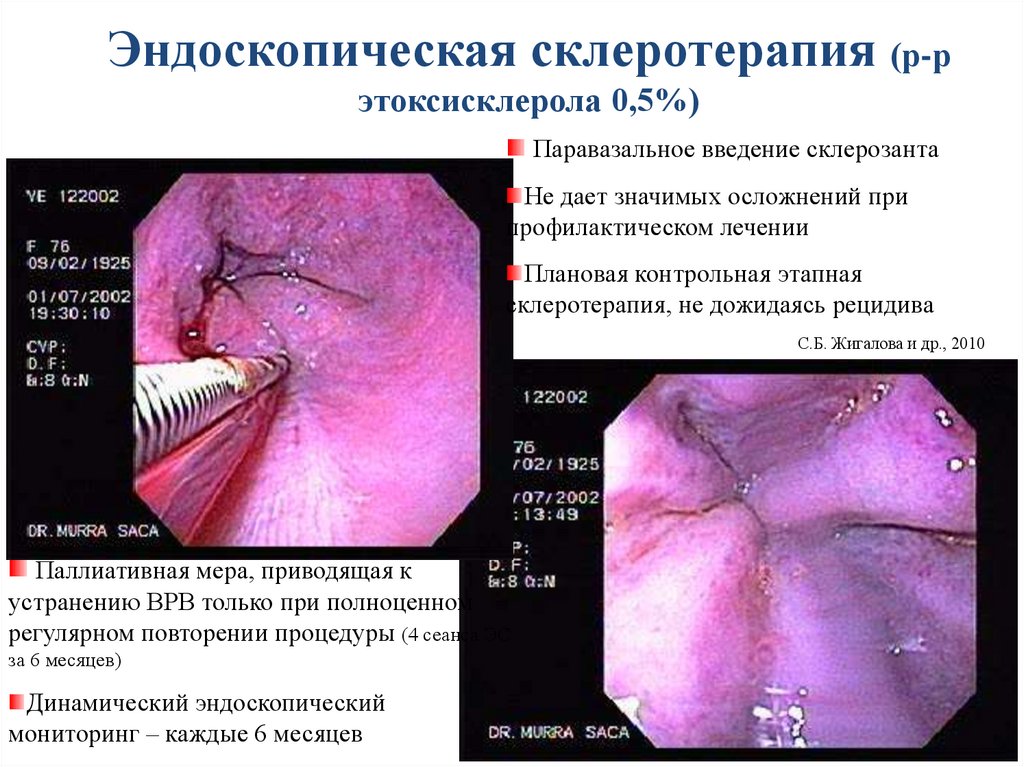
Эндоскопическая склеротерапия (р-рэтоксисклерола 0,5%)
Паравазальное введение склерозанта
Не дает значимых осложнений при
профилактическом лечении
Плановая контрольная этапная
склеротерапия, не дожидаясь рецидива
С.Б. Жигалова и др., 2010
Паллиативная мера, приводящая к
устранению ВРВ только при полноценном
регулярном повторении процедуры (4 сеанса ЭС
за 6 месяцев)
Динамический эндоскопический
мониторинг – каждые 6 месяцев
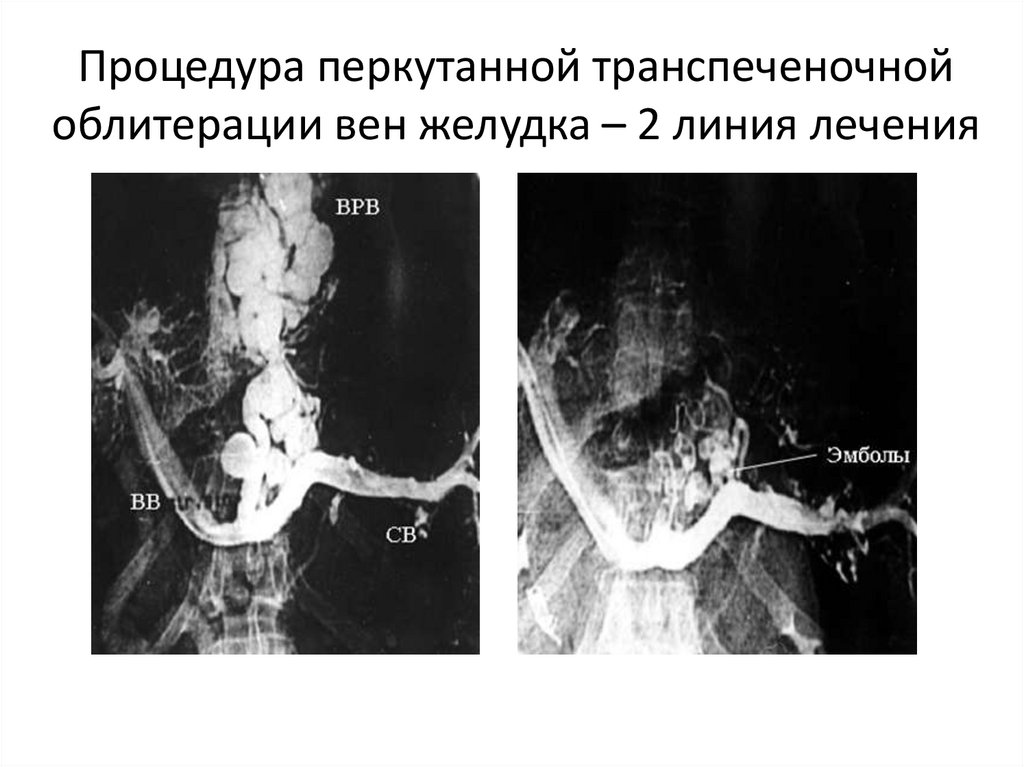
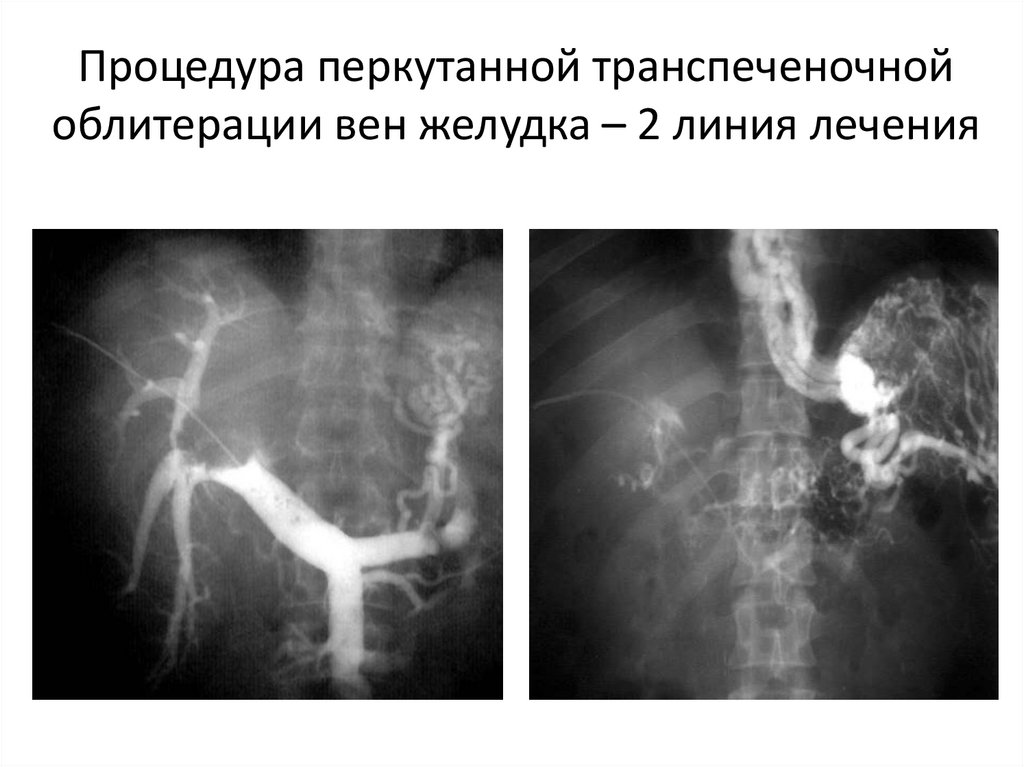
23.
Процедура перкутанной транспеченочнойоблитерации вен желудка – 2 линия лечения
24. Процедура перкутанной транспеченочной облитерации вен желудка – 2 линия лечения
25. Процедура перкутанной транспеченочной облитерации вен желудка – 2 линия лечения
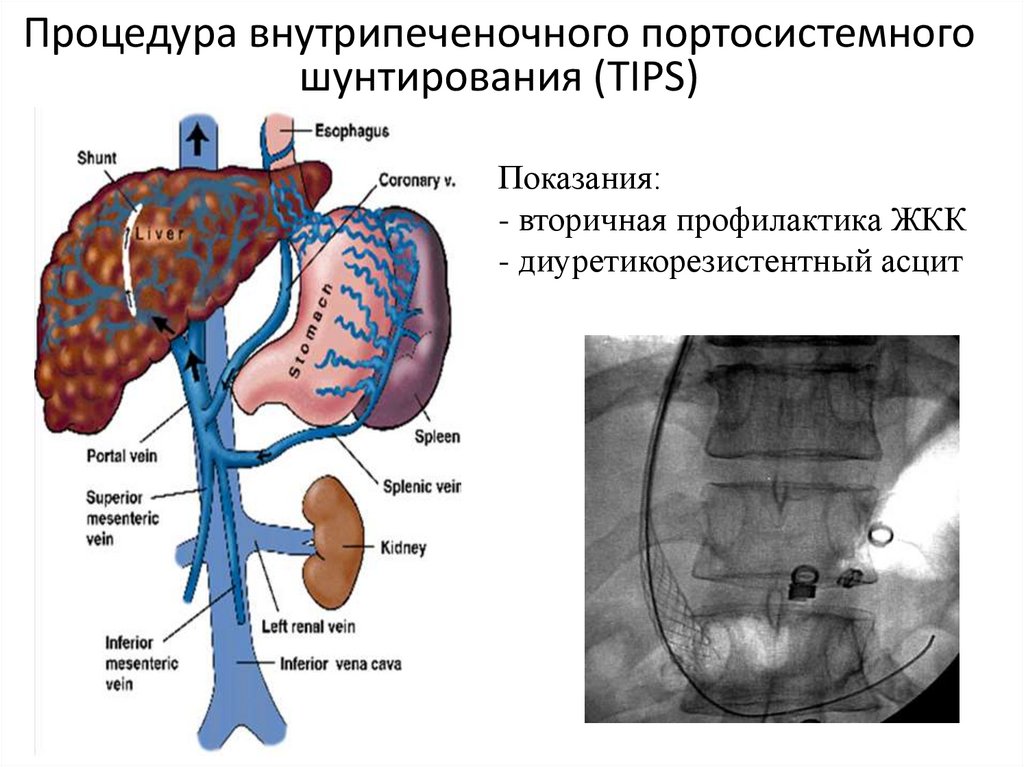
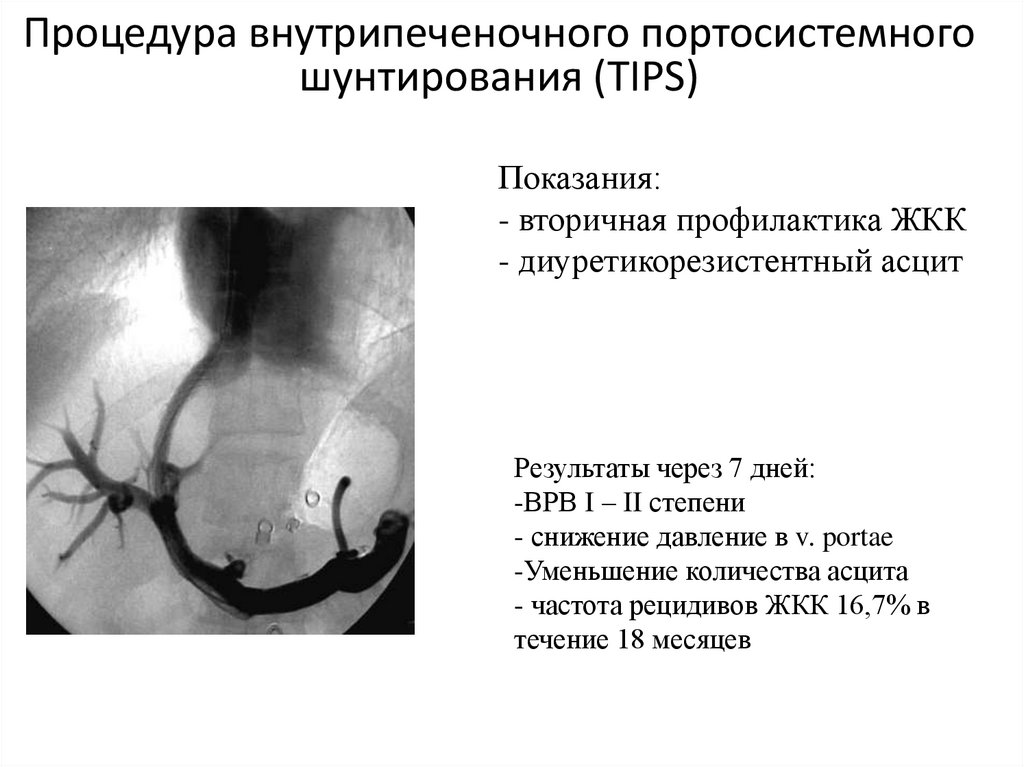
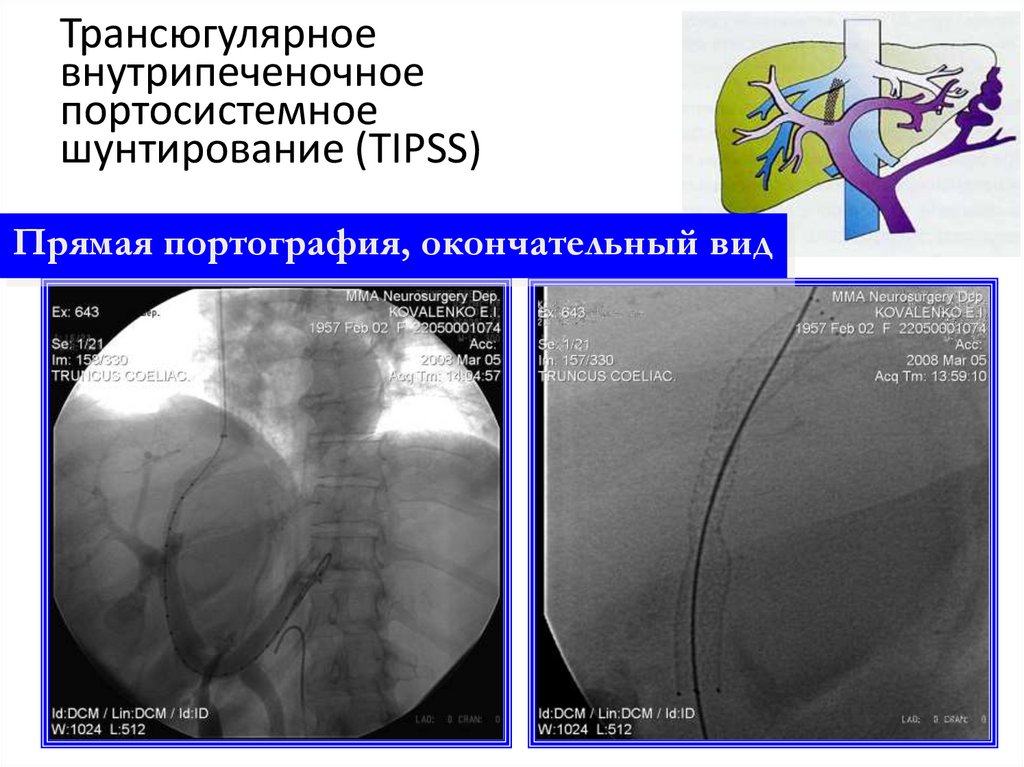
Процедура внутрипеченочного портосистемногошунтирования (TIPS)
Показания:
- вторичная профилактика ЖКК
- диуретикорезистентный асцит
26. Процедура внутрипеченочного портосистемного шунтирования (TIPS)
Показания:- вторичная профилактика ЖКК
- диуретикорезистентный асцит
Результаты через 7 дней:
-ВРВ I – II степени
- снижение давление в v. portae
-Уменьшение количества асцита
- частота рецидивов ЖКК 16,7% в
течение 18 месяцев
27. Процедура внутрипеченочного портосистемного шунтирования (TIPS)
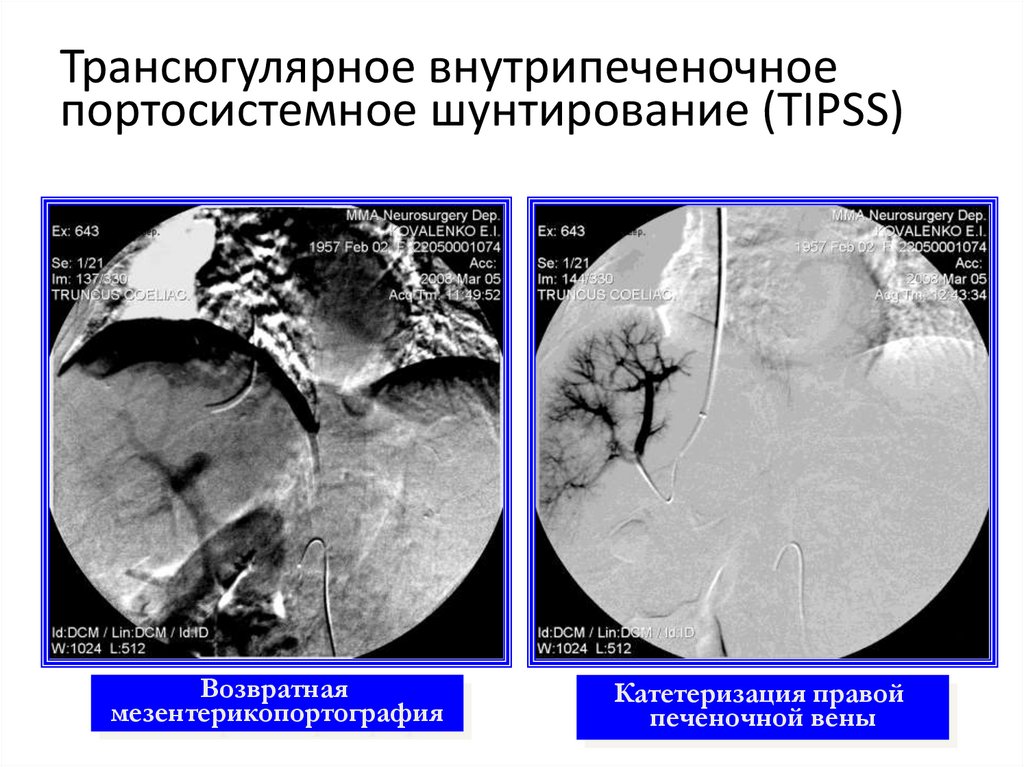
Трансюгулярное внутрипеченочноепортосистемное шунтирование (TIPSS)
Возвратная
мезентерикопортография
Катетеризация правой
печеночной вены
28. Трансюгулярное внутрипеченочное портосистемное шунтирование (TIPSS)
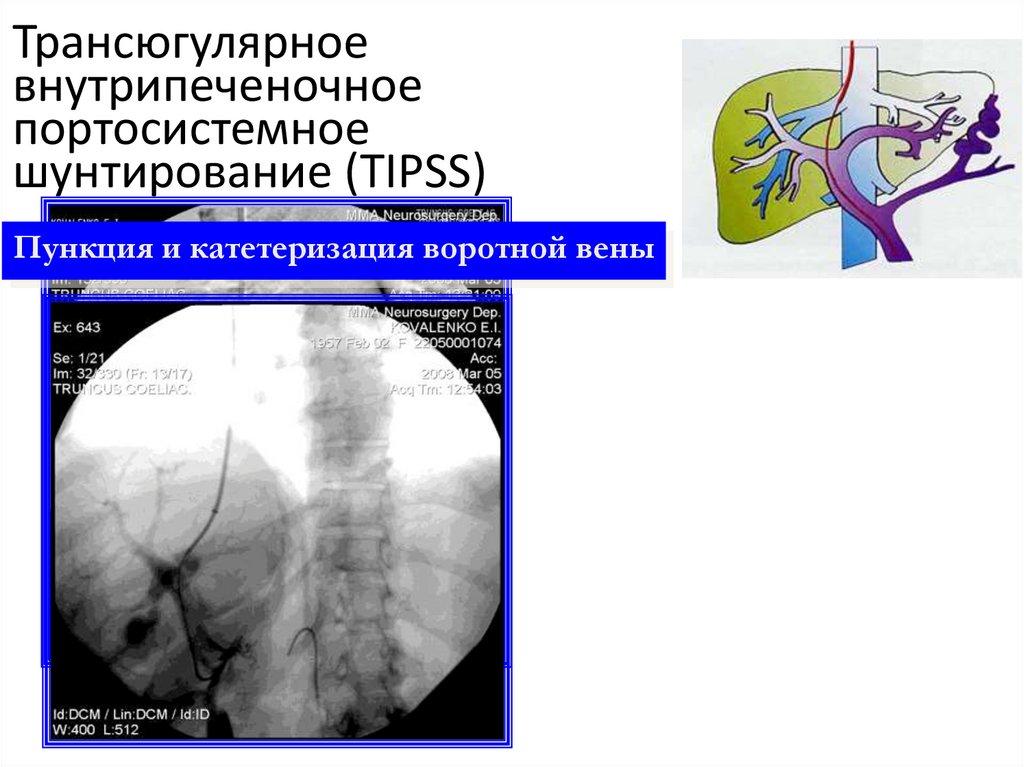
Пункция и катетеризация воротной вены29. Трансюгулярное внутрипеченочное портосистемное шунтирование (TIPSS)
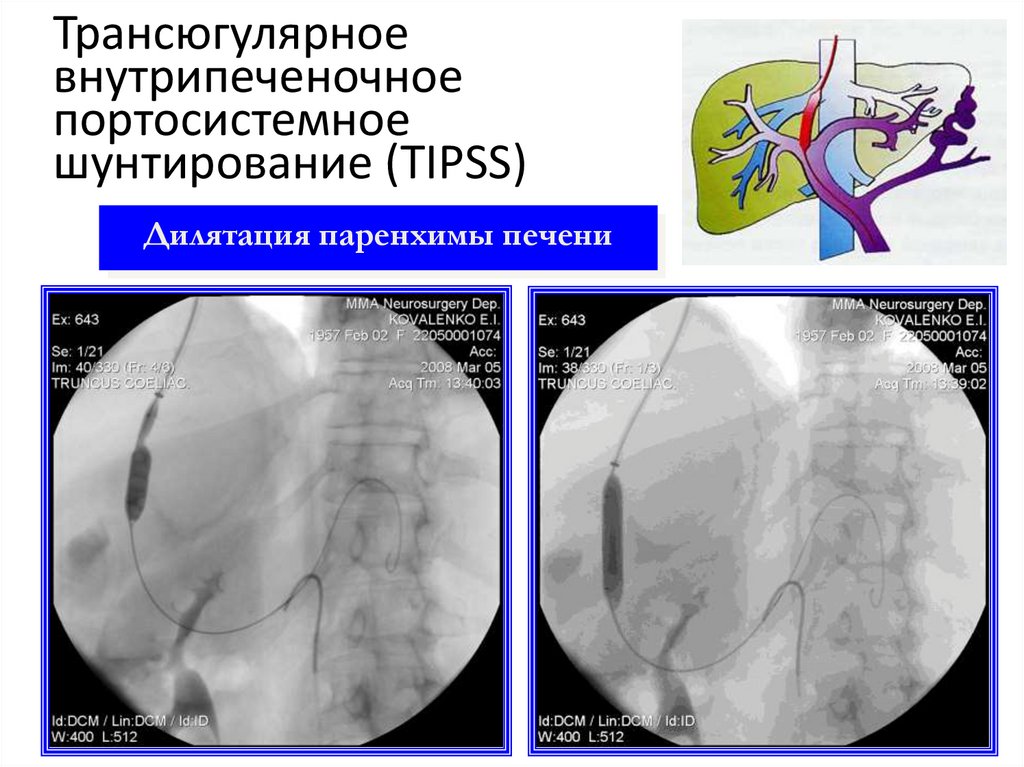
Дилятация паренхимы печени30. Трансюгулярное внутрипеченочное портосистемное шунтирование (TIPSS)
Прямая портография, окончательный вид31. Трансюгулярное внутрипеченочное портосистемное шунтирование (TIPSS)
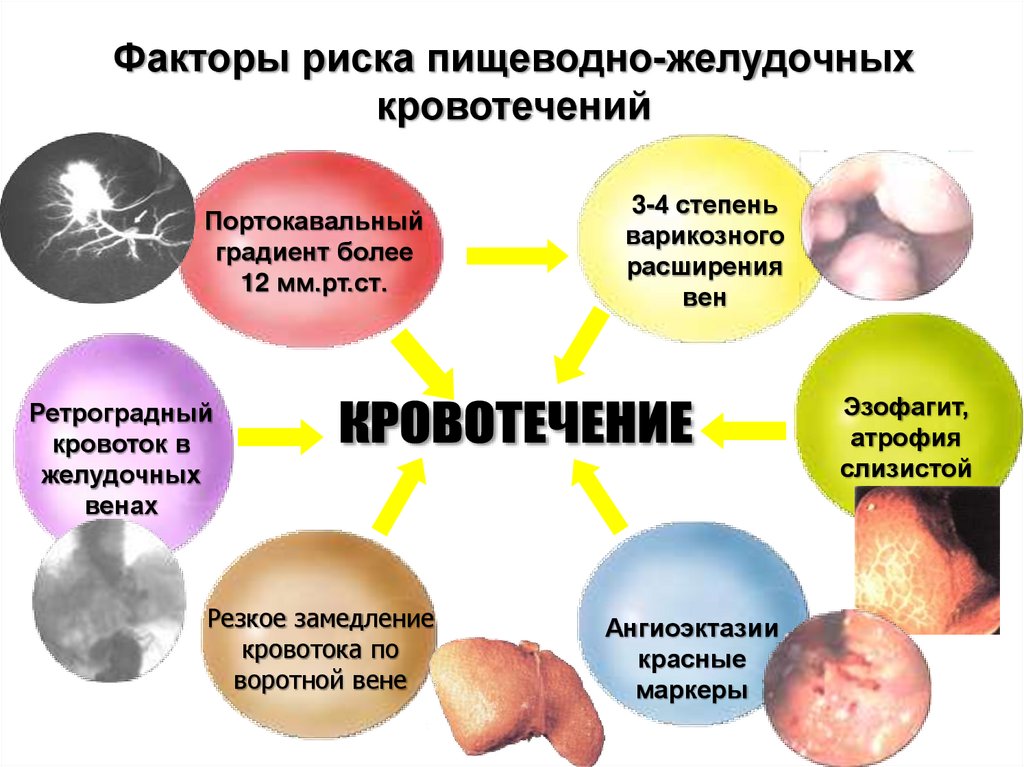
Факторы риска пищеводно-желудочныхкровотечений
Портокавальный
градиент более
12 мм.рт.ст.
3-4 степень
варикозного
расширения
вен
Эзофагит,
атрофия
слизистой
Ретроградный
кровоток в
желудочных
венах
Резкое замедление
кровотока по
воротной вене
Ангиоэктазии
красные
маркеры
32.
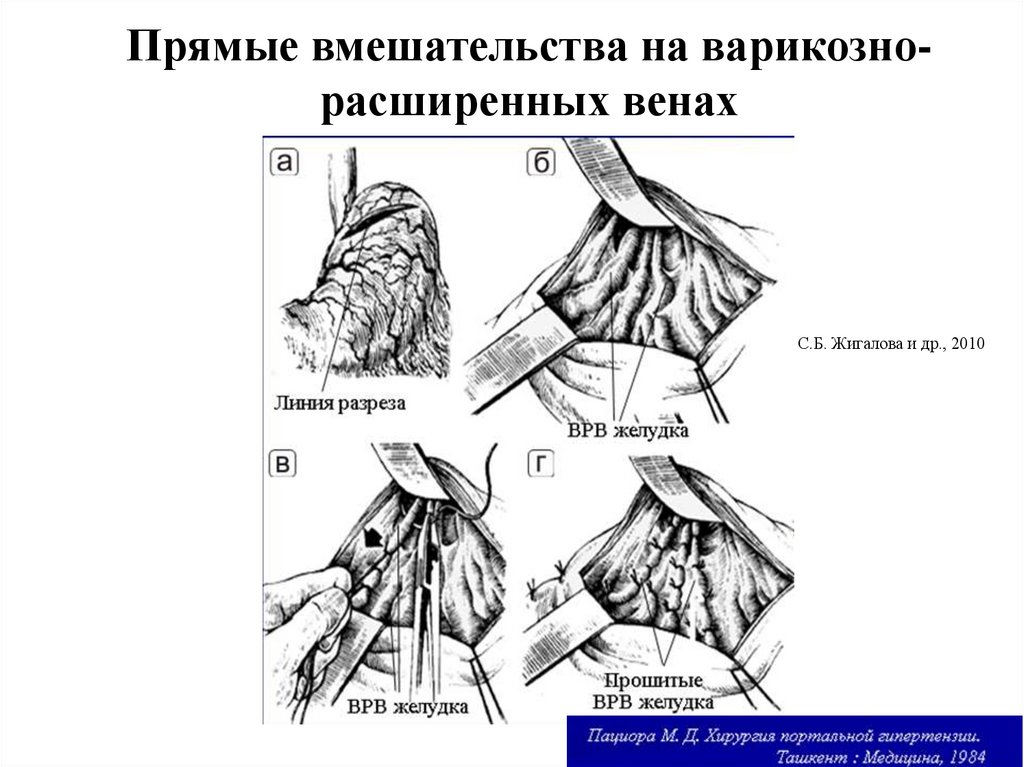
Прямые вмешательства на варикознорасширенных венахС.Б. Жигалова и др., 2010
33.
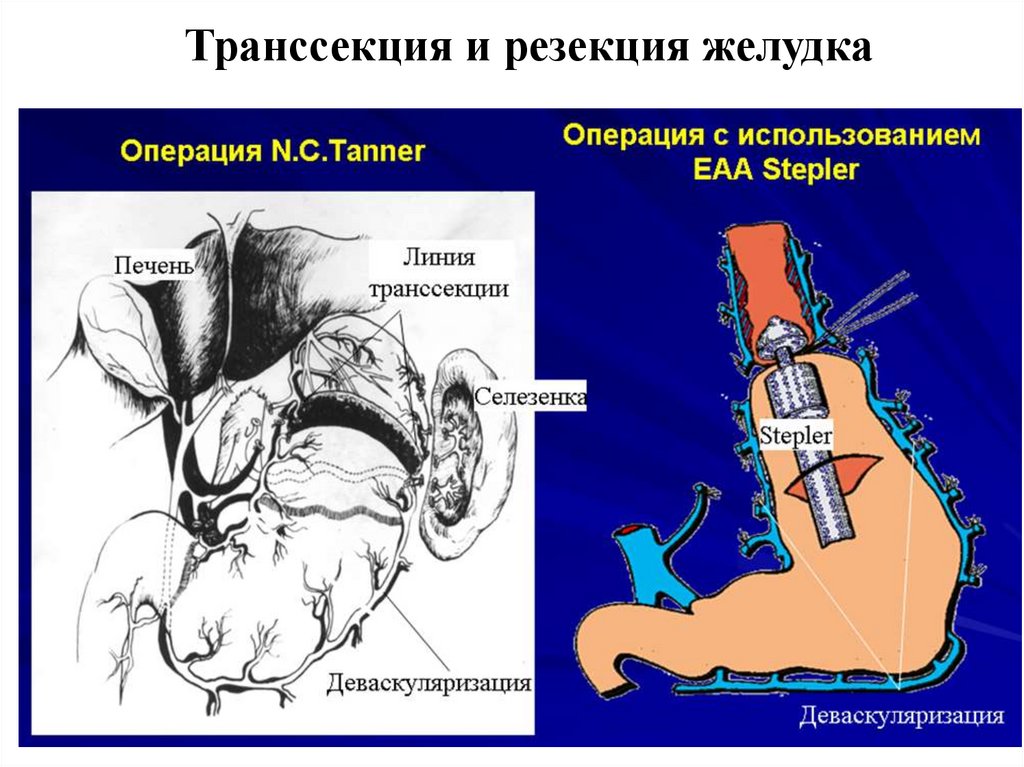
Транссекция и резекция желудкаС.Б. Жигалова и др., 2010
34.
Деваскуляризация желудка (операция М.Hassab)
С.Б. Жигалова и др., 2010
35.
Хирургическая коррекция портальнойгипертензии
Операции азигопортального разобщения
- Эндоскопическое лигирование и склеротерапия вен пищевода
и желудка
- Гастротомия и прошивание вен пищевода
- Транссекция пищевода и деваскуляризация желудка
Портокавальное шунтирование
-
Тотальные портокавальные анастомозы
Селективные портокавальные анастомозы
Парциальные портокавальные анастомозы
Трансъюгулярное внутрипеченочное портокавальное
шунтирование (TIPSS)
Трансплантация печени
36. Хирургическая коррекция портальной гипертензии
Спорные вопросыоперативной декомпрессии
портальной системы:
отбор пациентов
и определение показаний к операции;
выбор метода шунтирования;
сохранение чреспеченочного
портокавального кровотока
и профилактика энцефалопатии.
37.
Показания к оперативной коррекции ПГАбсолютные
-неэффективность консервативного и эндоскопического
гемостаза
-рецивирующие кровотечения после эндоскопической
эрадикации вариксов
Относительные
-высокий риск развития кровотечения
-отсутствие эффективности от эндоскопической
эрадикации вариксов
-стойкий асцит в сочетании с высоким ПКГ (>12 мм рт.ст.)
38. Показания к оперативной коррекции ПГ
Схема и ангиограмма центрального спленоренальногоанастомоза
39.
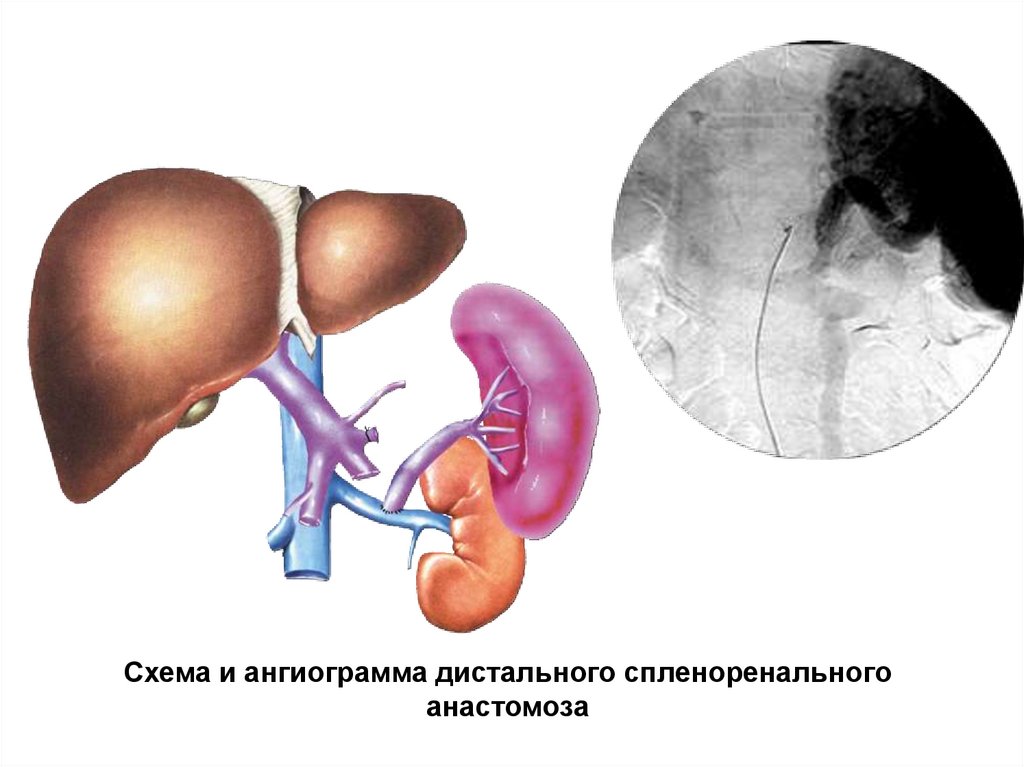
Схема и ангиограмма дистального спленоренальногоанастомоза
40.
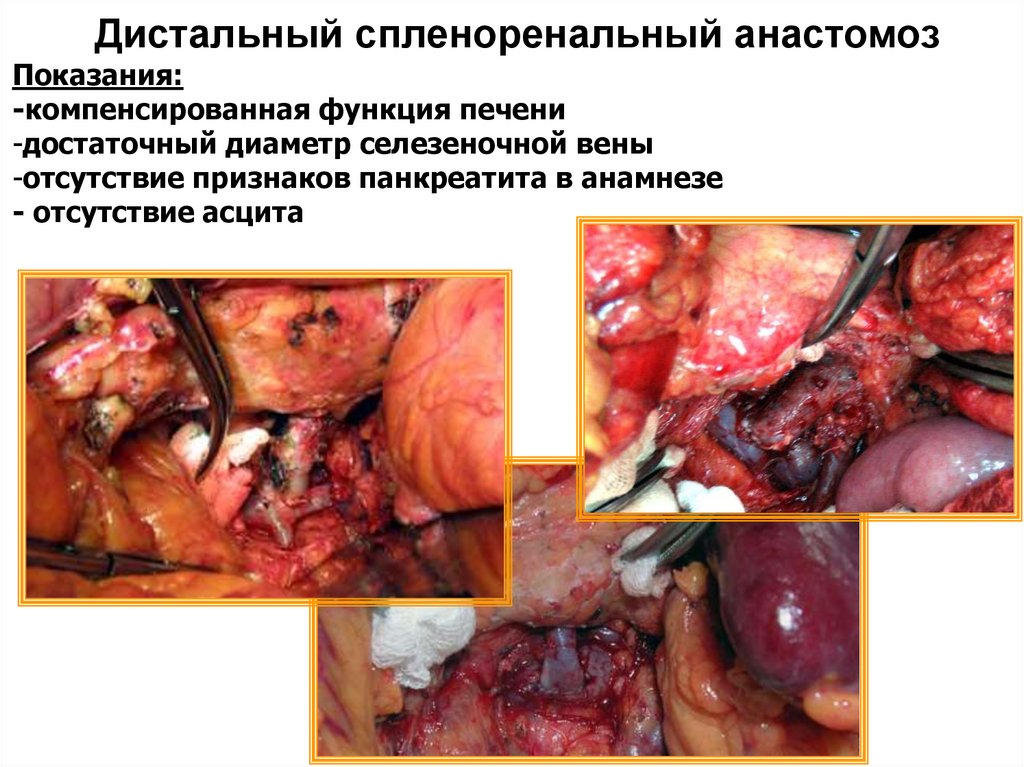
Дистальный спленоренальный анастомозПоказания:
-компенсированная функция печени
-достаточный диаметр селезеночной вены
-отсутствие признаков панкреатита в анамнезе
- отсутствие асцита
41.
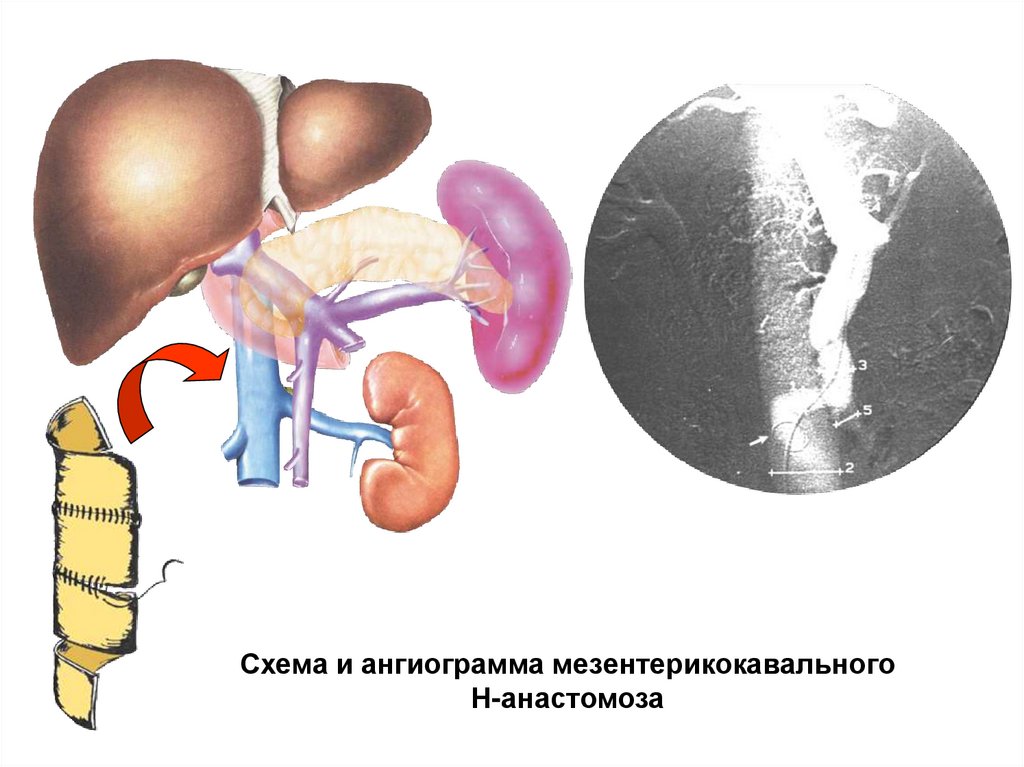
Схема и ангиограмма мезентерикокавальногоН-анастомоза
42.
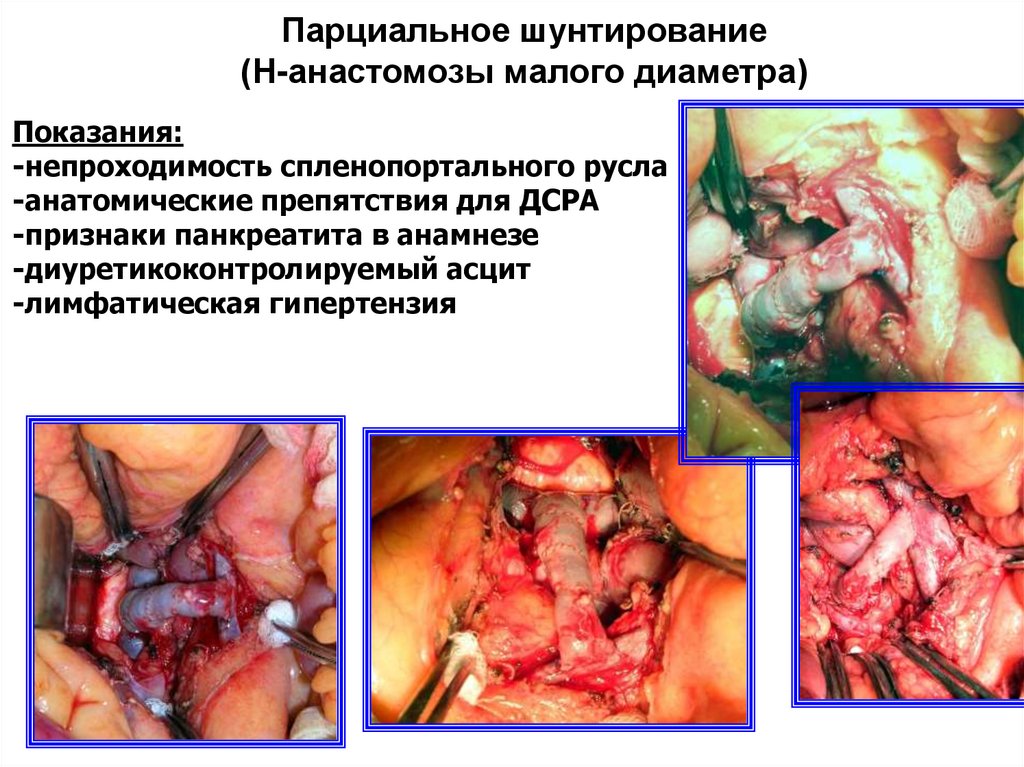
Парциальное шунтирование(Н-анастомозы малого диаметра)
Показания:
-непроходимость спленопортального русла
-анатомические препятствия для ДСРА
-признаки панкреатита в анамнезе
-диуретикоконтролируемый асцит
-лимфатическая гипертензия
43.
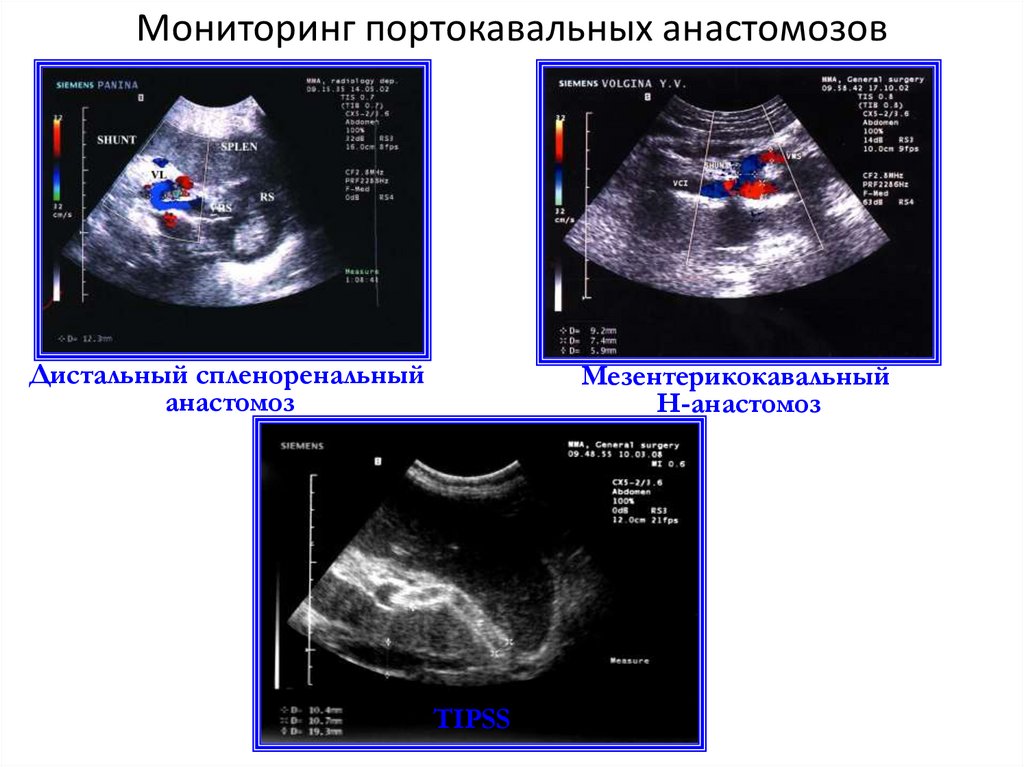
Мониторинг портокавальных анастомозовДистальный спленоренальный
анастомоз
Мезентерикокавальный
Н-анастомоз
TIPSS
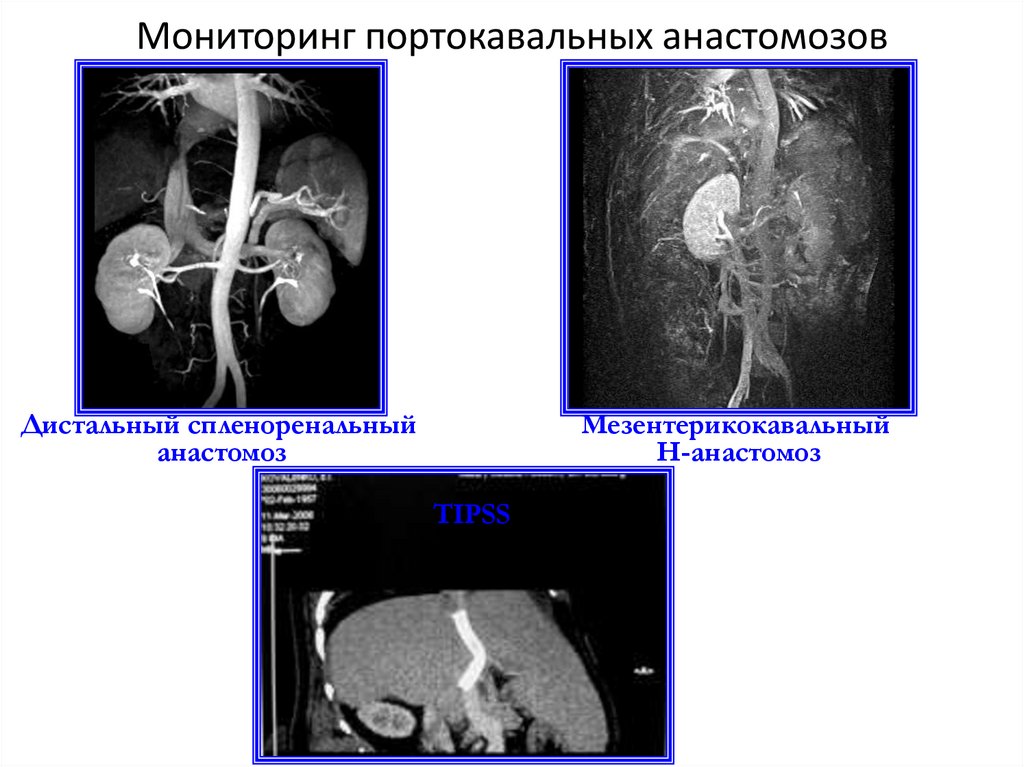
44. Мониторинг портокавальных анастомозов
Дистальный спленоренальныйанастомоз
Мезентерикокавальный
Н-анастомоз
TIPSS
45. Мониторинг портокавальных анастомозов
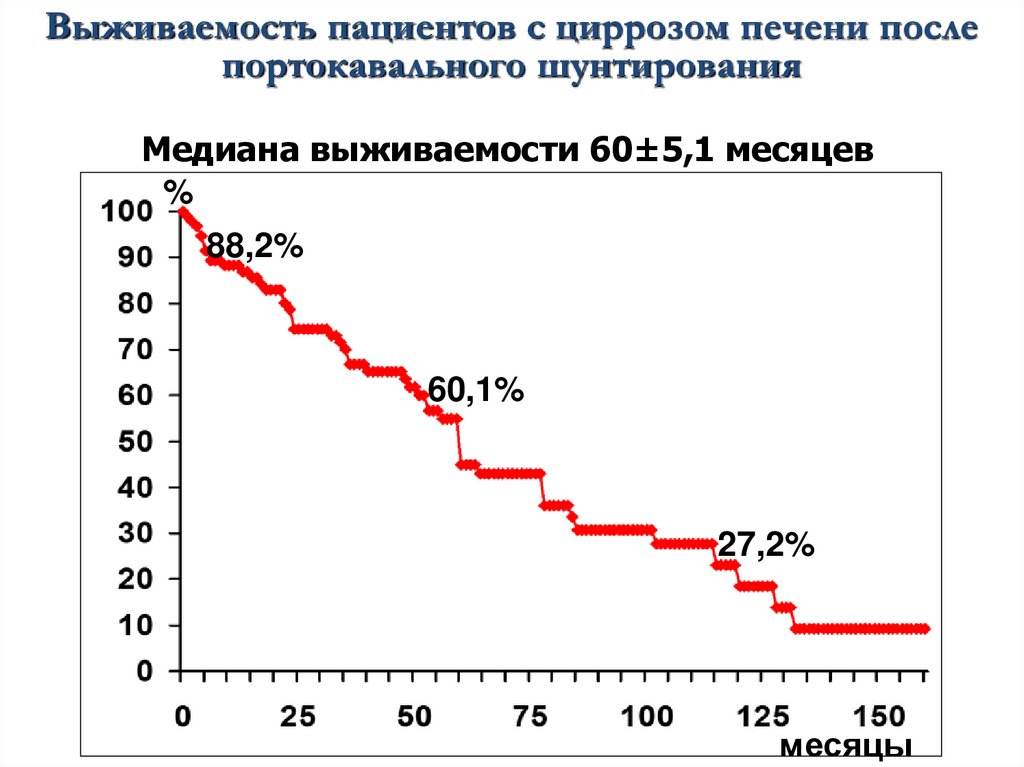
Выживаемость пациентов с циррозом печени послепортокавального шунтирования
Медиана выживаемости 60±5,1 месяцев
%
88,2%
60,1%
27,2%
месяцы
46.
Профилактика первого эпизода кровотеченияВариксы 1 степени
-Небольшие вариксы, красные точки, цирроз Child C – больший
риск кровотечения (1b, A) - неселективные ϐ адреноблокаторы (анаприлин 20 мг * 2-3 раза в день)
Вариксы 2 степени
-Вариксы 2 степени – неселективные ϐ - адреноблокаторы (NSBB)
(анаприлин, обзидан, пропранолон) + лигирование вен
пищевода
Shunt therapy, endoscopic sclerotherapy, and isosorbide mononitrate
alone should not be used in the prophylaxis of first variceal bleeding
(1a;A).
Roberto de Franchis Revising consensus in portal hypertension: Report of the
Baveno V consensus workshop on methodology of diagnosis and therapy in
portal hypertension - Journal of Hepatology 2010 vol. 53 j 762–768
47. Профилактика первого эпизода кровотечения
Ортотопическая трансплантация печени«Мысль
о трансплантации печени
настолько привлекательна, что приходит
на ум всегда, когда речь идет о
фатальном заболевании печени, как
последняя
возможность
помочь
пациенту».
Thomas E. Starzl
1968 г. - 3 года.
Билиарная гипоплазия.
Опухоль печени.
2004 г. - 39 лет.
48.
Показания к трансплантации печени• Печеночно-клеточная недостаточность
• Портальная гипертензия
• Синдром холестаза
• Активность печеночного процесса
• Аутоиммунная цитопения
• Гепаторенальный синдром
• Трансформация в гепатоцеллюлярный рак
49.
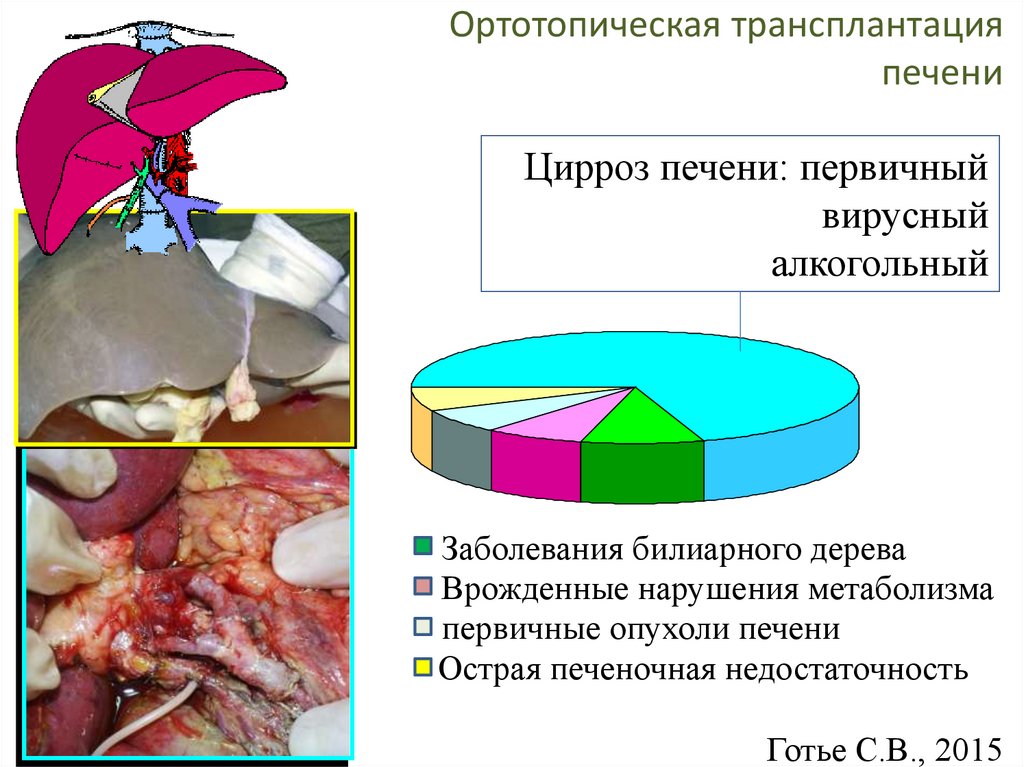
Ортотопическая трансплантацияпечени
Цирроз печени: первичный
вирусный
алкогольный
Заболевания билиарного дерева
Врожденные нарушения метаболизма
первичные опухоли печени
Острая печеночная недостаточность
Готье С.В., 2015
50.
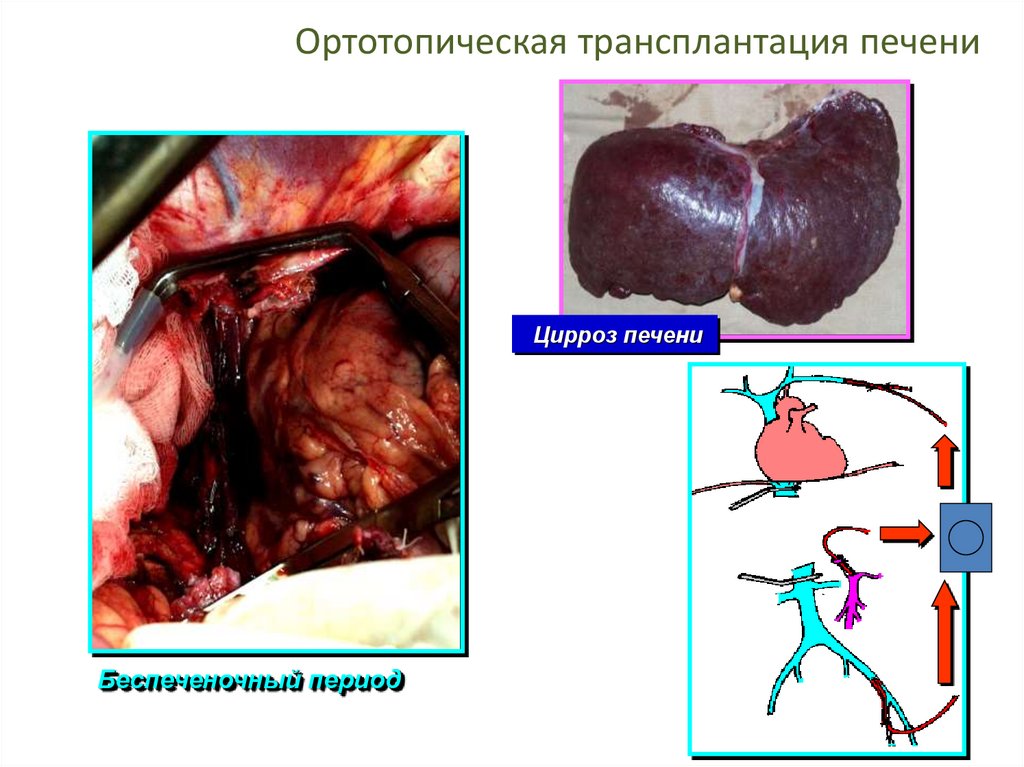
Ортотопическая трансплантация печениЦирроз печени
Беспеченочный период
51.
Ортотопическая трансплантация трупной печени52.
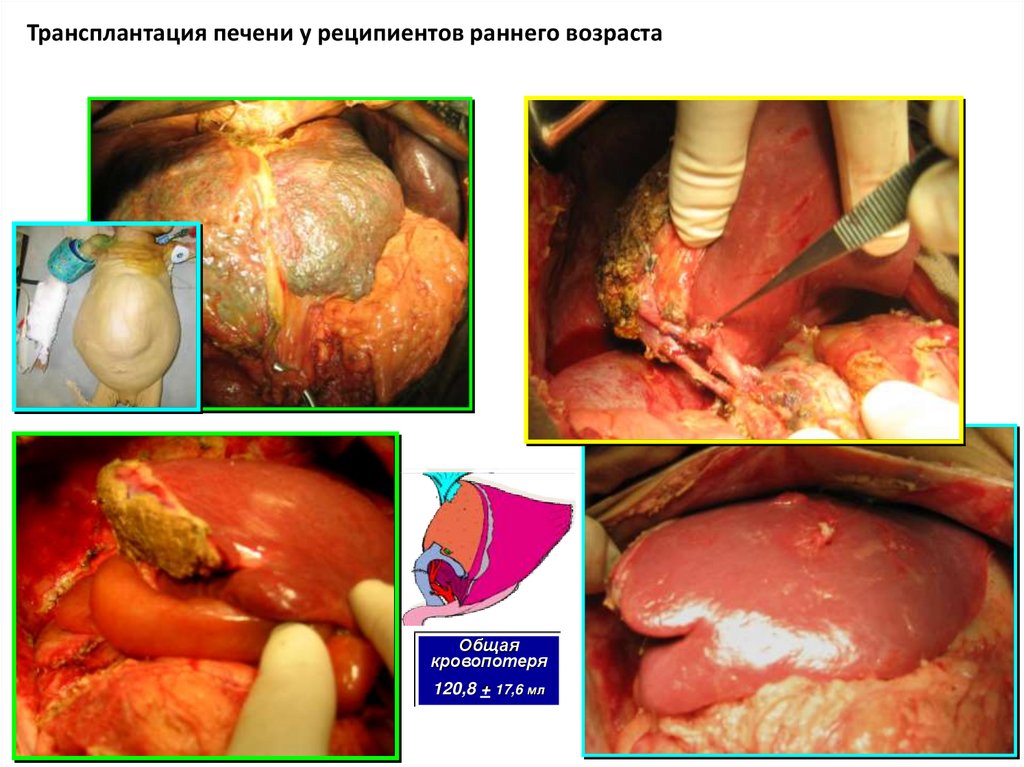
Трансплантация печени у реципиентов раннего возрастаОбщая
кровопотеря
120,8 + 17,6 мл
53.
Гепатэктомия у реципиента:сохранение нижней полой вены
54.
Родственная трансплантация правой доли печениИмплантация: гепатико-кавальный анастомоз
55.
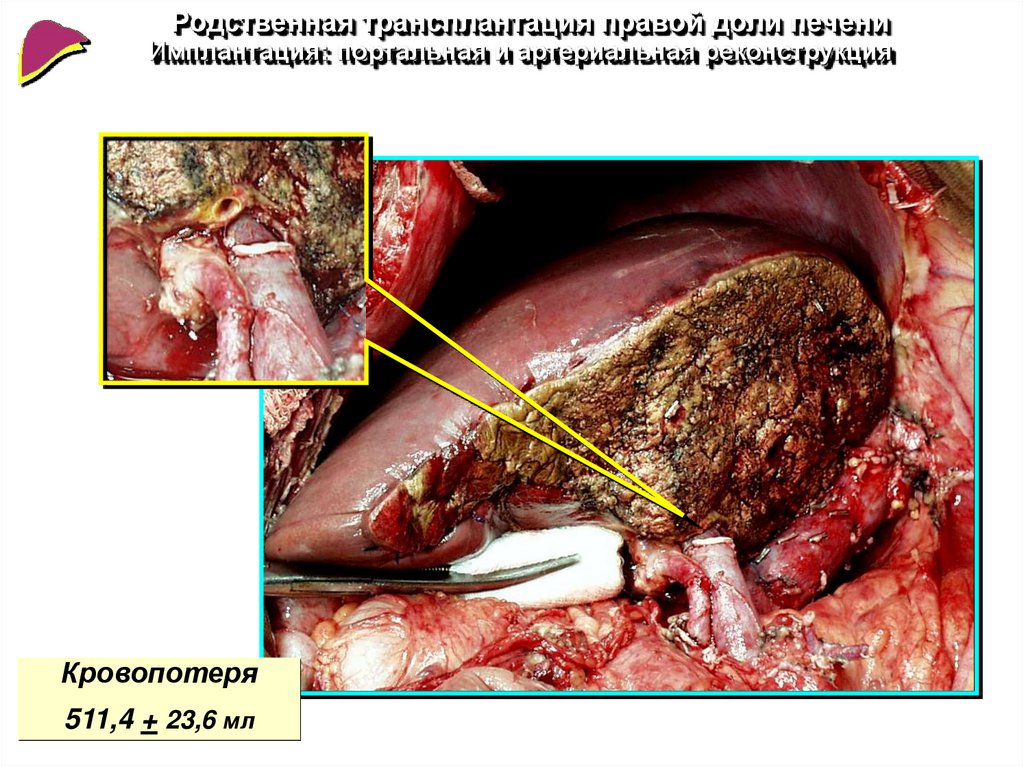
Родственная трансплантация правой доли печениИмплантация: портальная и артериальная реконструкция
Кровопотеря
511,4 + 23,6 мл
56.
Родственная трансплантация правой доли печениГепатико (холангио) –
еюностомия (Roux)
Билиарная реконструкция
ductus hepaticus
Гепатико (холангио) –
гепатикостомия
jejunum (Roux)
57.
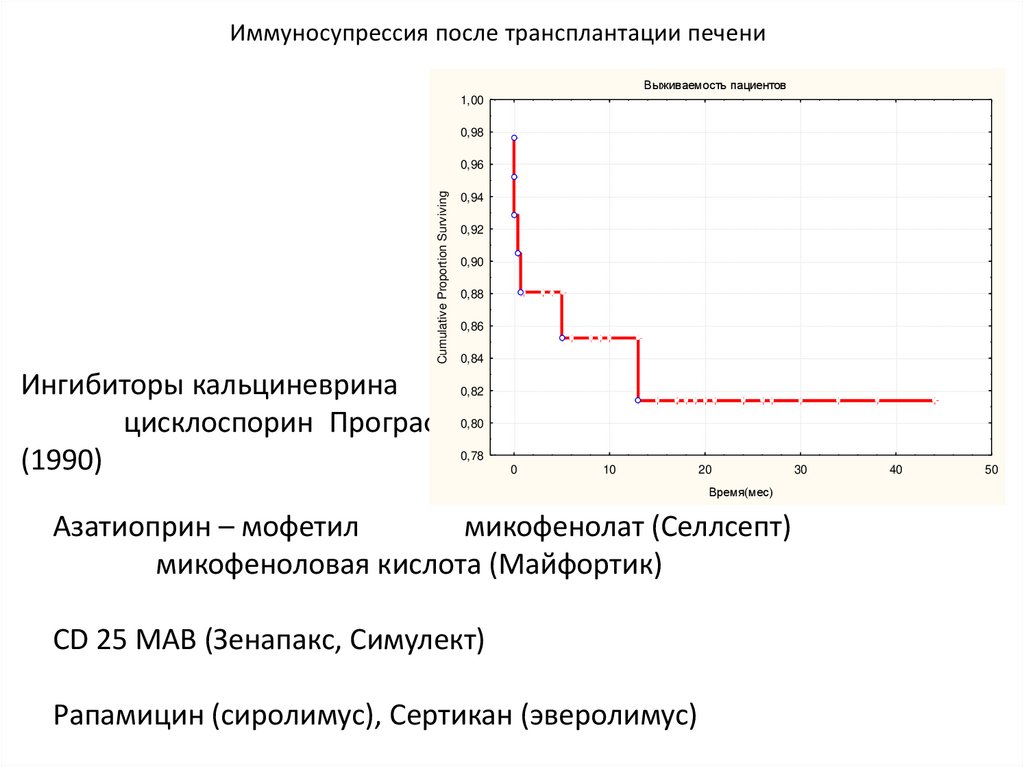
Иммуносупрессия после трансплантации печениВыживаемость пациентов
1,00
0,98
Cumulative Proportion Surviving
0,96
Ингибиторы кальциневрина
цисклоспорин Програф
(1990)
0,94
0,92
0,90
0,88
0,86
0,84
0,82
0,80
0,78
0
10
20
Время(мес)
Азатиоприн – мофетил
микофенолат (Селлсепт)
микофеноловая кислота (Майфортик)
CD 25 MAB (Зенапакс, Симулект)
Рапамицин (сиролимус), Сертикан (эверолимус)
30
40
50
58.
Трансплантации сердцаПервая успешная трансплантация сердца в клинике была выполнена 3
декабря 1967 г. проф. К. Бернардом в Кейптауне (ЮАР)
Первая успешная трансплантация сердца в СССР была выполнена 12
марта 1987 г. академиком В.И. Шумаковым
59. Трансплантации сердца
Только понимание и методичное,совместное решение всех проблем
позволит нам противостоять
смерти




























 Медицина
Медицина








