Похожие презентации:
Дерматиты. Токсикодермия. Экзема
1.
КУРСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТКафедра дерматовенерологии
Дерматиты
Токсикодермия
Экзема
2.
Дерматит - острое воспалениекожи, возникающее при
экзогенном воздействии
раздражающих облигатных или
факультативных факторов.
3. Этиологические факторы
облигатные (безусловные). Облигатные раздражители приопределенной силе действия и времени вызывают поражение
кожи у всех лиц. Примером таких раздражителей являются
концентрированные кислоты и щелочи, вода температуры
выше 60°С и др.
факультативные (условные). Условные раздражители, или
аллергены, вызывают воспаление кожи лишь у некоторых
людей, имеющих повышенную чувствительность
(сенсибилизацию) к этим веществам.
4. ПРОСТОЙ (АРТИФИЦИАЛЬНЫЙ) ДЕРМАТИТ
Поражение кожи, возникающее увсех людей под действием
безусловных раздражителей
5. Этиологические факторы:
давление,трение
Механические
Физические
солнечная инсоляция
действие высокой или низкой температуры
электрический ток
рентгеновское или радиоактивное излучение.
Химические
кислоты,
щёлочи,
соли некоторых металлов, кислот,
высокая концентрация дезинфицирующих средств.
Биологические
6.
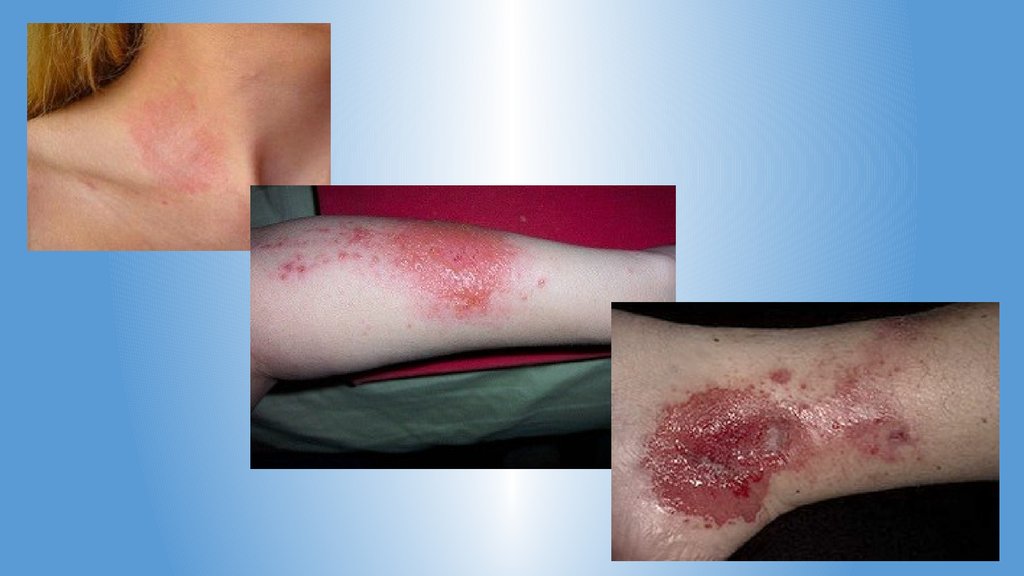
Общие симптомы контактного дерматита:1.Поражение кожи возникает после непосредственно контакта с
раздражителем.
2. Очаг чаще ассиметричный с четкими границами; очертаниями,
идентичными поражающему фактору.
3. Площадь поражения зависит от времени воздействия и вида раздражителя,
от силы воздействия и глубины поражения.
4. Пациента беспокоят болезненные ощущения, жжение, зуд в месте
поражения.
5. Выделяют три формы контактного дерматита:
•.Эритематозная (покраснение и отечность).
•.Везикуло-буллезная (пузыри и пузырьки, с прозрачным содержимым,
появляются на фоне покраснения, могут вскрываться, оголяя эрозивную
поверхность).
•.Некротически-язвенная (образование
струпа,
изъязвление,
формирование рубца).
7.
8. Диагноз.
характерно возникновение острого воспаления кожи наместе воздействия экзогенного раздражителя
(механического, физического, химического или
биологического).
воспалительная реакция кожи ассиметричное, точно
соответствует месту действия раздражителя, имеет
четкие границы и быстро разрешается после
прекращения действия раздражителя.
9.
Лечение и профилактика простого контактного дерматитаМероприятия по лечению контактного дерматита должны соответствовать степени тяжести и
типу течения заболевания.
Необходимо также обратить внимание на площадь, глубину поражения, выраженность
воспалительных явлений, общее состояние организма.
При обширном поражении контактным дерматитом и нарушении общего состояния организма
необходима госпитализация в стационар и лечение под наблюдением врача.
Общие принципы лечения простого контактного дерматита заключаются в следующем:
1.Устранение раздражителя
2.Местное применение лекарственных препаратов: примочки с антисептиками, цинковая
паста, стероидные мази и кремы.
3.В случае осложнения вторичной бактериальной инфекцией — антибиотики.
4.Восстановление кожного покрова - пантенол
Профилактика
Предупредить возникновение простого контактного дерматита довольно просто, стоит лишь:
1.соблюдать правила техники безопасности при возможном контакте с раздражителями в
быту и на производстве;
2.пользоваться средствами защиты (перчатки, респираторы, очки, защитные кремы);
3.следовать правилам индивидуальной гигиены.
10. АЛЛЕРГИЧЕСКИЙ ДЕРМАТИТ
Поражение кожи,возникающее у сенсибилизированных лиц
под
действием условных, или
факультативных факторов.
11. Аллергены:
Этиология:Физические факторы
Химические факторы
Биологические факторы
Аллергены:
• вещества антигенной (органической) природы
• вещества неантигенной (неорганической) природы,
• простые вещества (йод, хром, бром, серебро, золото, платина и др.)
• сложные белковые, белково-полисахаридные и белково-липидные
комплексы.
• лекарственные вещества: пенициллин, стрептомицин, новокаин, салицилата
димедрол и др.
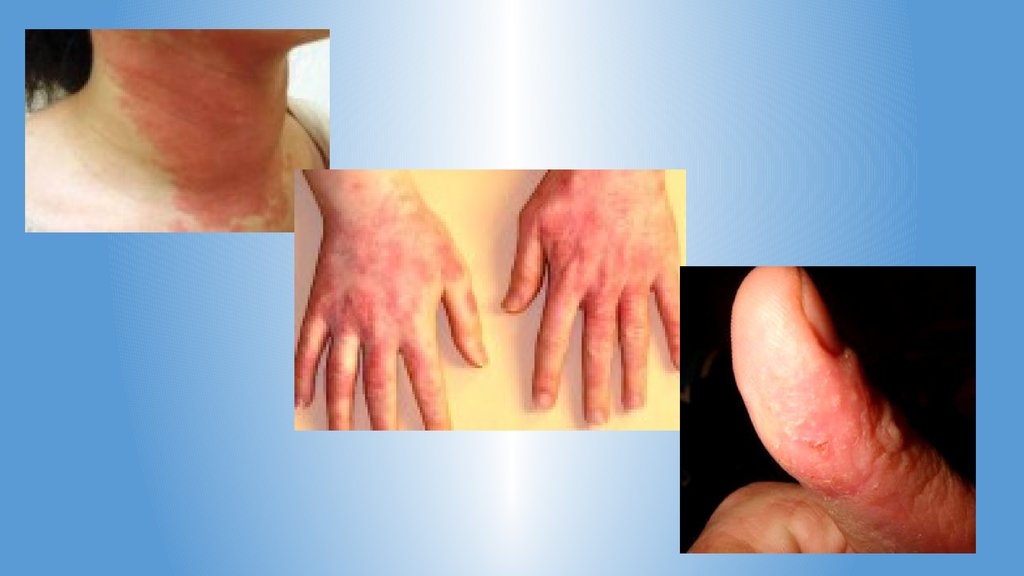
12. Клиническая картина.
стадийное течение острого воспалениявозникает эритема папулы, микровезикулы
обильные
и рассеянные аллергические высыпания на местах,
отдаленных от основных очагов дерматоза
субъективно значительно выражены жжение и зуд
13.
14. Диагноз.
характерно возникновение острого воспаления кожи наместе воздействия экзогенного раздражителя
(физического, химического или биологического)
поражение кожи чаще ассиметричное
воспалительная реакция кожи соответствует месту
действия раздражителя, но выходит за его пределы
имеет нечеткие границы и быстро разрешается после
прекращения действия раздражителя
15.
Лечение аллергического контактного дерматитаМероприятия по лечению дерматита должны соответствовать степени
тяжести и типу течения заболевания.
Необходимо
также
обратить
внимание
на
выраженность
воспалительных явлений и общее состояние организма.
При обширном поражении кожи и нарушении общего состояния
организма необходима госпитализация в стационар.
Общие принципы лечения аллергического контактного дерматита
заключаются в следующем:
1.Устранение раздражителя
2.Системная терапия: антигистаминные, гипосенсибилизирующие и,
при
необходимости
парентеральные
сорбенты
(дезинтоксикационная терапия).
3.Местная терапия: противозудные (циндол, финестил, зодак) и/или
противовоспалительные (синафлан, гидрокортизон, элоком, белодерм)
средства.
4.Восстановление кожного покрова - пантенол
16. ТОКСИДЕРМИЯ
Поражение, проявляющееся остройвоспалительной реакцией на коже и слизистых
оболочках под влиянием раздражителей,
действующих через дыхательные пути,
пищеварительный канал, при введении в вену,
подкожно или внутримышечно
Распространенная
Фиксированная
17. Этиологические факторы:
лекарственные препаратыпрофессиональные факторы
аутоаллергены
пищевые продукты:
яйца
мед
цитрусовые
шоколад
грибы
клубника
рыбные продукты
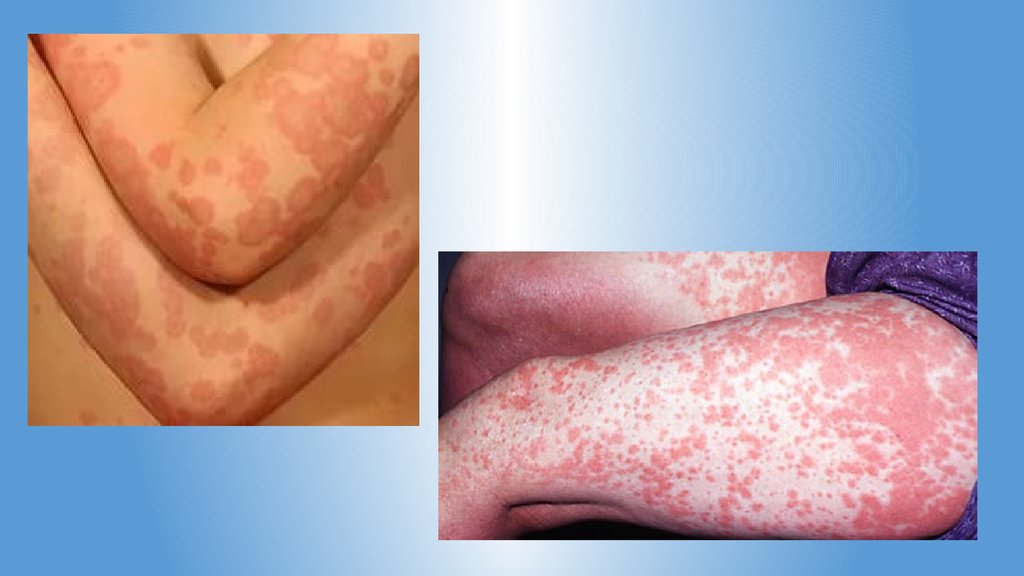
18. Клиническая картина
Распространенная токсикодермияраспространенный, симметричный характер высыпаний на коже и
слизистых оболочках
Высыпания бывают в виде:
•папул;
•везикул;
•вместе связанных папул и везикул;
•эритемы.
Слизистая оболочка губ вместе из слизистой ротовой полости становятся геморрагического вида,
катарального или же пузырчато-эрозийного. Токсикодермия может поражать еще и слизистую оболочку
ануса.
Самые распространенные симптомы:
•зудящая поверхность пораженного места и жжение;
•болезненные ощущения;
•постоянное напряженное состояние.
Общие симптомы:
•артрология;
•повышение температуры тела;
•состояние недомогания;
•раздражительное состояние;
•нарушается немного нервная система;
•сон становится не спокойным.
Иногда бывают высыпания в области кожных
покровов. Они появляются около слизистых оболочек.
19.
20.
Фиксированная токсидермия занимает не такойобъем как распространенная, а на много меньше.
Это такая форма, которая характеризуется:
•появлением не значительных высыпаний, которые в
диаметре становят два или три сантиметра;
•окраска коричневого цвета;
•в середине располагаются пузырьки;
•имеет способность исчезать сама по себе.
• Если аллерген, который спровоцировал
фиксированную форму токсидермии, не попадает
больше в организм вообще, тогда можно в таком
случае обойтись без лечения.
• В случает, когда она уже прошла полностью и
раздражитель начал заново поражать организм,
тогда высыпания появляются на тех же местах где и
были, но могут присоединиться еще и новые на не
затронутых ранее местах.
• Фиксированная токсидермия и распространенная
токсикодермия очень разные формы между собой
по всем характеристикам.
21. Диагностика:
жалобыанамнез
клиническая картина (распространенность,
симметричность, полиморфизм высыпаний)
аллергологическое исследование (кожные пробы,
иммунограмма)
22. Лечение.
• Антигистаминные препаратысупрастин, тавегил, фенкарол, ксизал, эриус, кларитин
• Активное гипосенсибилизирующее лечение
соли натри, кальция, магния
• Детоксикационная терапия
реамбирин, гемодез, физиологический раствор+лазикс
• Наружное лечение
циндол, финестил, зодак, синафлан, акридерм, целестодерм
23.
Экзема24. Экзема (греч. eczeo — вскипать) –хроническое рецидивирующее заболевание, характеризующееся острой воспалительной реакцией, появлением поли
Экзема(греч. eczeo — вскипать) –хроническое рецидивирующее заболевание,
характеризующееся острой воспалительной реакцией, появлением полиморфной сыпи
и сильным зудом, обусловленными серозным воспалением дермы и эпидермиса
• Экзема является одним из наиболее часто встречающихся
дерматозов без тенденции к снижению. Характеризуется
поражением обоих полов и всех возрастных групп населения.
• Заболевание отличается упорным течением, резистентностью к
лечению, сопровождается сильным зудом, склонностью к частым
рецидивам.
• Возможна трансформация различных форм экземы друг в друга.
25. Классификация Общепринятой единой классификации экземы в настоящее время не существует. Различают 1. истинную (идиопатическую) экзему и ее
клинические разновидности (дисгидротическую и тиллотическую),2. микробную (ее варианты – монетовидную, паратравматическую ,варикозную),
3. себорейную,
4. профессиональную,
5. детскую
Этиология
Экзема формируется в результате воздействия сложного
комплекса факторов:
нейроэндокринных,
метаболических,
инфекционно-аллергических,
вегето-сосудистых,
наследственных:
Ведущая роль принадлежит иммунологическим факторам.
26. Патогенез ведущими звеньями являются - выраженные иммунные нарушения изменение уровня простагландинов и циклических нуклеотидов (приним
Патогенезведущими звеньями являются - выраженные иммунные нарушения
изменение уровня простагландинов и циклических нуклеотидов (принимающих участие в регуляции иммунного
ответа).
Дефекты иммунной системы
• снижение относительного и абсолютного
количества Т-лимфоцитов в периферической
крови,
• ослабление функциональной активности
лимфоцитов, что сочетается с
дисиммуноглобулинемией и повышением
уровня циркулирующих иммунных
комплексов.
• уменьшение более чем в 2 раза функции
естественных киллеров корригирует с
тяжестью течения дерматоза.
• уменьшение активности лимфоцитовсупрессоров (контроль за синтезом IgE),
• в динамике течения аллергодерматозов
выявляется отсутствие нормализации
активности Т-лимфоцитов-супрессоров.
Неиммунологические механизмы:
• метаболические нарушения проявляются
различными дефектами белкового обмена в
виде диспротеинемий, нарушений
аминокислотного состава плазмы крови.
• увеличение в 4 раза уровня простагландинов
в плазме крови, изменение синтеза их
вызывает нарушения в системе циклических
нуклеотидов цАМФ и цГМФ.
• выявляются вегетодистонии с
преобладанием симпатического тонуса.
• дисбаланс эндокринной системы
характеризуется как повышением, так и
снижением концентрации в крови АКТГ,
кортизола, тиреотропного гормона,
тироксина, трийодтиронина, 11дезоксикортизола, альдостерона,
кортикостерона, инсулина, С-пептида.
27. Общие представления о механизме развития экземы
• Поражение кожи при экземе возникает вследствие реакции антиген — антителовнутри или на поверхности сенсибилизированных клеток эндотелия, дермальных
капилляров.
• Освобождающиеся медиаторы активируют протеолитические ферменты,
которые выделяются из тромбоцитов, гранулоцитов (гистамин, серотонин, гепарин,
трипсин, антитрипсин, брадикинин, ацетилхолин, медленно реагирующая
субстанция, анафилотоксин, фактор торможения лейкоцитов, лейкотоксический
фактор и др.).
• Происходит островоспалительная реакция - повышается проницаемость
сосудистой стенки, формируется спонгиоз, что клинически проявляется сильным
зудом, экссудативными высыпаниями типа серопапул на отечном эритематозном
фоне.
• Многообразие аллергических реакций и сложность механизмов их развития в
сочетании с вторичным иммунодефицитным состоянием обусловливают
хроническое рецидивирующее течение экземы.
28. Особенности патогенеза микробной экземы
Возникает вследствие сенсибилизации кожи к различным микробным факторам(кокковая флора, грибы, дрожжевые микроорганизмы).
• Изменение чувствительности кожи к пиококкам, дерматофитам и другим
биологическим аллергенам объясняется их антигенными свойствами.
• Вторичная иммунная недостаточность при наличии инфекционных антигенных
раздражителей проявляется персистенцией микробных и бактериальных антигенов с
образованием патологических иммунных комплексов, вызывающих хроническое
воспаление в эпидермисе и в дерме.
• Вследствие этого клиническая картина микробной экземы отличается от пиодермии и
явлений импетигинизации, осложняющих различные дерматозы.
29.
ЭРОЗИЯ(СЕРОЗНЫЙ
КОЛОДЕЦ) EROSIA
ПУЗЫРЕК
(VESICULA)
УЗЕЛОК (PAPULA)
ПЯТНО (MACULA)
КОРКА (CRUSTA)
ЧЕШУЙКА
(SQUAMA)
ПЯТНО
(ВТОРИЧНАЯ
ПИГМЕНТАЦИЯ)
DYSCHROMIA
30.
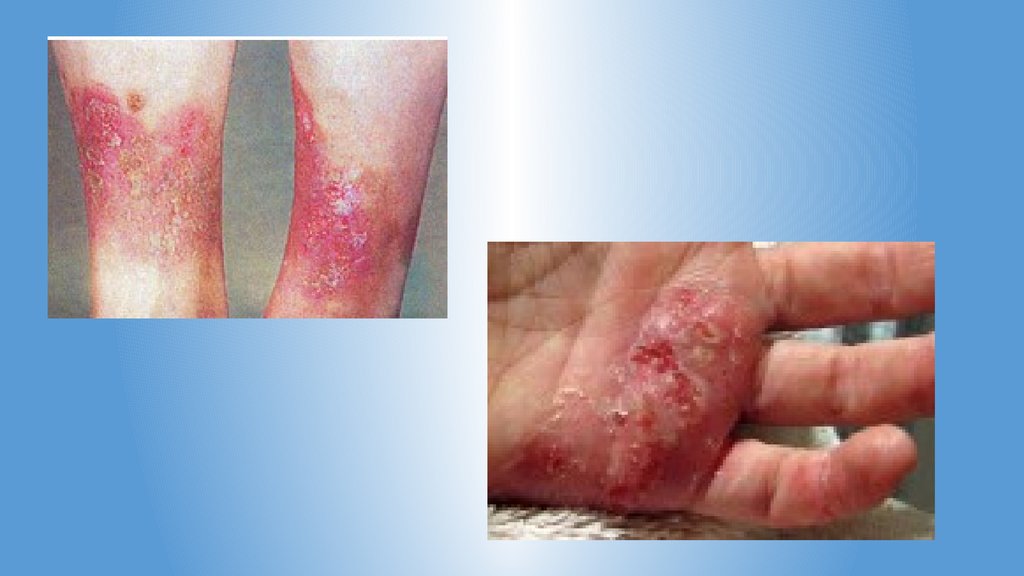
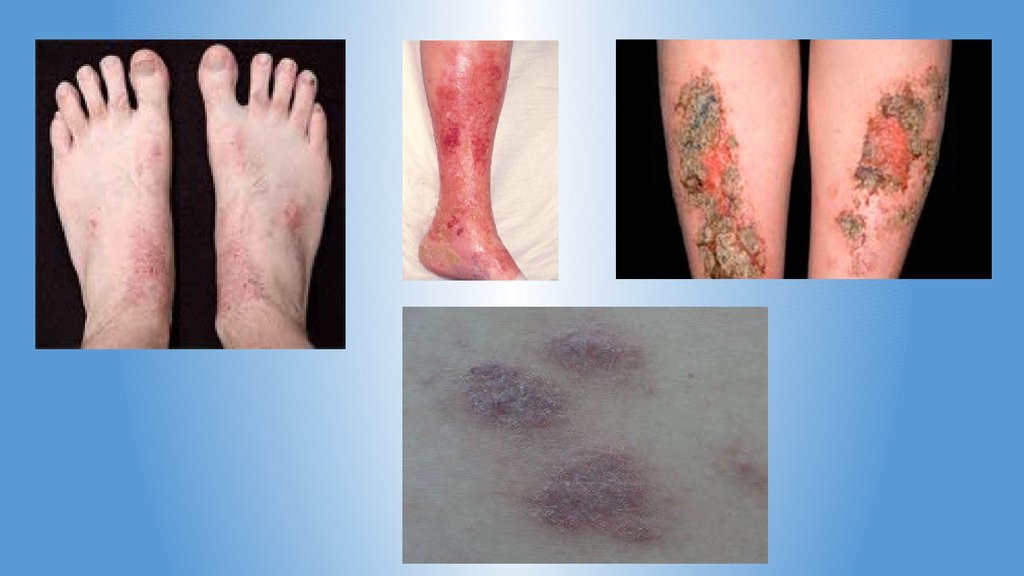
Истинная экзема.характеризуется
• Интенсивным зудом
• Появлением на эритематозном фоне мелких узелков с мельчайшими пузырьками на
вершине - серопапул
• Быстрым вскрытием пузырьков с образованием микроэрозий, так называемых
экзематозных «колодцев» (точечные эрозии, из которых сочится прозрачная жидкость)
• Пузырьки подсыхают с образованием желто-бурых корочек, появляется мелкое отрубев
идное шелушение.
• После прекращения мокнутия, отторжения корок и чешуек кожа на местах бывших
поражений гладкая, розовой окраски.
• Наряду с эволюцией сыпи происходит образование новых элементов - высыпания
появляются толчкообразно - сыпь имеет полиморфный характер (истинный и ложный
полиморфизм).
• Высыпания располагаются симметрично.
• Границы очагов нечеткие; участки поражения диссеминированные и перемежаются с
нормальной кожей, напоминая архипелаг островов в море.
• Непораженные участки кожи имеют нормальную окраску и эластичность.
31.
32. Микробная экзема.
• Поражение обычно начинается с наличия этиологического фактора (грибов-микотическая,бактерий – паратравматическая, вирусов – нумулярная, токсинов - варикозная).
• Вследствие нерационального
лечения (при отсутствии элиминации этиологического фактора) возникают
папуло-везикулезные
высыпания, сливающиеся и образующие отечный гиперемированный сплошной очаг с четкими
границами, овальными или правильно округлыми очертаниями.
• На поверхности очага имеется характерное значительное наслоение серозно-гнойных корок,
под которыми располагается мокнущая эрозивная поверхность.
• По краям очагов имеется эпидермальный венчик с фестончатыми очертаниями.
• Под чешуйками отслаивающегося эпидермального бордюра содержится серозно-гнойное
отделяемое на фоне отечной и гиперемированной кожи.
• В окружности очага на видимо здоровой коже определяются в значительном количестве
остиофолликулиты, стрептогенное импетиго или мелкие красные пятна, представляющие
собой отверстия волосяных фолликулов в стадии начального воспаления.
• Очаги микробной экземы располагаются ассимметрично и не имеют тенденции к слиянию.
33.
• Обострение очагов микробной экземы в результате нерациональноголечения или травматизации сопровождается возникновением аллергических
вторичных высыпаний или микробидов. Они полиморфны и чаще
проявляются эритематозно-сквамозными пятнами или папулезными и
папуло-везикулезными элементами с интенсивным зудом. При
благоприятном течении микробной экземы вторичные аллергические
высыпания быстро исчезают
• Характерным свойством микробной экземы является успешное разрешение
заболевания при назначении наружных дезинфицирующих
антипаразитарных средств (мази Вилькинсона с '/з—2/з цинковой, борнодегтярной мази), тогда как другие разновидности экземы при этом нередко
обостряются.
• У больных с прогрессирующим течением процесса, нарастанием
сенсибилизации на местах вторичных высыпаний образуются в большом
количестве сливные быстро вскрывающиеся мелкие пузырьки и точечные
эрозии (серозные «колодцы»). В таких случаях происходит трансформация
микробной экземы в истинную.
34. Дифференциальная диагностика истинной и микробной экземы.
Истинная экземаМикробная экзема
• локализуется на лице и кончностях
• начинается с этиологического агента
• характерен интенсивный зуд
• очаг с четкими границами, овальными или
правильно округлыми очертаниями
• очаги микровезикуляции и мокнутия на фоне
гиперемированной и отечной кожи
• желто-бурые корочки, мелкое отрубевидное
шелушение.
• истинный и ложный полиморфизм высыпаний
• границы очагов нечеткие; участки поражения
диссеминированные и перемежаются с
нормальной кожей, напоминая архипелаг
островов в море.
• симметричное расположение высыпаний
• На поверхности очага наслоение серозногнойных корок, под которыми мокнущая
эрозивная поверхность
• эпидермальный венчик с фестончатыми
очертаниями
• пиогенные элементы и микробиды по
периферии
• высыпания ассимметричные и не имеют
тенденции к слиянию
• успешное разрешение заболевания при
назначении наружных дезинфицирующих
антипаразитарных средств
35.
36. Себорейная экзема.
• Себорейная экзема формируется чаще на фоне себорейногодерматита вследствие густой или жирной себореи
• Локализуется на участках, где имеется значительное количество
сальных желез (элементы сыпи возникают на волосистой части головы и
спускаются на лоб, щеки, ушные раковины, в заушные и шейные складки, а
иногда на грудь, спину, живот, конечности - процесс приобретает
диссеминированный характер).
• На эритематозно-отечной коже всей волосистой части головы или
преимущественно на макушке, темени, в затылочной области
образуются плотно сидящие чешуйки грязно-серого или буроватожелтого цвета.
37.
• Кожа лба, щек, ушных раковин, в заушных и шейных складокгиперемирована, инфильтрирована, покрыта серовато-белыми
чешуйками. Обычно на отечно-гиперемированных очагах
образуются серовато-желтоватые чешуйки или чешуйко-корки.
• При прогрессировании высыпаний и при локализации их в
складках может возникнуть значительная мацерация эпидермиса,
а за ушными раковинами - скопление серозных и серозногеморрагических корок вследствие образования кровоточащих
трещин.
• При себорейной экземе роль вторичной инфекции весьма
значительна, особенно при локализации процесса на волосистой
части головы и в складках кожи. Поэтому наряду с типичными
себорейными бляшками имеются массивные импетигинозные
корки, присоединяется блефарит.
38. Дифференциальная диагностика истинной и себорейной экземы.
Истинная экзема• Симметричные очаги с
нечеткими границами,
здоровой и пораженной кожи
• очаги микровезикуляции и
мокнутия на фоне
гиперемированной и отечной
кожи
• локализуется на лице, кистях
и стопах
• интенсивный зуд
Себорейная экзема
• Единый очаг с плотной коркой
на эритематозном фоне
• мокнутие бывает редко и
выявляется в основном в
складках кожи.
• серозные «колодцы»
отсутствуют
• зуд непостоянен и менее
выражен
• микровезикуляция и мокнутие
отсутствуют
39.
40. Диагностические критерии:
• Жалобы• Аллергологический анамнез
• Клиническая картина
Острый воспалительный процесс
Наличие серопапул, серозных «колодцев», мокнутия
Полиморфизм высыпаний
Красный дермографизм
Хроническое рецидивирующее течение,
Торпидное сохранение островоспалительной симптоматики
Лабораторные исследования
Клинический анализ крови (эозинофилия)
Определение концентрации IgM, IgG, Ig Е в сыворотке крови
Патогистологическое исследование:
Острая стадия – паракератоз, очаговый спонгиоз, отек сосочкового слоя дермы, расширение
сосудов с периферическим лимфоцитарным инфильтратом
Кожные аллергические пробы
41. Дифференциальная диагностика:
• Себорейный дерматит• Чесотка
• Ихтиоз обыкновенный
• Ограниченный нейродермит
• Дерматофития
• Лимфома кожи в ранней стадии
• Болезнь Дюринга
42. Общие принципы лечения экземы
• Лечение должно проводиться систематически, комплексно ииндивидуализировано. Необходимо рациональное питание
больного с использованием гипоаллергенных — элиминационных
диет, из ее пищи исключаются продукты, являющиеся
потенциальными аллергенами.
• Патологический процесс при экземе обусловлен целым рядом
факторов, поэтому выбор ЛС должен осуществляться с учетом их
влияния на все возможные звенья патогенеза. Прежде всего,
терапия должна быть направлена на уменьшение выраженности
воспаления, сопровождающегося зудом и экссудацией. В
дальнейшем основной задачей лечения служит профилактика
рецидивов заболевания и увеличение длительности клинической
ремиссии.
43. Диета.
• Ограничение на 10—20% вводимой жидкости, повареннойсоли и углеводов, так как они повышают воспалительный
потенциал тканей, оказывают сенсибилизирующее влияние и
способствуют задержке воды в тканях.
• Исключаются раздражающие экстрактивные вещества: мясные
бульоны, острые, пряные приправы, консервированные
продукты, кофе, какао, молоко, шоколад.
• Рекомендуются вегетарианские супы, отварное мясо, рыба,
кисломолочные продукты, овощи.
44. Фармакотерапия экзематозного процесса
Системная терапия• Неспецифические десенсибилизирующие средства
• Противозудные антигистаминные препараты
• Седативные средства и транквилизаторы
• Иммунные препараты
• При микробной экземе
Антибактериальные ЛС
• При резком обострении дерматоза
Кортикостероидные препараты
Местная терапия
• При остро протекающих воспалительных явлениях, особенно при наличии мокнутия, полезны противовоспалительные,
холодные, часто сменяемые примочки. Sol. amidopyrini 0,25—0,5%; Sol. ас. Tannici 1—2%; 1—2% раствор жидкости Бурова.
Аэрозоли с кортикостероидами (оксикорт, поликорталон)
• После устранения мокнутия переходят к применению паст или водных взбалтываемых смесей (болтушки), которые
оказывают противовоспалительное, подсушивающее действие и успокаивают зуд, мази и кремы с кортикостериоидами
(белодерм, афлодерм, локоид, элоком)
• При инфицировании очагов поражений назначают лротивомикробные средства в виде водных и спиртовых растворов (1—
2%) анилиновых красителей, кортикостероидные кремы с антибиотиками (акридерм гента).
45. Лечение истинной экземы
В острой стадии целесообразно применение антигистаминных ЛС 1-го поколения:Акривастин противопоказан детям до 12 лет. Внутрь: 8 мг 3 р/сут детям старше 12 в течение 14—20 сут или
Мебгидролин внутрь: детям до 2 лет — 50—100 мг/сут, детям 2—5 лет — 50—150 мг/сут, детям 5—10 лет — 100—200 мг/сут,
детям старше 10 лет — 50—200 мг 1—2 р/сут в течение 10—20 сут или
Хлоропирамин грудным детям до 1 мес — противопоказан. Внутрь: 6,25 мг 2—3 р/сут —детям 1-12 мес, 8,33 мг 2—3 р/сут —
детям 1—6 лет, 12,5 мг 2—3 р/сут — детям 7—14 лет, 25 мг 2 р/сут – детям старше 14 лет в течение 10—20 сут или
Ципрогептадин противопоказан детям грудного возраста до 6 мес. Внутрь: 0,4 мг/кг/сут детям 6 мес — 2 года (с особой
осторожностью: курс 3—4 нед), 6 мг/сут — детям 2—6 лет, 12 мг/сут — детям 6—14 лет, 4 мг 2 р/сут – детям старше 14к лет в
течение 10—20 сут.
Димедрол детям до 1 года назначают от 0,002 до 0,005 г 2—3 раза в день, от 2 до 5 лет — по 0,005—0,015 г, от 6 до 12 лет — по
0,015—0,025 г, старше 12 лет — по 0,025—0,05 г 2—3 раза в день. Вечером димедрол за 1—1 1/2 ч до сна.
Фенкарол, диазолин, супрастин, динезин и дипразин по 0,002—0,005 г 2 — 3 раза в день в зависимости от возраста
В дальнейшем используются препараты 2-го и 3-го поколений:
Терфенадин противопоказан детям до 3 лет (суспензия), до 6 лет (таблетки). Внутрь: детям 3—5 лет — 15 мг 2 р/сут, детям 6—
12 лет — 30 мг 2 р/сут, детям старше 12 лет — 120 мг/сут в 1—2 приема. Суточная доза для детей — 2 мг/кг в течение 10—20
сут или
Фексофенадин противопоказан детям до 12 лет, внутрь 120—180 мг1 р/сут в течение 10—20 сут или
Хифенадин внутрь: детям до 3 лет — 0,005 г 2—3 р/сут, детям 3—7 лет — 0,01 г 2 р/сут, детям 7—12 лет — 0,01—0,015 г 2—3
р/сут, детям старше 12 лет — 0,025 г 2—3 р/сут в течение 10—20 сут или
Цитиризин противопоказан детям до 2 лет, детям до 6 лет с нарушениями функции почек или печени. Внутрь: 2,5 мг 1 р/сут
детям 2—6 лет, 10 мг в 1—2 приема детям старше 6 лет в течение 10—20 сут
46. Микробная экзема.
Учитывая клиническую картину микробной экземы, в которой наряду с явлениями воспаления, сопровождающегося отекомтканей и экссудацией, имеются пустулы и пузырьки с гнойным содержимым, возникает необходимость в комбинированном
лечении с применением антибиотиков.
ЛС выбора:
Азитромицин внутрь: при массе тела ребенка более 10 кг (старше 12 мес) — в 1-й день 10 мг/кг, в последующие 4 дня — по 5 мг/кг
в один прием. При трехдневном курсе — разовая доза — 10 мг/кг, курсовая доза — 30 мг/кг или
Ампициллин внутрь: 30—50 мг/кг/сут в 4 приема в возрасте от 1 мес до 12 лет. Внутрь: 50—100 мг/кг/сут в 4 введения в возрасте от
1 мес до 12 лет внутрь по 500 мг 4 р/сут детям старше 12 лет в течение 6—8 сут в течение 5—7 сут или
Гентамицин внутрь: 2—5 мг/кг/сут (в 2—3 введения) для новорожденных и детей старше 1 мес. Максимальная суточная доза 5
мг/кг. Детям младшего возраста назначают только по жизненным показаниям в/м 3 мг/кг/сут в 2 введения в течение 6—8 сут или
Доксициклин Противопоказан детям до 9 лет. Внутрь: детям старше 9 лет — 5 мг/кг/сут (не более 200 мг/сут) в 1—2 приема.
Внутрь: детям старше 9 лет — 5 мг/кг/сут (1-е сут), далее ,по 2,5 мг/кг/сут в 2 приема, детям старше 12 лет - внутрь по 100 мг 2 р/сут
в течение 5—7 сут.
Местная терапия проводится комбинированными ЛС, содержащими ГКП и антибиотики.
ЛС выбора:
Гентамицин/бетаметазон местно 2 р/сут в течение 7—14 сут или
Бетаметазон/клотримазол/гентамицин местно 2 р/сут в течение 7—14 сут или
Окситетрациклин/гидрокортизон местно 2 р/сут в течение 7 - 14 сут или
Флуметазон/салициловая кислота местно 2 р/сут в течение 7—14 сут или
Флуоцинолона ацетонид/неомицин местно 2 р/сут в течение 7—14 сут или
Бетаметазон/фузидовая кислота местно 2 р/сут в течение 7—14 сут или
Гидрокортизон/фузидовая кислота местно 2 р/сут в течение 7—14 сут.
47.
Седативные средства и транквилизаторы• триоксазин, сибазон, мезапам, нитразепам, нозепам (по 0,001—0,05
г 3 раза в день),
• Глицин, тенотен, персен, новопассит, афобазол (консультация
невролога)
Иммуномодулирующая терапия
• прием внутрь натрия нуклеината в течение 2—3 нед (деринат),
аминокапроновая кислота, гепарин
• пентоксил, метилурацил
• элеутерококк, лагохилус, китайский лимонник, корень левзеи,
экстракт алоэ, прополис
Улучшение метаболизма
Гепатопротекторы,
актовегин,
кортексин
48.
Благодаримза внимание











































 Медицина
Медицина








