Похожие презентации:
Внутриротовые методы проводникового обезболивания на нижней челюсти
1.
Внутриротовыеметоды
проводникового
обезболивания на
нижней челюсти
Антропова Полина
МС-201
2.
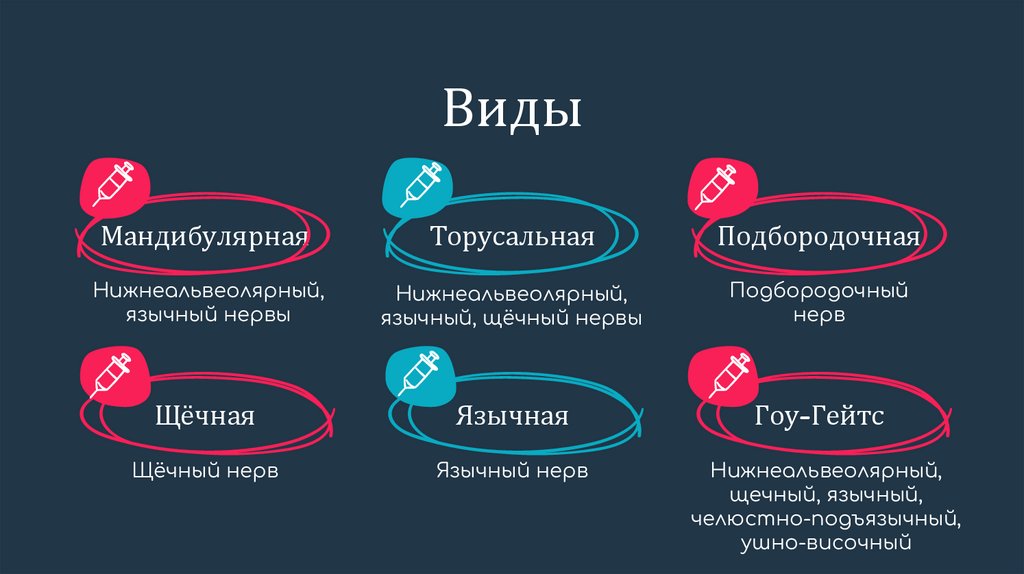
ВидыМандибулярная
Торусальная
Подбородочная
Нижнеальвеолярный,
язычный нервы
Нижнеальвеолярный,
язычный, щёчный нервы
Подбородочный
нерв
Щёчная
Язычная
Гоу-Гейтс
Щёчный нерв
Язычный нерв
Нижнеальвеолярный,
щечный, язычный,
челюстно-подъязычный,
ушно-височный
3.
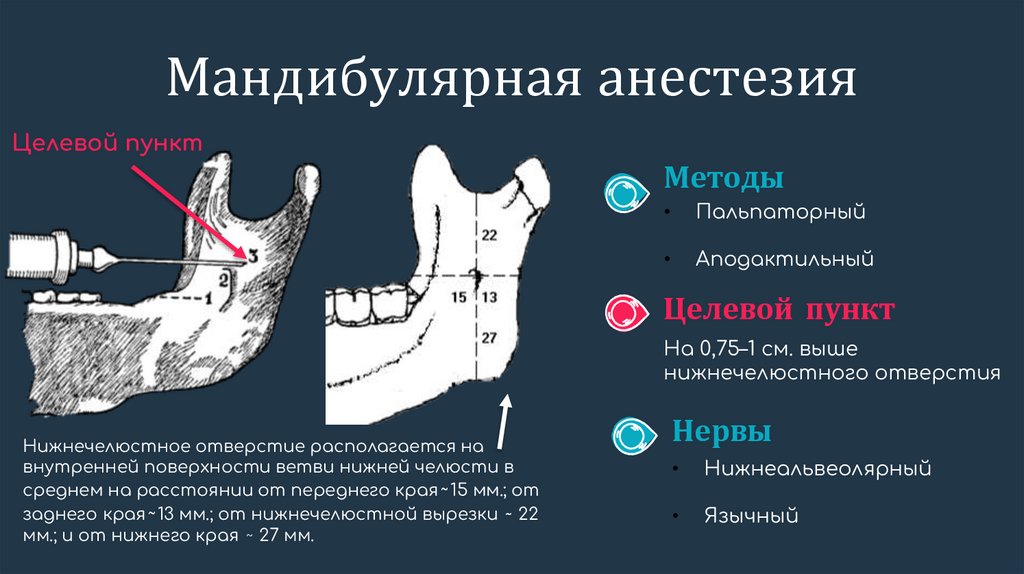
Мандибулярная анестезияЦелевой пункт
Методы
Пальпаторный
Аподактильный
Целевой пункт
На 0,75–1 см. выше
нижнечелюстного отверстия
Нижнечелюстное отверстие располагается на
внутренней поверхности ветви нижней челюсти в
среднем на расстоянии от переднего края ̴ 15 мм.; от
заднего края ̴ 13 мм.; от нижнечелюстной вырезки ̴ 22
мм.; и от нижнего края ̴ 27 мм.
Нервы
Нижнеальвеолярный
Язычный
4.
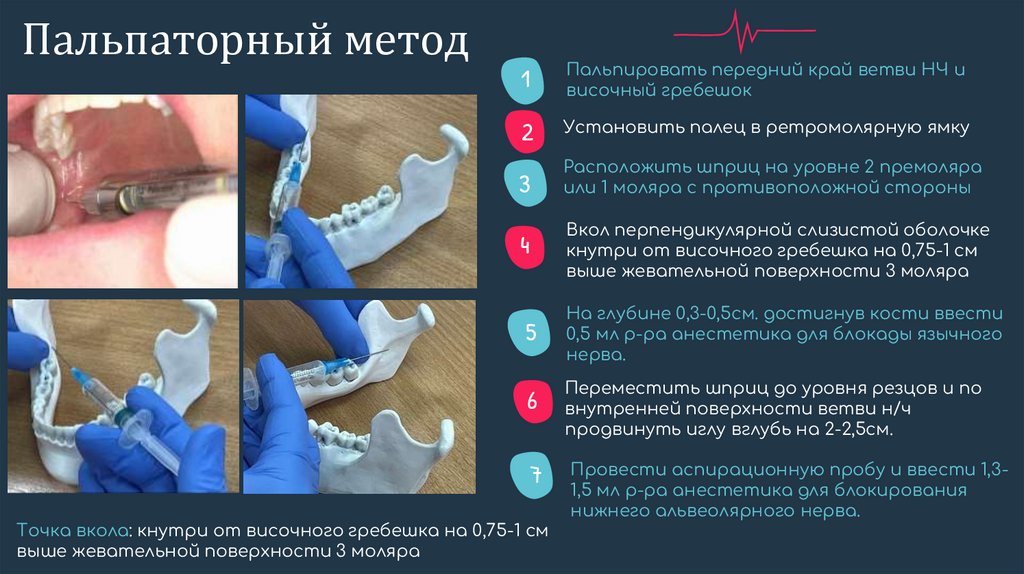
Пальпаторный метод1
Пальпировать передний край ветви НЧ и
височный гребешок
2
Установить палец в ретромолярную ямку
3
Расположить шприц на уровне 2 премоляра
или 1 моляра с противоположной стороны
4
Вкол перпендикулярной слизистой оболочке
кнутри от височного гребешка на 0,75-1 см
выше жевательной поверхности 3 моляра
5
На глубине 0,3-0,5см. достигнув кости ввести
0,5 мл р-ра анестетика для блокады язычного
нерва.
6
Переместить шприц до уровня резцов и по
внутренней поверхности ветви н/ч
продвинуть иглу вглубь на 2-2,5см.
7
Провести аспирационную пробу и ввести 1,31,5 мл р-ра анестетика для блокирования
нижнего альвеолярного нерва.
Точка вкола: кнутри от височного гребешка на 0,75-1 см
выше жевательной поверхности 3 моляра
5.
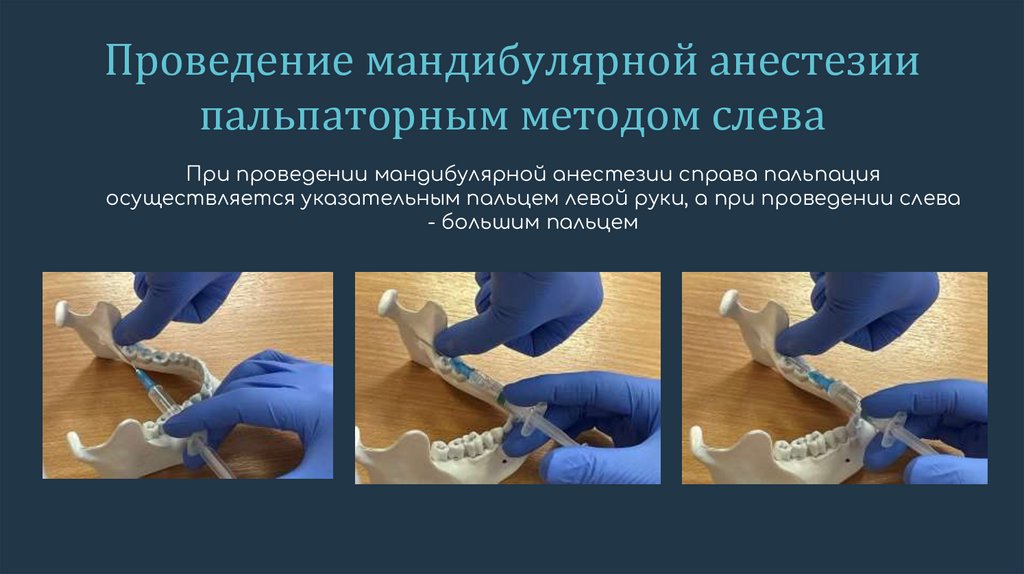
Проведение мандибулярной анестезиипальпаторным методом слева
При проведении мандибулярной анестезии справа пальпация
осуществляется указательным пальцем левой руки, а при проведении слева
- большим пальцем
6.
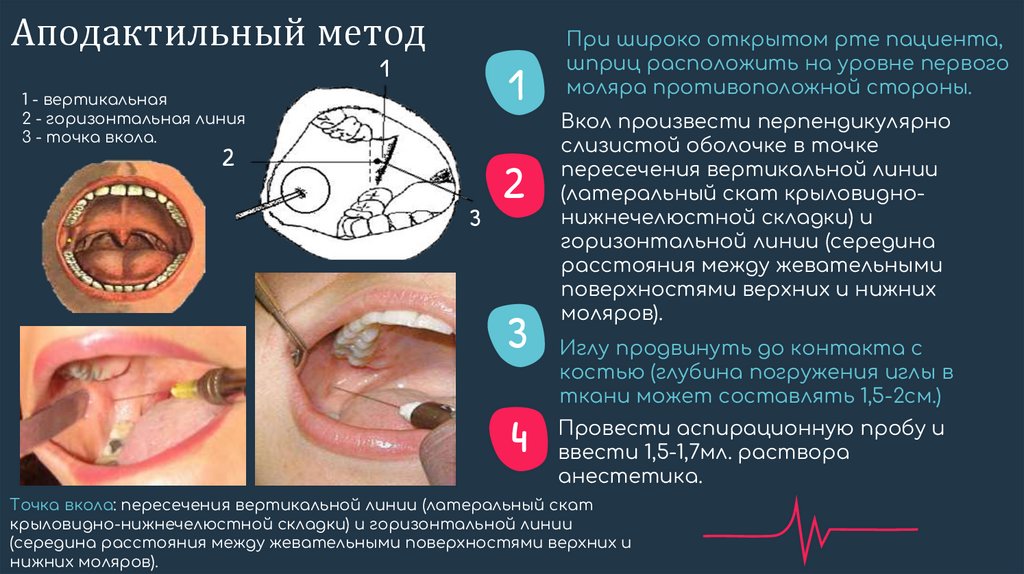
Аподактильный метод1
1
1 - вертикальная
2 - горизонтальная линия
3 - точка вкола.
2
3
2
При широко открытом рте пациента,
шприц расположить на уровне первого
моляра противоположной стороны.
Вкол произвести перпендикулярно
слизистой оболочке в точке
пересечения вертикальной линии
(латеральный скат крыловиднонижнечелюстной складки) и
горизонтальной линии (середина
расстояния между жевательными
поверхностями верхних и нижних
моляров).
3 Иглу продвинуть до контакта с
костью (глубина погружения иглы в
ткани может составлять 1,5-2см.)
аспирационную пробу и
4 Провести
ввести 1,5-1,7мл. раствора
анестетика.
Точка вкола: пересечения вертикальной линии (латеральный скат
крыловидно-нижнечелюстной складки) и горизонтальной линии
(середина расстояния между жевательными поверхностями верхних и
нижних моляров).
7.
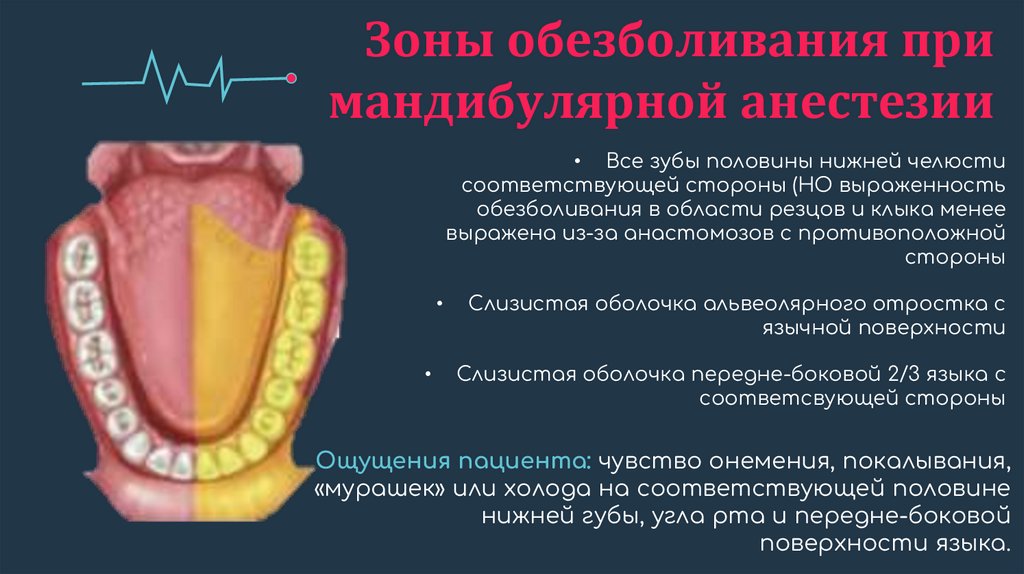
Зоны обезболивания примандибулярной анестезии
• Все зубы половины нижней челюсти
соответствующей стороны (НО выраженность
обезболивания в области резцов и клыка менее
выражена из-за анастомозов с противоположной
стороны
Слизистая оболочка альвеолярного отростка с
язычной поверхности
Слизистая оболочка передне-боковой 2/3 языка с
соответсвующей стороны
Ощущения пациента: чувство онемения, покалывания,
«мурашек» или холода на соответствующей половине
нижней губы, угла рта и передне-боковой
поверхности языка.
8.
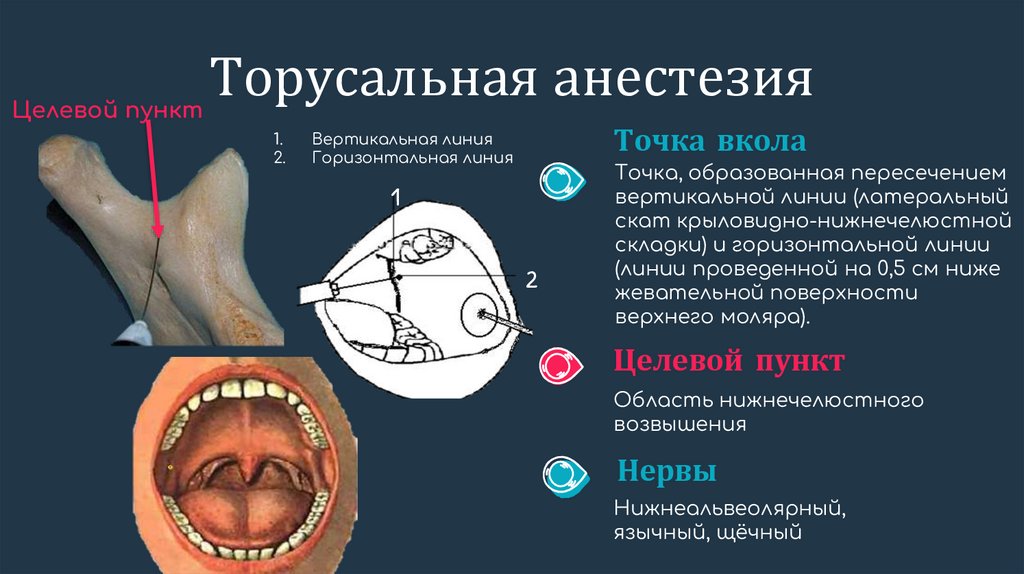
Целевой пунктТорусальная анестезия
1.
2.
Точка вкола
Вертикальная линия
Горизонтальная линия
1
2
Точка, образованная пересечением
вертикальной линии (латеральный
скат крыловидно-нижнечелюстной
складки) и горизонтальной линии
(линии проведенной на 0,5 см ниже
жевательной поверхности
верхнего моляра).
Целевой пункт
Область нижнечелюстного
возвышения
Нервы
Нижнеальвеолярный,
язычный, щёчный
9.
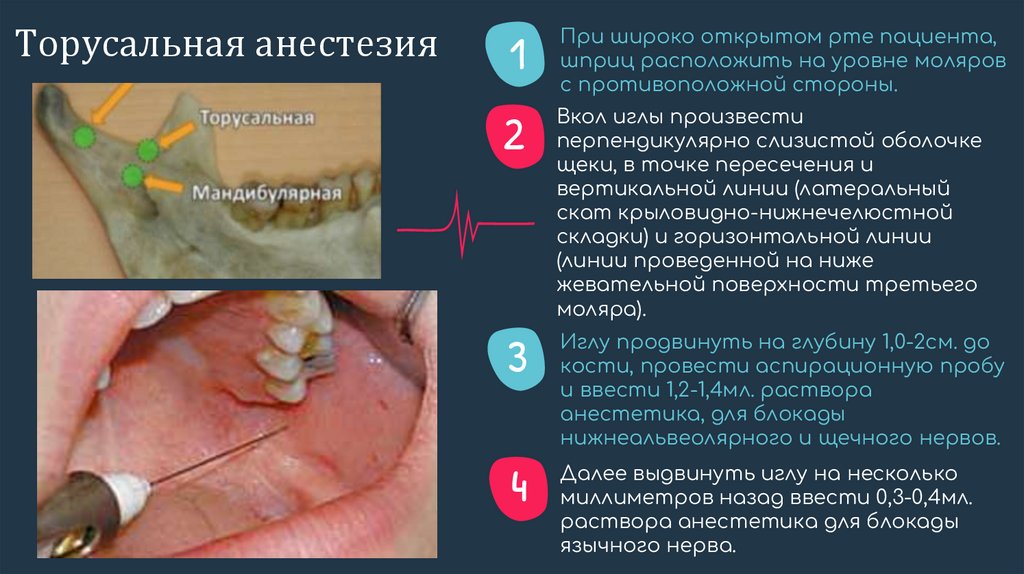
Торусальная анестезия1
При широко открытом рте пациента,
шприц расположить на уровне моляров
с противоположной стороны.
2
Вкол иглы произвести
перпендикулярно слизистой оболочке
щеки, в точке пересечения и
вертикальной линии (латеральный
скат крыловидно-нижнечелюстной
складки) и горизонтальной линии
(линии проведенной на ниже
жевательной поверхности третьего
моляра).
3
Иглу продвинуть на глубину 1,0-2см. до
кости, провести аспирационную пробу
и ввести 1,2-1,4мл. раствора
анестетика, для блокады
нижнеальвеолярного и щечного нервов.
4
Далее выдвинуть иглу на несколько
миллиметров назад ввести 0,3-0,4мл.
раствора анестетика для блокады
язычного нерва.
10.
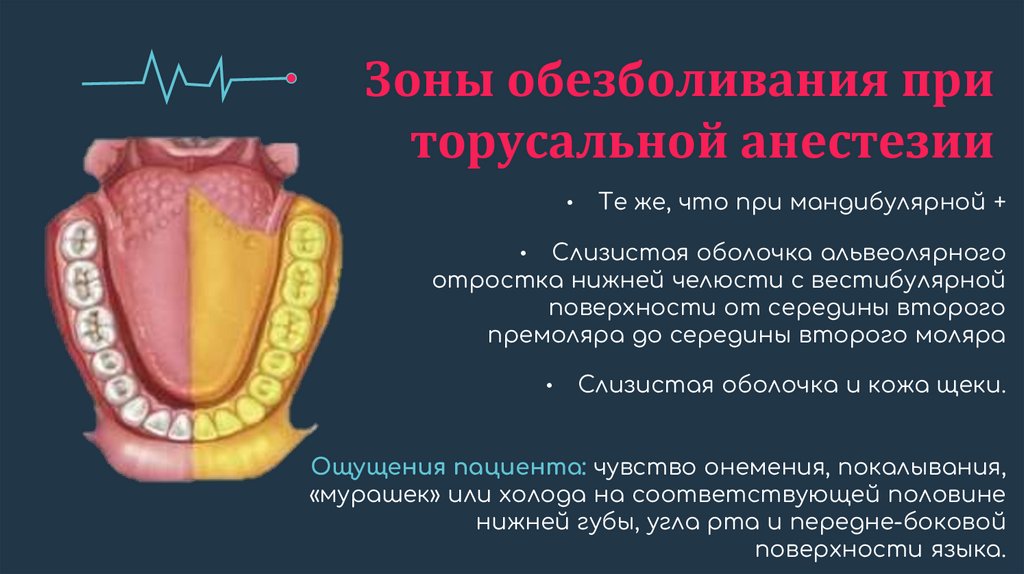
Зоны обезболивания приторусальной анестезии
Те же, что при мандибулярной +
Слизистая оболочка альвеолярного
отростка нижней челюсти с вестибулярной
поверхности от середины второго
премоляра до середины второго моляра
Слизистая оболочка и кожа щеки.
Ощущения пациента: чувство онемения, покалывания,
«мурашек» или холода на соответствующей половине
нижней губы, угла рта и передне-боковой
поверхности языка.
11.
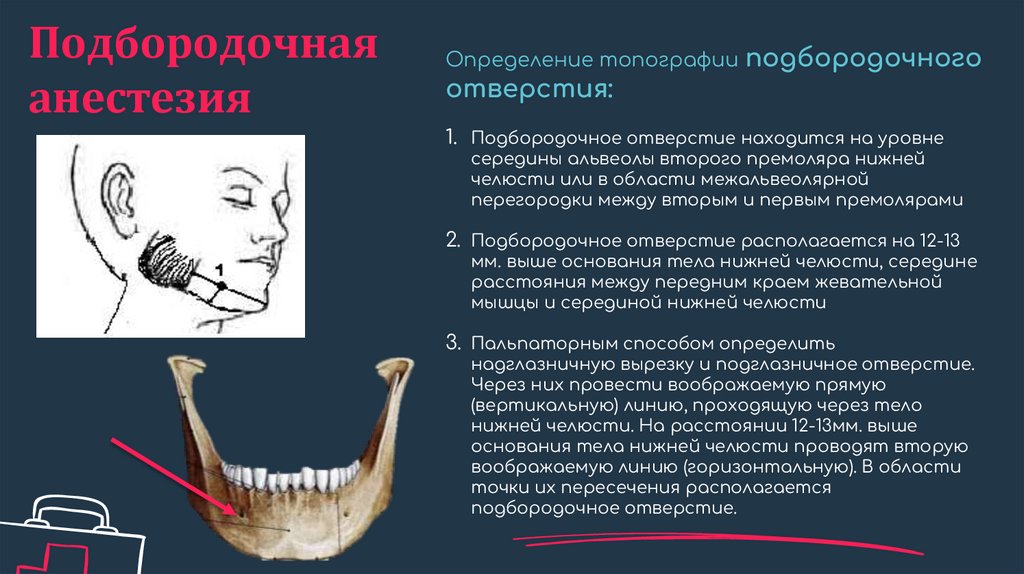
Подбородочнаяанестезия
Определение топографии подбородочного
отверстия:
1. Подбородочное отверстие находится на уровне
середины альвеолы второго премоляра нижней
челюсти или в области межальвеолярной
перегородки между вторым и первым премолярами
2. Подбородочное отверстие располагается на 12-13
мм. выше основания тела нижней челюсти, середине
расстояния между передним краем жевательной
мышцы и серединой нижней челюсти
3. Пальпаторным способом определить
надглазничную вырезку и подглазничное отверстие.
Через них провести воображаемую прямую
(вертикальную) линию, проходящую через тело
нижней челюсти. На расстоянии 12-13мм. выше
основания тела нижней челюсти проводят вторую
воображаемую линию (горизонтальную). В области
точки их пересечения располагается
подбородочное отверстие.
12.
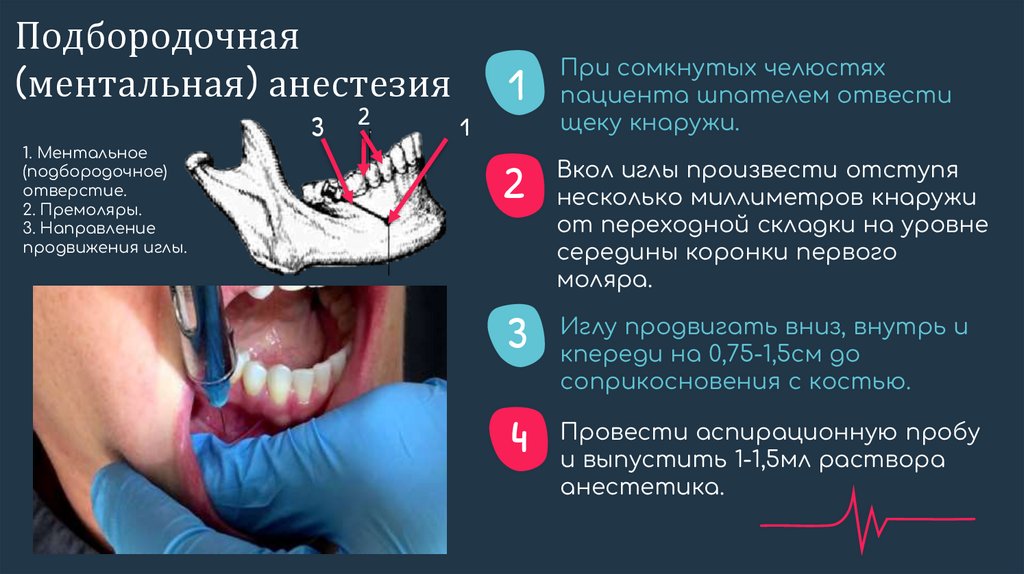
Подбородочная(ментальная) анестезия
1. Ментальное
(подбородочное)
отверстие.
2. Премоляры.
3. Направление
продвижения иглы.
3
2
1
1
При сомкнутых челюстях
пациента шпателем отвести
щеку кнаружи.
2
Вкол иглы произвести отступя
несколько миллиметров кнаружи
от переходной складки на уровне
середины коронки первого
моляра.
3
4
Иглу продвигать вниз, внутрь и
кпереди на 0,75-1,5см до
соприкосновения с костью.
Провести аспирационную пробу
и выпустить 1-1,5мл раствора
анестетика.
13.
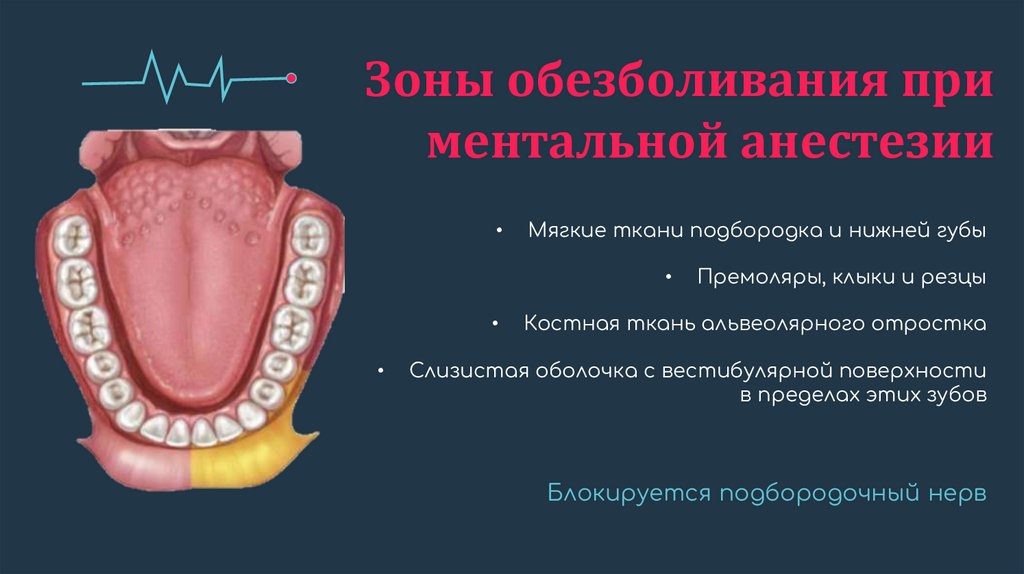
Зоны обезболивания приментальной анестезии
Мягкие ткани подбородка и нижней губы
Премоляры, клыки и резцы
Костная ткань альвеолярного отростка
Слизистая оболочка с вестибулярной поверхности
в пределах этих зубов
Блокируется подбородочный нерв
14.
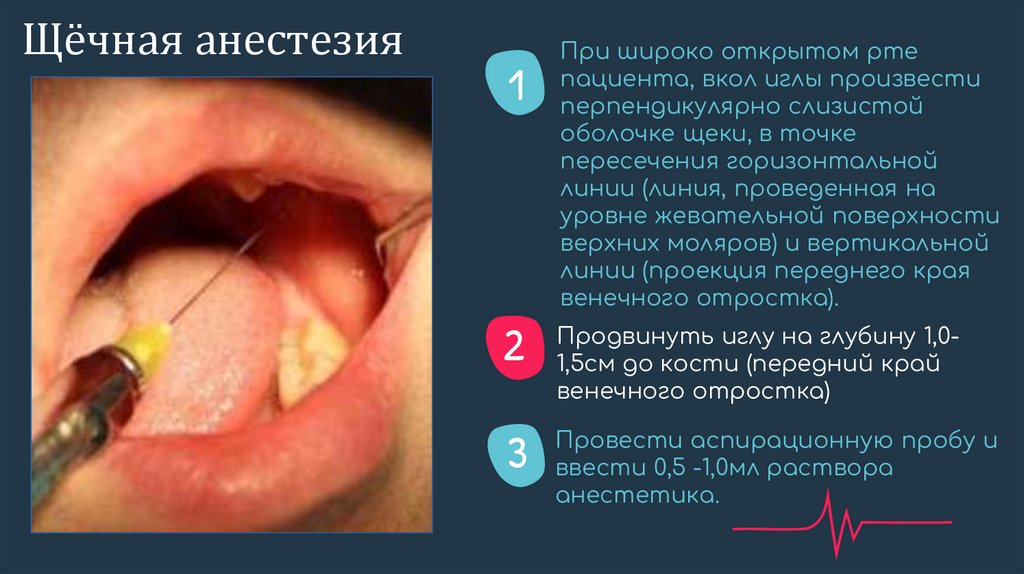
Щёчная анестезия1
При широко открытом рте
пациента, вкол иглы произвести
перпендикулярно слизистой
оболочке щеки, в точке
пересечения горизонтальной
линии (линия, проведенная на
уровне жевательной поверхности
верхних моляров) и вертикальной
линии (проекция переднего края
венечного отростка).
иглу на глубину 1,02 Продвинуть
1,5см до кости (передний край
венечного отростка)
3
Провести аспирационную пробу и
ввести 0,5 -1,0мл раствора
анестетика.
15.
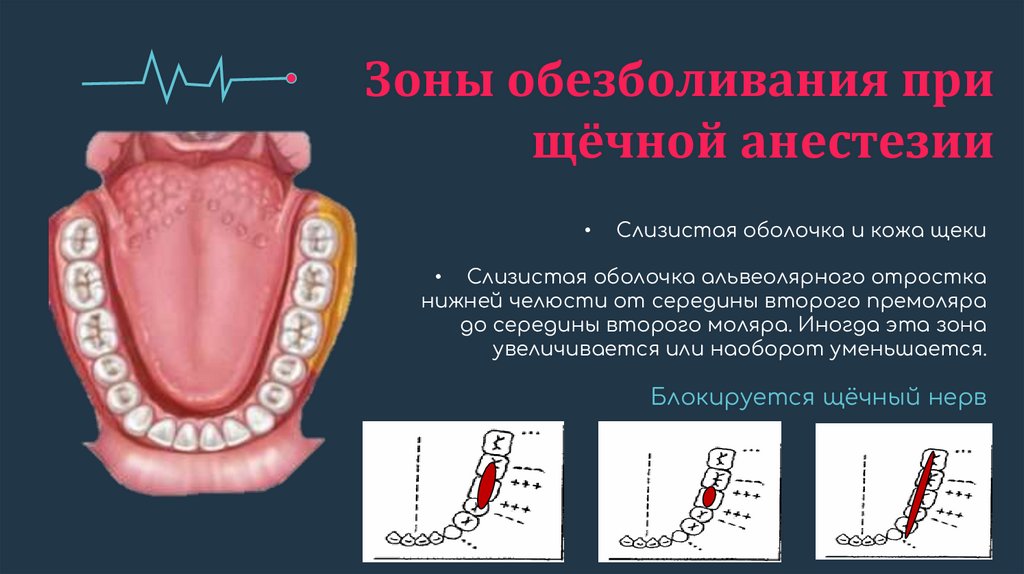
Зоны обезболивания прищёчной анестезии
Слизистая оболочка и кожа щеки
• Слизистая оболочка альвеолярного отростка
нижней челюсти от середины второго премоляра
до середины второго моляра. Иногда эта зона
увеличивается или наоборот уменьшается.
Блокируется щёчный нерв
16.
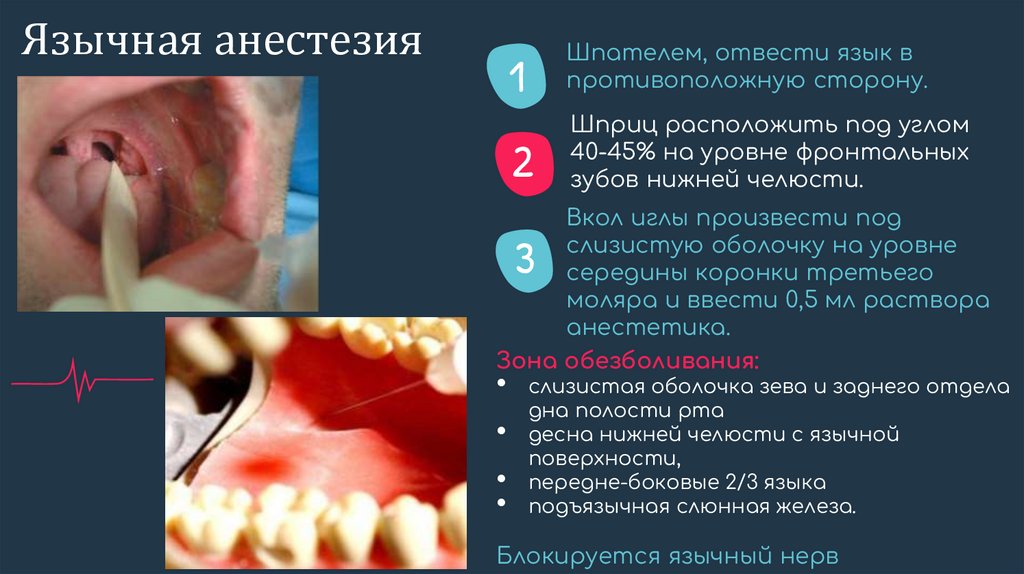
Язычная анестезия1
Шпателем, отвести язык в
противоположную сторону.
2
Шприц расположить под углом
40-45% на уровне фронтальных
зубов нижней челюсти.
Вкол иглы произвести под
слизистую оболочку на уровне
середины коронки третьего
моляра и ввести 0,5 мл раствора
анестетика.
Зона обезболивания:
3
слизистая оболочка зева и заднего отдела
дна полости рта
десна нижней челюсти с язычной
поверхности,
передне-боковые 2/3 языка
подъязычная слюнная железа.
Блокируется язычный нерв
17.
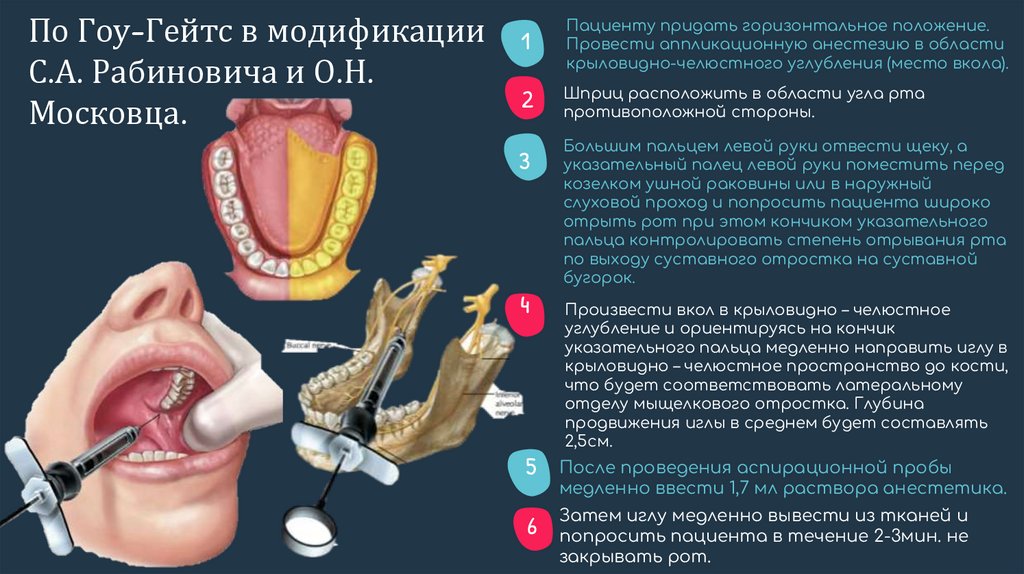
По Гоу-Гейтс в модификацииС.А. Рабиновича и О.Н.
Московца.
1
Пациенту придать горизонтальное положение.
Провести аппликационную анестезию в области
крыловидно-челюстного углубления (место вкола).
2
Шприц расположить в области угла рта
противоположной стороны.
3
Большим пальцем левой руки отвести щеку, а
указательный палец левой руки поместить перед
козелком ушной раковины или в наружный
слуховой проход и попросить пациента широко
отрыть рот при этом кончиком указательного
пальца контролировать степень отрывания рта
по выходу суставного отростка на суставной
бугорок.
4
5
6
Произвести вкол в крыловидно – челюстное
углубление и ориентируясь на кончик
указательного пальца медленно направить иглу в
крыловидно – челюстное пространство до кости,
что будет соответствовать латеральному
отделу мыщелкового отростка. Глубина
продвижения иглы в среднем будет составлять
2,5см.
После проведения аспирационной пробы
медленно ввести 1,7 мл раствора анестетика.
Затем иглу медленно вывести из тканей и
попросить пациента в течение 2-3мин. не
закрывать рот.

 Медицина
Медицина








