Похожие презентации:
эмболы
1.
Федеральное государственное бюджетное образовательное учреждениевысшего образования «Читинская Государственная Медицинская Академия»
Кафедра онкологии
ВЕ НОЗНЫЕ , ТРОМБОЭМБОЛИЧЕ СКИЕ
ОСЛОЖНЕ НИЯ
выполнила: ординатор 1 года
Рабданова Сэлмэг Пурбуевна
2.
Венозные тромбоэмболические осложнения (ВТЭО) — собирательное понятие,объединяющее тромбоз поверхностных вен, тромбоз глубоких вен, венозную гангрену и
тромбоэмболию легочной артерии. ВТЭО развиваются у 10–20 % онкологических больных при
жизни и выявляются при аутопсии в 30–50 % случаев.
ФАКТОРЫ РИСКА
Факторы риска, связанные с опухолью: локализация и гистологический тип опухоли
(наиболее часто тромбозы развиваются у больных раком поджелудочной железы,
желудка, легких, яичников, почек, головного мозга, при миеломе, лимфоме), стадия
(поздняя), длительность заболевания (менее 3 месяцев), биомаркеры (высокий уровень
Д-димера, фибриногена, фибрин-мономера, Р-селектина, С-реактивного белка,
тканевого фактора).
Факторы риска, связанные с лечением: операция (открытые и эндоскопические
вмешательства на органах брюшной полости и малого таза); химиотерапия; лучевая
терапия; катетер-ассоциированные вмешательства (центральный, бедренный,
периферический венозный катетер).
3.
Факторы риска венозных тромбоэмболических осложнений, связанные с пациентом:Клинические:
возраст старше 40 лет
индекс массы тела ≥ 35 кг / м 2
постельный режим (более 3-х суток), длительное
положение лежа
ТГВ или ТЭЛА в анамнезе
сердечная, дыхательная недостаточность
инфаркт миокарда в анамнезе
инсульт
катетер в центральной вене
беременность и ближайший послеродовый период
контрацептивы или гормональная заместительная
терапия
сдавление вен (опухолью, гематомой и др.)
инфекции
варикозная болезнь
Гемостазиологические признаки
гиперкоагуляции:
• фибриноген > 400 мг / мл
• Д-димер > 0,5 мкг / мл
Другие:
количество тромбоцитов > 350 × 10 9 / л
количество лейкоцитов > 11 × 10 9 / л
гемоглобин < 100 г / л
лечение эритропоэтином
4.
ДИАГНОСТИКАЛабораторные тесты перед лечением
Определение уровня Д-димера
Перед операцией или началом первого курса противоопухолевой терапии
Пациентам с подозрением на ВТЭО, когда УЗАС недоступно немедленно,
рекомендуется определить концентрацию ф ибриногена, АЧТВ и
рекомендуется определить уровень Д-димера. Низкий уровень позволяет
протромбиновое время. Расширенная панель может включать уровень Д-
отвергнуть диагноз ВТЭО с высокой вероятностью. Повышение требует
димера.
ультразвукового исследования.
Ультразвуковое ангиосканирование (УЗАС)
УЗАС в послеоперационном периоде
Рекомендуется выполнять УЗАС бассейна нижней полой вены перед операцией
Рекомендуется перед активизацией больного, если профилактические
для выявления бессимптомных тромбозов, максимально приближая
мероприятия выполнялись не в полном объеме.
исследование ко времени вмешательства.
5.
ЛЕЧЕНИЕОстрая стадия
Рекомендуется начинать лечение с назначения НМГ или ПОАК или фондапаринукса
натрия или гепарина натрия. НМГ или фондапаринукс натрия предпочтительнее НФГ в
первые 5–10 дней при отсутствии тяжелых нарушений функции почек (клиренс
креатинина < 30 мл / мин и < 20 мл / мин соответственно).
У пациентов с венозными тромбоэмболическими осложнениями возможно проведение
противоопухолевой лекарственной или лучевой терапии через несколько дней при
условии положительной клинической динамики (уменьшение отека, болей) на фоне
начатой антикоагулянтной терапии.
6.
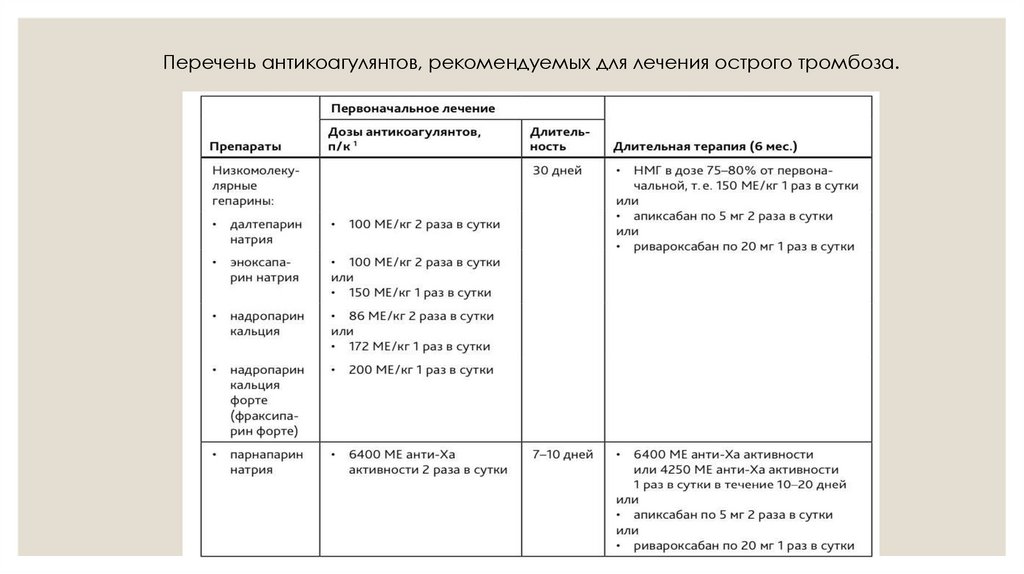
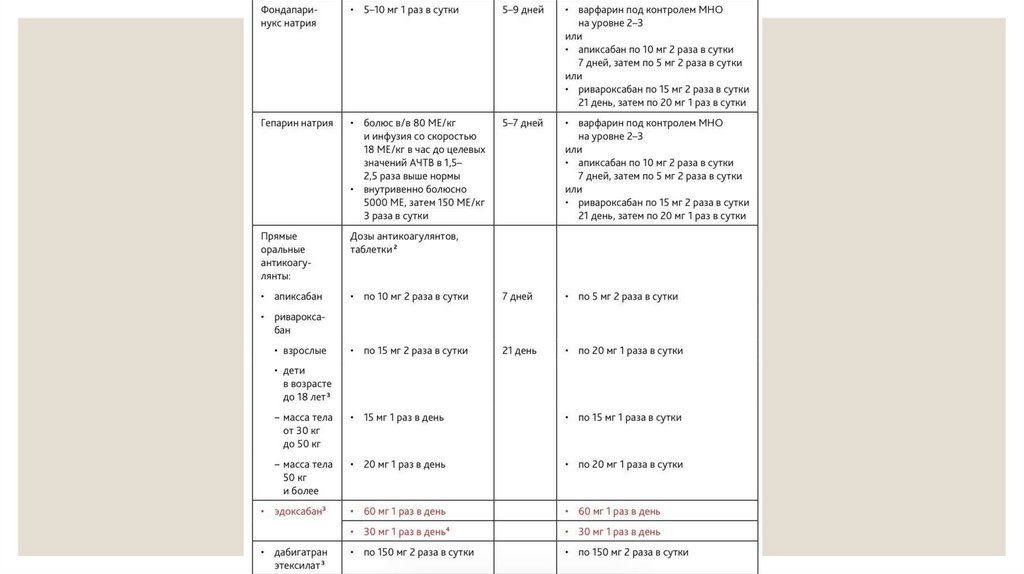
Перечень антикоагулянтов, рекомендуемых для лечения острого тромбоза.7.
8.
Рекомендуется продолжать лечение антикоагулянтами не менее 6 месяцев. НМГ и ПОАКпредпочтительнее АВК. АВК могут быть альтернативой при неприемлемости НМГ и ПОАК.
Решение о продлении терапии (> 6 мес.) с помощью НМГ, ПОАК или АВК следует
принимать индивидуально с учетом проводимого лекарственного лечения, наличия
дополнительных факторов риска развития тромботических осложнений при низком
риске кровотечения. Основанием для продления антикоагулянтной терапии могут
являться:
◦ активный онкологический процесс (давность выявления онкологического заболевания в
предшествующие 6 месяцев, рецидив онкологического заболевания,
местнораспространенный или метастатический рак, продолжающаяся
противоопухолевая лекарственная терапия или лучевая терапия);
◦ высокий риск рецидива (тромбофилия, неполная реканализация проксимальных
сегментов глубокого венозного русла, сохранение дисфункции правого желудочка по
данным ЭХОКГ при выписке из стационара, повышенный уровень Д-димера на фоне
применения антикоагулянтов или через 1 месяц после их отмены).
Назначение продленной терапии должно основываться на регулярной оценке
индивидуального риска и пользы.
9.
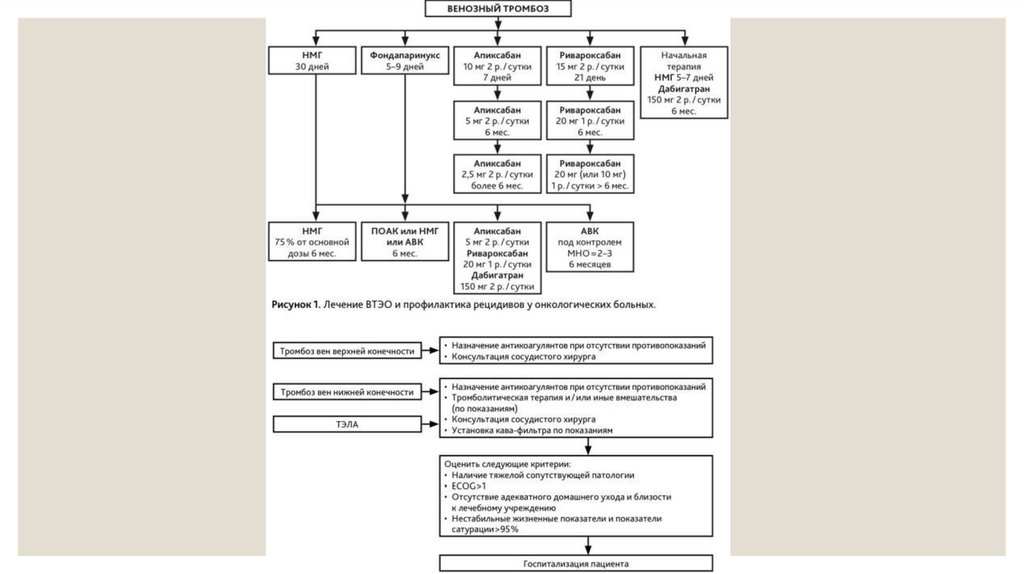
Антикоагулянтная терапия при рецидиве ВТЭОРецидив на фоне НМГ
Рецидив на фоне АВК (МНО < 2)
Рецидив на фоне АВК (МНО = 2–3)
Необходимо увеличить дозу НМГ на 20–25 % или
Рекомендуется возобновить лечение гепарином
Необходимо либо выбрать другой метод
перевести пациента на ПОАК или фондапаринукс
натрия, НМГ, фондапаринуксом натрия или ПОАК
антикоагулянтной терапии (НМГ, ПОАК), либо
натрия.
(ривароксабаном или апиксабаном).
увеличить дозу АВК для достижения МНО до 3,5.
Лечение катетер-ассоциированного тромбоза
Рекомендуется лечение НМГ или НМГ с последующим переводом на АВК не менее 3 месяцев. Терапию необходимо продлить, если катетер остается в центральной вене.
Показания к удалению катетера
Катетер не функционирует.
Антикоагулянты противопоказаны.
Неэффективность антикоагулянтной терапии.
Тромбоз конечностей или распространенный тромбоз.
10.
РЕАБИЛИТАЦИЯ и Коррекция Образа ЖизниПациентам, завершившим лечение тромботических осложнений, рекомендуется комплексная коррекция образа жизни и
реабилитационные мероприятия для предотвращения рецидива ВТЭО.
Коррекция массы тела
Поддержание здорового веса снижает нагрузку на венозную систему и риск тромбоза.
Физическая активность
Увеличение динамической активности, дозированная лечебная ходьба, регулярная разгрузочная гимнастика и плавание.
Компрессионный трикотаж
Ношение эластичного трикотажа для оптимального распределения давления на нижние конечности.
Санаторно-курортное лечение
Климато- и ландшаф тотерапия, лечебная физкультура, некоторые виды физиолечения.
Также рекомендуется ограничение тяжелой физической и вертикальной нагрузки, назначение венотоников и местное
лечение трофических поражений.
11.
ПРОФИЛАКТИКА ВТЭО у хирургических больныхМедикаментозные способы проф илактики
Всем онкологическим пациентам, подвергающимся большому хирургическому вмешательству, рекомендуется ф армакологическая
тромбопрофилактика при отсутствии противопоказаний (активное кровотечение, высокий риск кровотечения).
Используются: НМГ, гепарин натрия или фондапаринукс натрия.
Длительность: после большого хирургического вмешательства — не менее 7–1 0 дней.
Продленная профилактика: после больших открытых и эндоскопических вмешательств на органах брюшной полости и малого таза
рекомендуется продленная профилактика НМГ до 4 недель.
12.
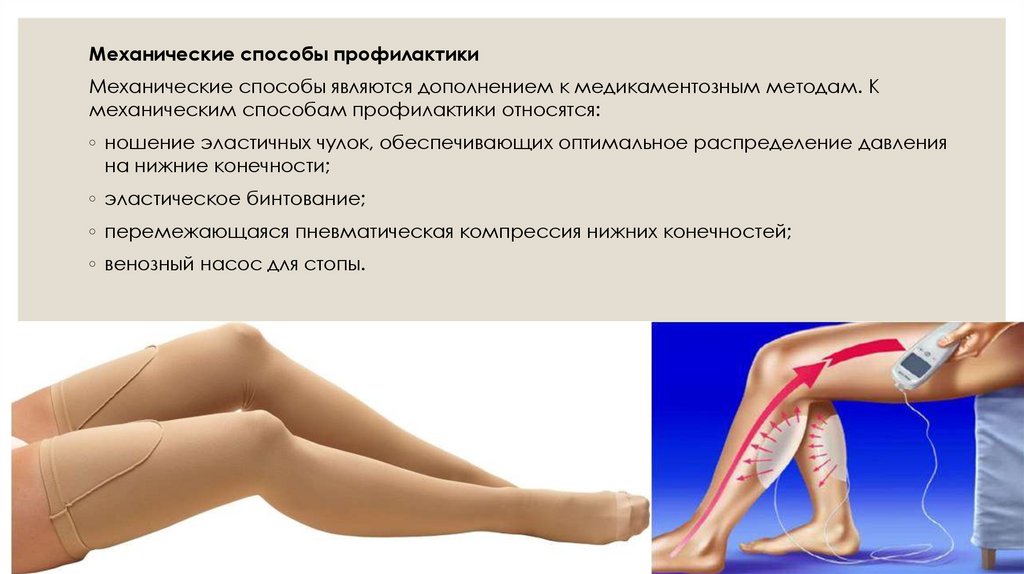
Механические способы профилактикиМеханические способы являются дополнением к медикаментозным методам. К
механическим способам профилактики относятся:
◦ ношение эластичных чулок, обеспечивающих оптимальное распределение давления
на нижние конечности;
◦ эластическое бинтование;
◦ перемежающаяся пневматическая компрессия нижних конечностей;
◦ венозный насос для стопы.
13.
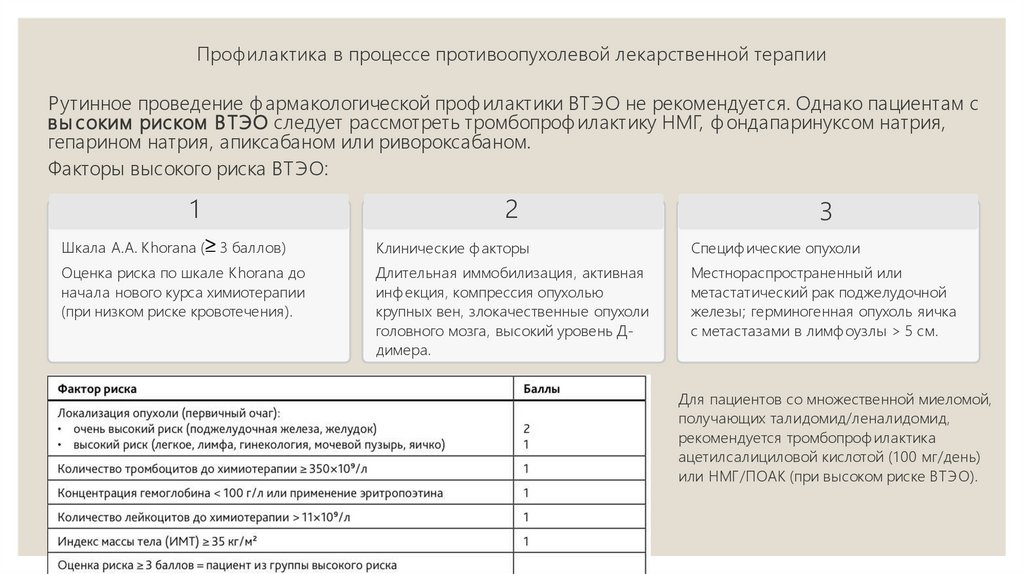
Профилактика в процессе противоопухолевой лекарственной терапииР утинное проведение ф армакологической проф илактики ВТЭО не рекомендуется. Однако пациентам с
вы соким риском В ТЭО следует рассмотреть тромбопроф илактику НМГ, ф ондапаринуксом натрия,
гепарином натрия, апиксабаном или ривороксабаном.
Факторы высокого риска ВТЭО:
1
2
3
Шкала А.А. Khorana (≥ 3 баллов)
Клинические ф акторы
Специф ические опухоли
Оценка риска по шкале Khorana до
начала нового курса химиотерапии
(при низком риске кровотечения).
Длительная иммобилизация, активная
инф екция, компрессия опухолью
крупных вен, злокачественные опухоли
головного мозга, высокий уровень Ддимера.
Местнораспространенный или
метастатический рак поджелудочной
железы; герминогенная опухоль яичка
с метастазами в лимф оузлы > 5 см.
Для пациентов со множественной миеломой,
получающих талидомид/леналидомид,
рекомендуется тромбопроф илактика
ацетилсалициловой кислотой (1 00 мг/день)
или НМГ/ПОАК (при высоком риске ВТЭО).
14.
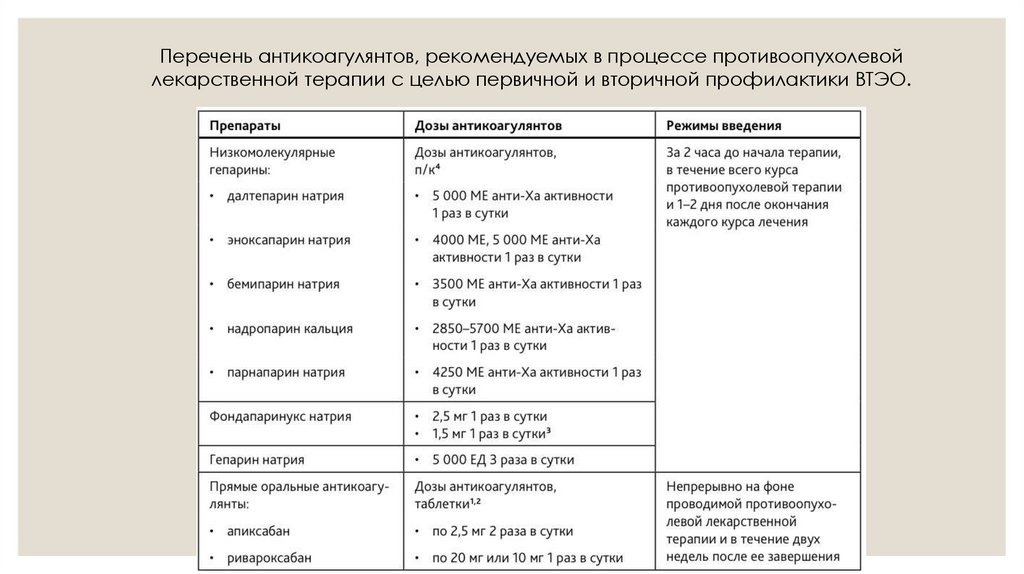
Перечень антикоагулянтов, рекомендуемых в процессе противоопухолевойлекарственной терапии с целью первичной и вторичной профилактики ВТЭО.
15.
Имплантация кавафильтра в нижнюю полую венуКавафильтры являются мерой профилактики ТЭЛА, задерживая тромбоэмболы. Решение об установке принимается коллегиально.
Показания к имплантации
Противопоказания
Рецидивирующая ТЭЛА, несмотря на терапевтические
дозы антикоагулянтов.
Двусторонний подвздошно-бедренный венозный
тромбоз при окклюзии верхней полой вены.
Невозможность проведения адекватной
антикоагулянтной терапии или ее неэффективность.
Распространение тромбоза до уровня впадения
печеночных вен и выше.
Острый тромбоз глубоких вен нижних конечностей и таза
перед хирургическим лечением.
Профилактика венозных тромбоэмболических осложнений в процессе лучевой терапии
Фармакологическая тромбопрофилактика рекомендуется онкологическим больным, получающим
лучевую терапию при наличии дополнительных факторов риска. Принципы профилактики ВТЭО
аналогичны таковым для больных, получающих противоопухолевую лекарственную терапию. Следует
использовать ПОАК, НМГ, гепарин натрия, фондапаринукс натрия или АВК.
Диспансерное наблюдение
После успешно проведенного противоопухолевого лечения у пациентов с тромбозами вен в анамнезе
необходимо определять уровень Д-димера и делать УЗАС вен (интервал 3–6 месяцев).
16.
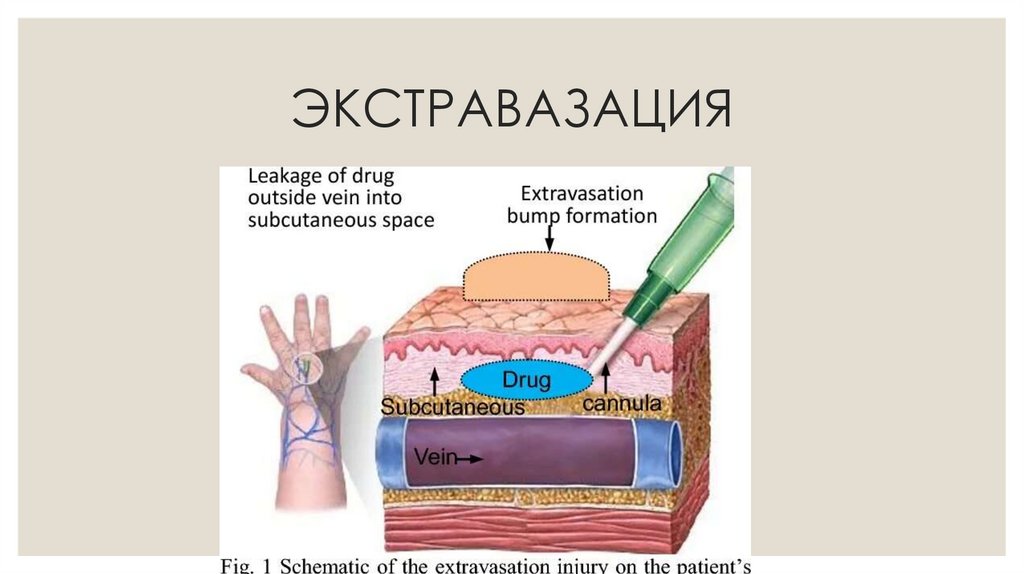
17. ЭКСТРАВАЗАЦИЯ
18.
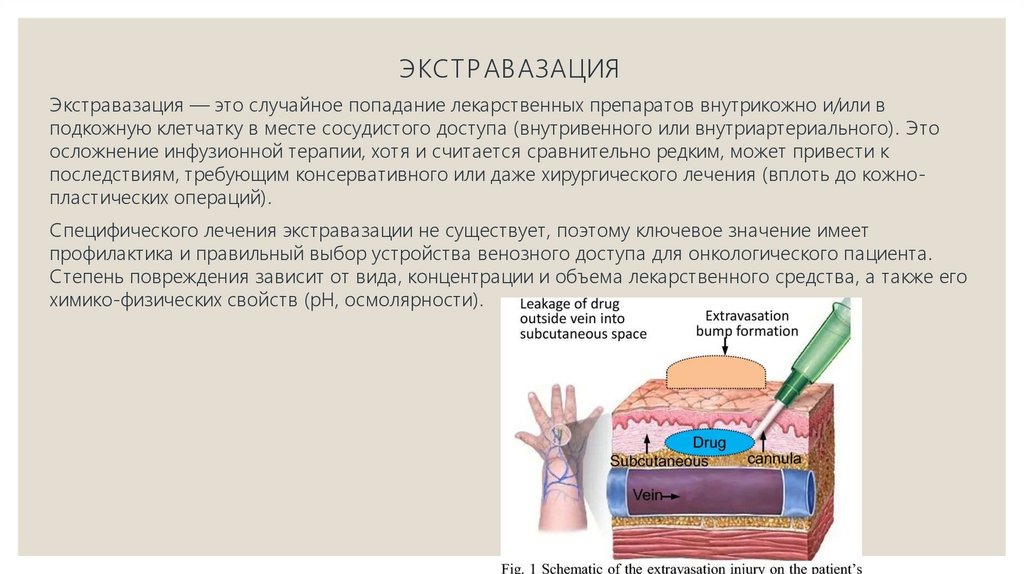
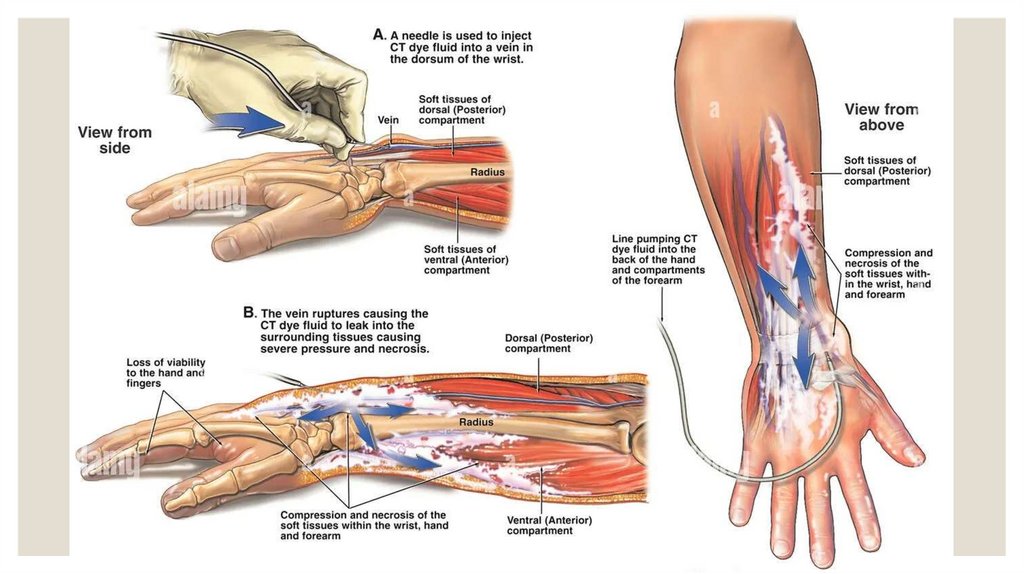
ЭКСТРАВАЗАЦИЯЭкстравазация — это случайное попадание лекарственных препаратов внутрикожно и/или в
подкожную клетчатку в месте сосудистого доступа (внутривенного или внутриартериального). Это
осложнение инфузионной терапии, хотя и считается сравнительно редким, может привести к
последствиям, требующим консервативного или даже хирургического лечения (вплоть до кожнопластических операций).
Специфического лечения экстравазации не существует, поэтому ключевое значение имеет
профилактика и правильный выбор устройства венозного доступа для онкологического пациента.
Степень повреждения зависит от вида, концентрации и объема лекарственного средства, а также его
химико-физических свойств (pH, осмолярности).
19.
20.
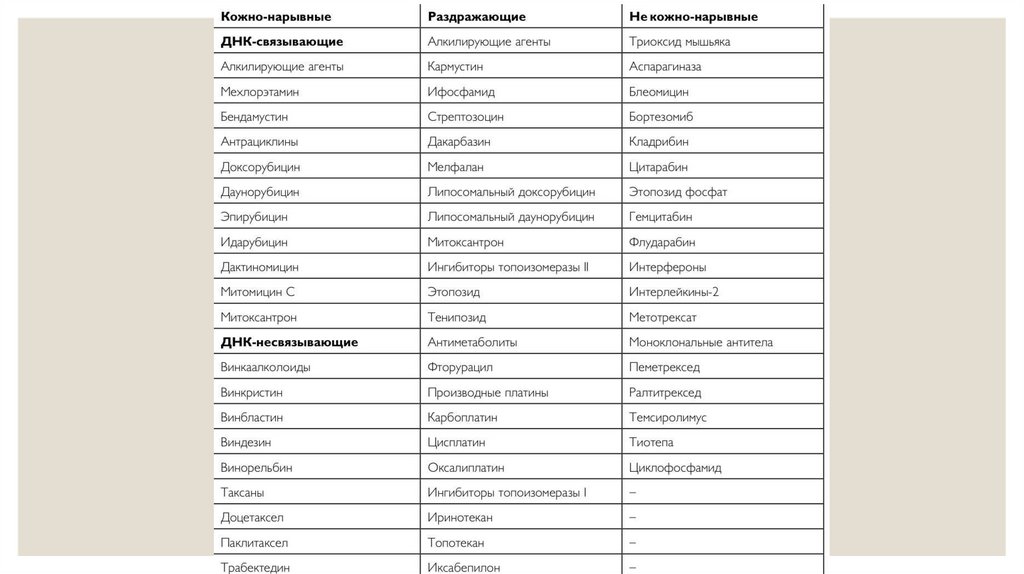
КЛАССИФИКАЦИЯ ПР Е ПАРАТОВ ПО ТИПУПОВР Е ЖДАЮЩЕ ГО ДЕ ЙСТВИЯ
Цитостатические противоопухолевые препараты обладают неизбирательным механизмом действия, повреждая не только опухолевые, но и
нормальные клетки. При внутривенных инфузиях они оказывают прямое токсическое действие на стенки вен, увеличивая риск венозных
осложнений (флебиты, тромбофлебиты, экстравазация).
1. Везиканты (кожно-нарывное
действие)
2. Раздражающее действие
3. Невезиканты
Могут разрушить стенку сосудов и
Раздражают внутреннюю стенку
раздражения или повреждения тканей,
вызвать некроз окружающих тканей.
сосудов, могут вызывать химические
но могут вызывать боль вокруг места
Подразделяются на ДНК-связывающие
флебиты. К ним относятся Цисплатин,
инъекции и по ходу вен (например,
(например, Доксорубицин,
Метотрексат, Флуороцил.
Циклофосфамид, Аспарагиназа).
Как правило, не вызывают
Даунорубицин) и ДНК-несвязывающие
(например, Паклитаксел, Винбластин).
Также выделяют Эксфолианты (кислоты) и Воспалительные препараты. Флебит и экстравазация являются частыми и взаимосвязанными
осложнениями противоопухолевой инфузионной терапии.
21.
22.
ФАКТОРЫ РИСКА ПОВРЕЖДЕНИЯ ВЕН И ЭКСТРАВАЗАЦИИПри назначении внутривенных цитостатических препаратов необходимо учитывать факторы, повышающие риск повреждения вен и,
как следствие, экстравазации.
Состояние венозного доступа
Затрудненный периферический доступ (вены малого диаметра, ломкие,
поврежденные), флебосклероз, облитерация вен.
Особенности пациента
Пожилой возраст и дети; лимфедема после мастэктомии; периферическая
нейропатия; перенесенные экстравазации в анамнезе.
Сопутствующие состояния
Синдром верхней полой вены; нарушение уровня бодрствования,
психомоторное возбуждение; сопутствующие заболевания, нарушающие
периферическое кровообращение (СД, синдром Рейно).
Лекарственная терапия
Сопутствующее применение антикоагулянтов, гормонов, диуретиков,
иммуносупрессивных средств.
23.
ВЫБОР МЕСТА ИНЪЕКЦИИПри выборе места для периферического сосудистого доступа следует строго соблюдать правила,
чтобы минимизировать риск осложнений, особенно при введении везикантов и ирритантов.
Рекомендуемые зоны
1
Для кратковременного доступа рекомендуются крупные вены на предплечье. Пункция
должна выполняться осторожно, избегая суставов.
Запрещенные зоны
2
Внутренняя поверхность запястья и вены нижних конечностей не должны
использоваться для химиопрепаратов. Также не рекомендуются вены выше локтевой
ямки (v. cephalica и v. basilica) и вены тыльной поверхности кисти, особенно для
препаратов кожно-нарывного действия.
Особые ограничения
3
Следует избегать пункции вен в области лимфедемы. Пункция вен на стороне
мастэктомии остается предметом дискуссии.
24.
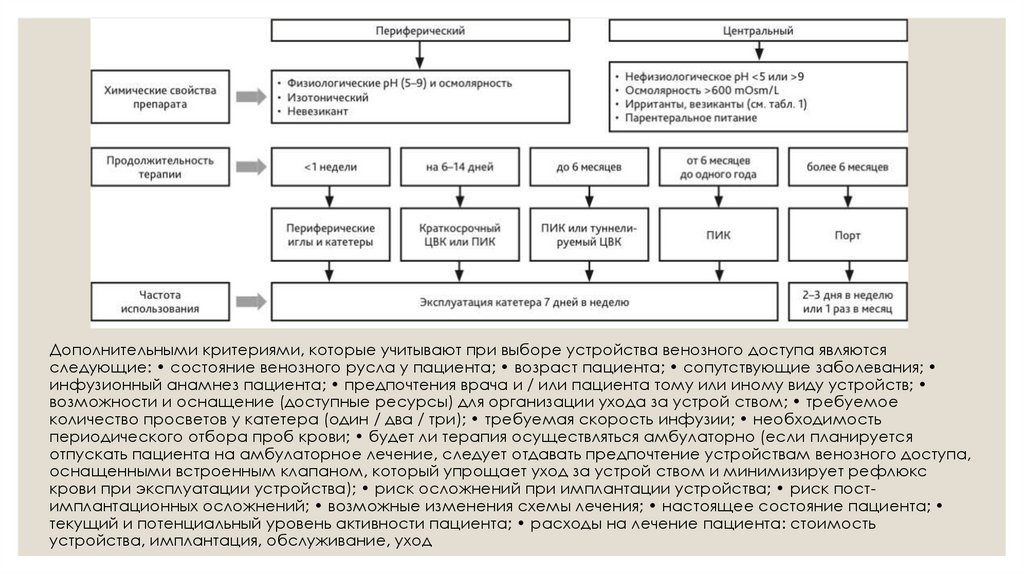
ВЫБОР СОСУДИСТОГО ДОСТУПА: ЦЕНТРАЛЬНЫЕСИСТЕМЫ
Для онкологических пациентов с прогнозируемой продолжительностью периодической в/в химиотерапии более 3 месяцев, рекомендовано
применение устройств длительного центрального венозного доступа.
Преимущества ЦВД
Типы устройств
Снижение риска
Кончик катетера располагается в верхней
Туннелируемый центральный венозный
Использование систем длительного ЦВД
полой вене, где высокая скорость кровотока
катетер, периферически имплантируемый
многократно снижает вероятность
и низкая вязкость крови мгновенно
центральный венозный катетер (ПИК-
экстравазации, обеспечивая надежную
разбавляют цитотоксические препараты до
катетер) или полностью имплантируемый
инфузию на всех этапах курсового лечения.
безопасной концентрации, минимизируя
порт.
токсическое влияние на стенку вен.
Назначение устройства осуществляет врач-онколог, а установку — анестезиолог-реаниматолог, интервенционный или сосудистый хирург.
25.
Дополнительными критериями, которые учитывают при выборе устройства венозного доступа являютсяследующие: • состояние венозного русла у пациента; • возраст пациента; • сопутствующие заболевания;
инфузионный анамнез пациента; • предпочтения врача и / или пациента тому или иному виду устройств;
возможности и оснащение (доступные ресурсы) для организации ухода за устрой ством; • требуемое
количество просветов у катетера (один / два / три); • требуемая скорость инфузии; • необходимость
периодического отбора проб крови; • будет ли терапия осуществляться амбулаторно (если планируется
отпускать пациента на амбулаторное лечение, следует отдавать предпочтение устройствам венозного доступа,
оснащенными встроенным клапаном, который упрощает уход за устрой ством и минимизирует рефлюкс
крови при эксплуатации устройства); • риск осложнений при имплантации устройства; • риск постимплантационных осложнений; • возможные изменения схемы лечения; • настоящее состояние пациента;
текущий и потенциальный уровень активности пациента; • расходы на лечение пациента: стоимость
устройства, имплантация, обслуживание, уход
26.
ПРОЦЕ ДУР Ы ДЛЯ РАННЕ ГО В Ы Я ВЛЕ НИЯ ЭКСТРАВАЗАЦИИСвоевременная диагностика и проф илактические меры во время инфузии критически важны для минимизации последствий экстравазации.
1
2
Проверка установки
Промывание
После пункции проверить правильность установки путем «проверки
Промывать вену 1 0–20 мл физраствора между введениями разных
ретроградного тока крови». Ввести 1 0 мл 0,9% раствора NaCl для
химиотерапевтических препаратов. Перед болюсным введением
исключения экстравазации.
обязательна проверка тока крови.
3
4
Мониторинг
Болюсное введение
В период инфузии периодически проверять место пункции на наличие
Препараты с кожно-нарывным действием вводятся болюсно только с
симптомов экстравазации: отек, припухлость, покраснение, боль.
одновременным быстрым в/в введением 0,9% раствора NaCl.
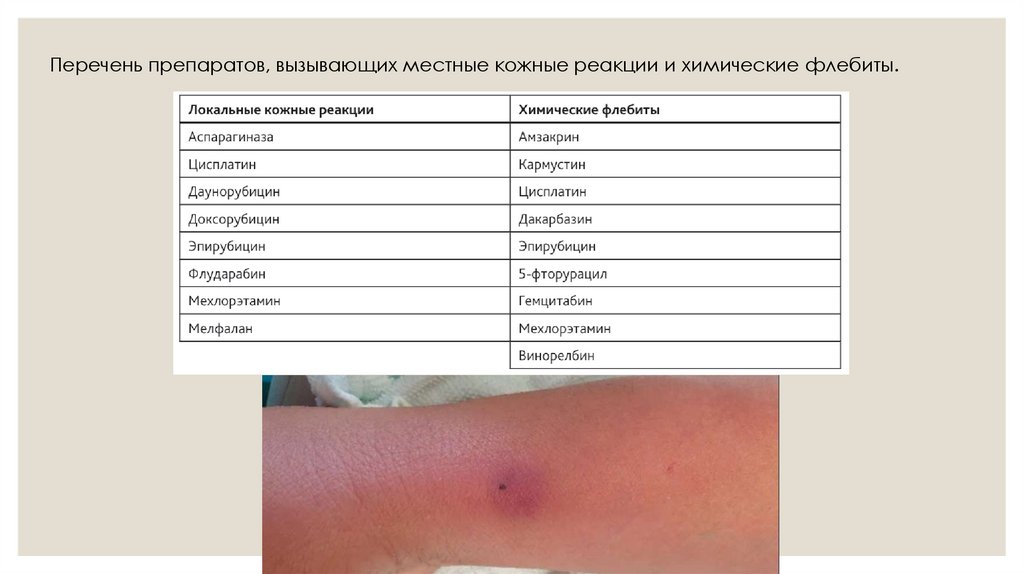
В нимание: Некоторые препараты (например, Аспарагиназа, Цисплатин, Дакарбазин) могут вызывать местные кожные реакции и химические флебит ы,
имитирующие экстравазацию.
27.
Перечень препаратов, вызывающих местные кожные реакции и химические флебиты.28.
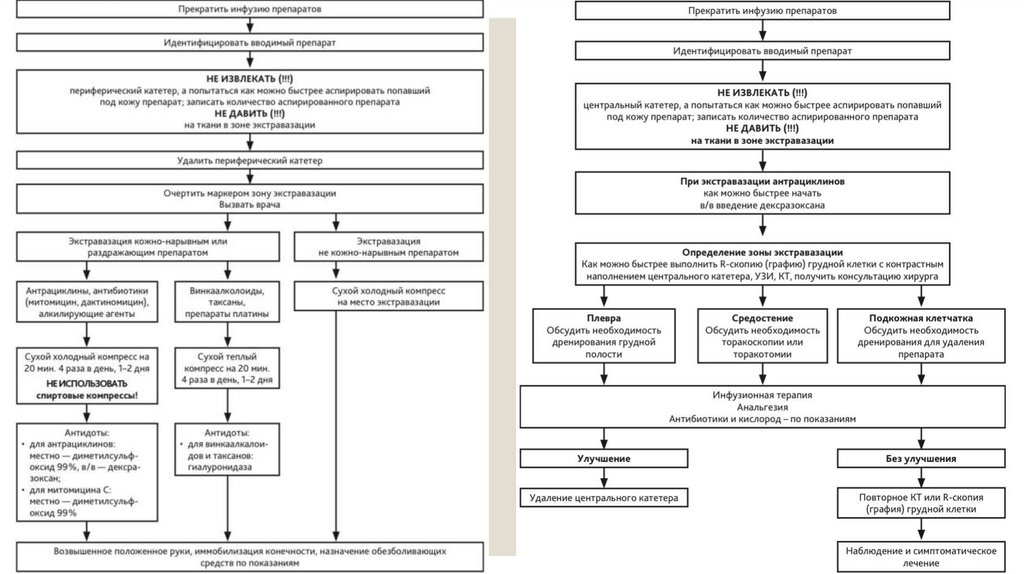
ПЕ РВАЯ ПОМОЩЬ И ОБЩИЕ ПРИНЦИПЫ ЛЕ ЧЕ НИЯ ЭКСТРАВАЗАЦИИПациент должен быть информирован о симптомах экстравазации. При первых признаках необходимо уведомить
врача, который привлекает хирурга или анестезиолога/интервенционного радиолога (при ЦВД).
Немедленные действия
Удалить максимальное количество жидкости через катетер шприцем, не давя на
зону инфильтрации. Очертить зону инфильтрации и выполнить УЗИ мягких тканей.
Иммобилизовать конечность.
Термическое воздействие
Рекомендовано прерывистое охлаждение зоны инфильтрации (лед через
пеленку). Холод ограничивает распространение препарата (за
исключением алкалоидов Винки). Почти 90% экстравазаций, обработанных
только местным холодом, не требуют дальнейшего лечения.
Медикаментозное лечение
Локальное введение кортикостероидов не рекомендовано. Системные
кортикостероиды могут быть назначены для снижения воспаления (при
отсутствии гнойной инфекции). Для обезболивания — НПВС и аппликации
1 0% раствора лидокаина.
29.
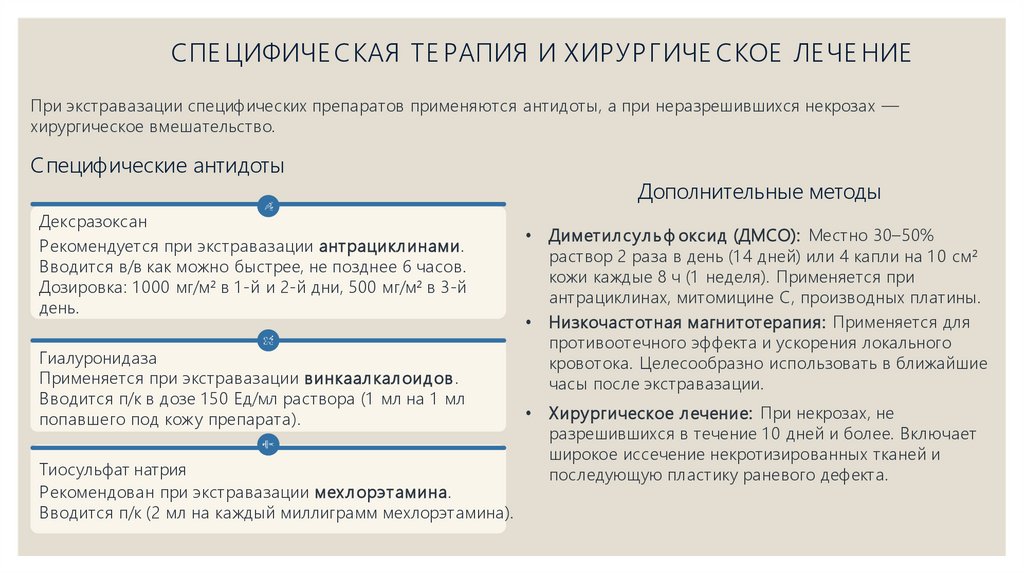
СПЕ ЦИФИЧЕ СКАЯ ТЕ РАПИЯ И ХИРУРГИЧЕ СКОЕ ЛЕ ЧЕ НИЕПри экстравазации специфических препаратов применяются антидоты, а при неразрешившихся некрозах —
хирургическое вмешательство.
Специфические антидоты
Дексразоксан
Рекомендуется при экстравазации антрацикл инами.
Вводится в/в как можно быстрее, не позднее 6 часов.
Дозировка: 1 000 мг/м² в 1 -й и 2-й дни, 500 мг/м² в 3-й
день.
Гиалуронидаза
Применяется при экстравазации винкаал кал оидов .
Вводится п/к в дозе 1 50 Ед/мл раствора (1 мл на 1 мл
попавшего под кожу препарата).
Тиосульфат натрия
Рекомендован при экстравазации мехл орэтамина.
Вводится п/к (2 мл на каждый миллиграмм мехлорэтамина).
Дополнительные методы
Диметил сул ь ф оксид (ДМСО): Местно 30–50%
раствор 2 раза в день (1 4 дней) или 4 капли на 1 0 см²
кожи каждые 8 ч (1 неделя). Применяется при
антрациклинах, митомицине С, производных платины.
Низкочастотная магнитотерапия: Применяется для
противоотечного эффекта и ускорения локального
кровотока. Целесообразно использовать в ближайшие
часы после экстравазации.
Хирургическое л ечение: При некрозах, не
разрешившихся в течение 1 0 дней и более. Включает
широкое иссечение некротизированных тканей и
последующую пластику раневого дефекта.















 Медицина
Медицина








